
- •Артериальное давление – определение понятия. Правила измерения артериального давления. Причины, влияющие на уровень артериального давления. Диагностическое значение отклонений от нормы.
- •Аускультация – как метод объективного исследования больного. Основные правила аускультации. Виды аускультации. Области применения. Диагностическое значение.
- •1.Физиологические варианты основных дыхательных шумов:
- •2. Теперь перейдем к патологии:
- •Данные осмотра грудной клетки в норме и при патологии. Порядок осмотра грудной клетки. Патологические варианты формы грудной клетки. Диагностическое значение.
- •Данные осмотра и пальпации области сердца в норме и патологии. Верхушечный толчок в норме и патологии. Диагностическое значение Сердечный толчок. Механизм образования. Диагностическое значение.
- •Систолическое и диастолическое дрожание. Причины возникновения.
- •Диагностическое значение пальпации пульса и его характеристики. Правила пальпации. Диагностическое значение изменений.
- •Диагностическое значение сбора жалоб у пациента. Метод опроса. Основные и дополнительные жалобы. Детализация жалоб. Описание жалоб в истории болезни.
- •Диагностическое значение сбора жалоб при патологии дыхательной системы: механизм происхождения жалоб, порядок сбора жалоб, детализация, описание в истории болезни.
- •Диагностическое значение сбора жалоб при патологии пищеварительной системы. Механизм происхождения жалоб. Порядок сбора жалоб. Детализация жалоб. Описание жалоб в истории болезни.
- •Диагностическое значение сбора жалоб при патологии сердечно-сосудистой системы. Механизм происхождения жалоб. Порядок сбора жалоб. Детализация жалоб. Описание жалоб в истории болезни.
- •Интракардиальные шумы. Механизм их образования. Причины возникновения органических интракардиальных шумов. Механизм образования. Гемодинамика. Места выслушивания. Диагностическое значение.
- •Клинические и лабораторные признаки кровотечения из различных отделов желудочнокишечного тракта (пищевода, желудка, 12-перстной кишки, толстой кишки). Возможные причины пищеводного кровотечения.
- •Методика и техника пальпации печени и желчного пузыря. Семиологическое значение "пузырных" симптомов (Менделя, Кера, Мерфи, Ортнера-Грекова). Диагностическое значение.
- •Отеки. Механизмы образования. Разновидности. Диагностическое значение. Отличие отеков почечных от отеков сердечного происхождения.
- •Порядок описания в истории болезни
- •Кожные знаки при болезнях печени. Цианоз, причины и механизм развития. Виды цианоза. Желтуха, причины и патогенез. Виды желтухи. Причины изменения цвета и влажности кожи.
- •Правила и последовательность выполнения осмотра при патологии тонкой кишки. Диагностическое значение.
- •Правила и последовательность выполнения осмотра при патологии дыхательной системы.
- •Правила и последовательность выполнения осмотра при патологии сердечно-сосудистой системы. Диагностическое значение.
- •Диагностическое значение - постановка предварительного диагноза
- •Правила и последовательность выполнения осмотра при патологии печени. Диагностическое значение.
- •Правила и последовательность выполнения пальпации лимфатических узлов. Оценка их состояния. Диагностическое значение.
- •Порядок выполнения общего осмотра пациента. Варианты положений больного, их характеристика. Вынужденное положение, диагностическое значение.
- •Осмотр живота. Пальпация (глубокая и поверхностная) живота. Задачи, порядок и правила выполнения пальпации живота. Диагностическое значение при заболеваниях пищеварительной системы.
- •Пальпация
- •Диагностическое значение глубокой пальпации брюшной полости( при патологиях изменения будут в отдельном файле, вдруг просят конкретные случаи) :
- •Особенности общего осмотра больного с заболеваниями органов кровообращения. Осмотр и пальпация области сердца и сосудов. Эпигастральная пульсация. Причины появления. Диагностическое значение.
- •Пальпация - как метод объективного обследования больного. Последовательность пальпации при исследовании области сердца. Диагностическое значение.
- •Типы лихорадок и их диагностическое значение.
- •Экстра- и интракардиальные шумы. Механизм их образования. Места выслушивания. Диагностическое значение. Отличия органических и функциональных кардиальных шумов.
- •Причины образования функциональных шумов. Диагностическое значение. Причины образования экстракардиальных шумов. Места выслушивания. Диагностическое значение.
- •Дополнительные методы обследования при патологии сердечно-сосудистой системы. Понятие об эхо-кардиографии. Основные параметры. Диагностическое значение. Показания к выполнению эхо-кардиографии.
- •Изменения биохимического анализа крови при синдроме цитолиза. Диагностическое значение. Понятие об «онкомаркерах». Диагностическое значение оценки «онкомаркеров» при заболеваниях печени.
- •Инфаркт миокарда. Симптоматология. Лабораторная и экг диагностика инфаркта миокарда.
- •Лабораторные методы исследования функциональной способности почек: проба Реберга. Правила выполнения. Оценка показателей. Диагностическое значение.
- •Методы функционального исследования почек: проба Зимницкого. Описание метода. Цель исследования. Показания к проведению. Интерпретация полученных результатов.
- •Оценка лабораторных показателей при синдроме иммунного воспаления (мезенхимально-воспалительный синдром). Оценка аутоантигенного статуса. Диагностическое значение.
- •Оценка плевральной жидкости. Транссудат, экссудат. Определение, их характеристика. Методы лабораторного исследования. Диагностическое значение.
- •Показатели внешнего дыхания. Методы оценки. Диагностическое значение.
- •Особенности нормальной экг в стандартных отведениях, интерпретация отклонений от нормы. Усиленные однополюсные отведения. Особенности нормальной экг в этих отведениях.
- •Экстрасистолии. Классификация. Клинические проявления. Диагностика экстрасистолии по экг. Классификация экстрасистолии по экг-признакам.
- •Этиология и факторы риска язвенной болезни желудка и 12-перстной кишки. Методы диагностики Helicobacter pylori.
- •Клиническая и лабораторная диагностика синдрома гепатодепрессии. Механизмы возникновения клинических симптомов. Диагностическое значение.
- •Клиническая и лабораторная диагностика синдрома холестаза. Механизмы возникновения клинических симптомов. Диагностическое значение. Диагностическое значение маркеров холестаза.
- •Задача №1
- •Задача №2
- •Задача №3
- •Задача №4
- •Задача №5
- •Задача №6
- •1. О каком пороке сердца можно думать?
- •2. Перечислить периферические сосудистые симптомы.
- •3. Данные перкуссии сердца?
- •4. Как можно объяснить данные аускультации?
- •5. Как называется диастолический шум на верхушке?
- •Задача №7
- •Задача №8
- •1. Какой порок сердца у больного?
- •2. Что можно увидеть при осмотре области сердца?
- •3. Какой трёхчленный ритм выслушивается?
- •Задача №9
- •3. Дать характеристики пульса при данном пороке.
- •4. Какие изменения границ сердца можно выявить при данном пороке?
- •5. Какие изменения, характерные для данного порока, можно выявить при аускультации сердца?
- •Задача №10
- •Задача №11
- •3. Классификация.
- •Задача №16
- •Задача №17
- •Задача №18
- •Задача №19
- •Задача №20
- •Задача №21
- •Задача №22
- •Задача №23
- •Задача №25
- •Задача №26
- •Задача №27
- •Задача №28
- •Задача №29
- •Задача №30 (Дополню когда пройдем эту тему)
- •Задача №31 (Дополню когда пройдем эту тему)
- •Задача №32 (Дополню когда пройдем эту тему)
- •Задача №33
- •1. О каком синдроме можно думать?
- •2. Перечислить возможные причины данного синдрома.
- •3. Чем обусловлено изменение цвета кала и мочи?
- •4. Какие инструментальные исследования необходимы для уточнения диагноза?
- •5. Какие изменения могут быть в биохимическом анализе крови.
- •Задача №34
- •Задача №35
- •Задача №36
- •Задача 37
- •1. Выделить основные синдромы?
- •2. Какие лабораторные исследования необходимо назначить для уточнения диагноза?
- •3. Какие изменения могут быть выявлены при данных обследованиях?
- •4. Какие инструментальные исследования необходимо назначить для уточнения диагноза?
- •5. Какие изменения могут быть выявлены при данных обследованиях?
- •Задача 38
- •1. Выделить основные синдромы?
- •2. Патогенез ведущих синдромов?
- •3. Причина увеличения размера живота?
- •4. Причина повышенной кровоточивости?
- •5. Какие изменения ожидаете выявить в клиническом анализе крови?
- •Задача 39
- •Задача 40
- •1. Выделить основные синдромы?
- •2. Патогенез ведущих синдромов.
- •3. Причина увеличения размера живота.
- •4. Какие лабораторные исследования необходимо назначить для уточнения диагноза?
- •5. Какие инструментальные исследования необходимо назначить для уточнения диагноза?
- •Задача №41
- •Задача №42
- •1. О каком синдроме можно думать?
- •2. Причина его возникновения?
- •3. Другие причины возникновения данного синдрома.
- •4. Оцените данные клинического анализа крови?
- •5. Какие лабораторные методы исследования необходимы для подтверждения диагноза?
- •Задача 43
- •1. О каком синдроме можно думать?
- •2. Какое заболевание проявилось данным синдромом?
- •3. Какие лабораторные исследования необходимо сделать для подтверждения диагноза?
- •4. Дать определение термина «анасарка».
- •5. Изменения общего анализа мочи, характерные для данного синдрома.
- •Задача 44
- •1. О каком синдроме можно думать?
- •2. Что чаще всего является причиной данного состояния?
- •3. Какие лабораторные исследования необходимо назначить для подтверждения диагноза?
- •4. Какие инструментальные исследования необходимо назначить для подтверждения диагноза?
- •1) Рентгенологическое:
- •2) Радиологическое
- •5. Какие изменения в клиническом анализе крови характерны для данного синдрома?
- •Задача 45
- •1. О каком синдроме можно думать?
- •2. Определить степень угнетения сознания больного.
- •4. Какие лабораторные исследования необходимо сделать для подтверждения диагноза?
- •5. Какие будут выявлены изменения.
- •Задача 46
- •1. О каком, развившемся синдроме на данном этапе можно думать?
- •2. Обосновать причины и патогенез развившегося синдрома у больного?
- •3. Перечислить периоды данного синдрома?
- •4. Какой ведущий клинический симптом отражает стадию заболевания?
- •5. Объяснит определяемые термины: полиурия, олигурия, анурия.
- •Задача 47
- •Задача 48
- •1. О каком синдроме можно думать?
- •2. Какие лабораторные исследования требуется назначить.
- •3. Какие результаты лабораторного обследования Вы прогнозируете?
- •4. Какие инструментальные исследования следует назначить.
- •5. Какие результаты инструментального обследования можно ожидать?
- •Задача 49
- •1.О каком осложнении язвенной болезни можно думать?
- •2.Какие лабораторные исследования следует назначить?
- •3.Какие можно ожидать изменения в результатах анализов?
- •4.Какие инструментальные исследования необходимо назначить?
- •5.Какие результаты инструментального обследования можно ожидать?
- •Задача 50
- •Задача 51
- •Задача 52
- •Задача 53
- •Задача 54
- •Задача 55
- •Задача 56
Типы лихорадок и их диагностическое значение.
Норма t тела: 36,0-36,9◦С (суточные колебания <0,5◦С)
Лихорадка – защитно-приспособительная реакция организма, возникающая в ответ на д-е различных раздражителей и выражающаяся в перестройке регуляции для поддержания более высокой, чем в норме, температуры тела
37,0-37,9 – субфебрильная лихорадка
38,0-38,9 – фебрильная лихорадка
39,0-41,0 – пиретическая (высокая) лихорадка
>41 – гиперпиретическая лихорадка
Причины повышения t:
· инфекционный процесс различной этиологии (инфекционно-токсический генез)
· неинфекционный воспалительный процесс (ИМ, аутоиммунное воспаление)
· онкопатология (лихорадка входит в понятие «паранеоплатический синдром»)
· прием некоторых АБ, анальгетиков
· нарушение функционирования ЭС (например, лихорадка при тиреотоксикозе)
· поражения промежуточного мозга различной этиологии (энцефалиты, кровоизлияния в желудочки мозга)
Типы температурных кривых
Температурная кривая – график изменения t тела во времени (по оси абсцисс – изменения t тела, по оси ординат – дни с детализацией «утро» и «вечер»)
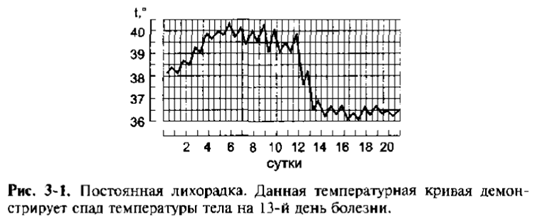
1. Постоянная лихорадка (febris continua) – колебания t в течение сут. <1◦C, обычно в пределах 38-39◦С
Характерна для острых инфекционных болезней (ОРВИ, воспаление легких)
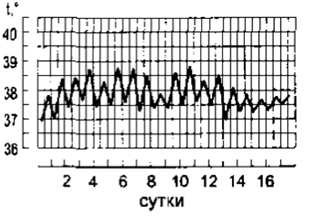
2. Послабляющая = ремиттирующая лихорадка (febris remittens) – t тела увеличивается до различных значений с суточными колебаниями 1-2◦С
Характерна для гнойных заболеваний
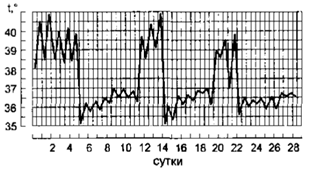
3. Перемежающаяся = интермиттирующая лихорадка (febris intermittens) – t тела внезапно ↑ до 39-40◦С и через некоторое время (часы) быстро снижается до нормальных/субнормальных значений. Через 1-3 дня такой подъем t повторяется
Характерна для малярии

4. Возвратная лихорадка (febris reccurens) – t сразу ↑ до высоких значений и сохраняется на повышенном уровне несколько дней → временно спадает до нормы → последующие новые приступы повышения (2-5 приступов)
Характерна для некоторых спирохетозов (возвратный тиф)
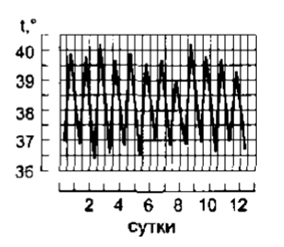
5. Гектическая = истощающая лихорадка (febris hectica) – колебания t в течение суток составляют 3-5◦С
Характерна для сепсиса
6. Волнообразная лихорадка (febris undulans) – t некоторое время ↑ изо дня в день, достигая все более и более высоких значений → постепенно становится все ниже и ниже. Достигнув нормальных или субфебрильных значений, она снова дает довольно правильную волну подъема (отличие от возвратной – постепенное нарастание t и такой же постепенный спад)
Характерна для бруцеллеза
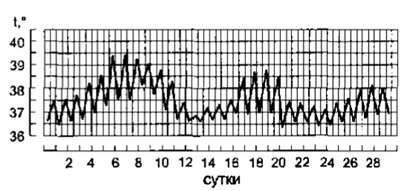
7. Неправильная лихорадка (febris irregularis) – незакономерные ↑ t до различных значений
Характерна для ревматизма, гриппа, дизентерии
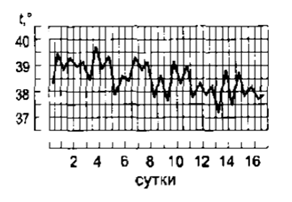
8. Извращенная лихорадка (febris inversa) – утренняя температура выше вечерней
Характерная для туберкулеза, затяжного сепсиса
Топографическая перкуссия легких. Правила, цель выполнения. Причины изменения высоты стояния верхушек. Определение границ легких (нормальные границы легких) и определение активной подвижности легочных краев. Причины высокого и низкого положения нижнего легочного края. Причины изменений верхних границ легких. Диагностическое значение их изменения.
Цель– определение границ легкого, т.е. определение зон распространения легочного звука на поверхности грудной клетки.
Методика
Площадь, на которую падает перкуссионный удар, должна быть малой, что дает большую точность определения границы. Поэтому в качестве плессиметра используется основание ногтевой фаланги среднего пальца левой руки. В некоторых случаях (перкуссия в ямках) с целью еще большего уменьшения площади плессиметра перкуссия ведется с постановкой пальца по Плещу: палец-плессиметр согнут в межфаланговом суставе под прямым углом, к телу больного прилежит лишь конец ногтевой фаланги, удары пальцем – молоточком наносятся по основанию средней фаланги.
По силе удара топографическая перкуссия – тихая.
Удары, наносимые пальцем – молоточком, должны быть отрывистые.
В каждой точке перкуссии следует наносить не менее 2 и не более 3 ударов.
Сравнение звуков ведется от более громкого к тихому, т.е. от легочного к тупому.
Палец-плессиметр располагается параллельно искомой границе, его перемещение должно производиться в направлении кратчайшего расстояния к искомой границе, т.е. по линии, перпендикулярной к искомой границе, до исчезновения легочного звука.
Положение врача и исследуемого.
Желательно при вертикальном положении больного (стоя, сидя), при необходимости у лежащего больного. Мускулатура плечевого пояса исследуемого должна быть в расслабленном состоянии во избежание изменения перкуторного звука: при перкуссии передней и задней поверхности грудной клетки руки исследуемого опущены (при положении сидя – лежат на коленях), при перкуссии боковых поверхностей – положены на голову.
В расположении врача по отношению к больному существенных ограничений нет: положение должно быть удобно, врач располагается сбоку от больного.
Порядок (последовательность) перкуссии. Производится определение нижних границ, границ верхушек, активной подвижности легочного края, границ пространства Траубе.
Определение нижних границ легких начинается с нижней границы правого легкого. Палец-плессиметр ставится в межреберья (параллельно искомой границе), перемещается сверху вниз, перкуссия проводится по топографическим линиям, начиная с окологрудинной линии и кончая околопозвоночной, до получения тупого перкуторного звука.
Определение нижней границы левого легкого проводится аналогично, но начиная не с окологрудинной линии, а с передней подмышечной линии. Расположение нижней границы легких у здорового человека:
Справа Слева
L. parasternalis верхний край 6 ребра -
L. medioclavicularis 6 ребро -
L. axillaris anterior 7 ребро 7 ребро
L. axillaris media 8 ребро 9 ребро
L. axillaris posterior 9 ребро 9 ребро
L. scapularis 10 ребро 10 ребро
L. paravertebralis остистый отросток 11 грудного позвонка
Определение верхних границ легкого.
Определение высоты верхушек спереди и сзади. Палец-плессиметр располагается над ключицей параллельно ей и передвигается при перкуссии вверх и несколько внутрь до получения четкого укорочения звука. В норме высота стояния верхушки спереди 3 – 4 см как справа, так и слева. Определение расположения верхушек сзади ведется от середины гребня лопатки к VII шейному позвонку. В норме легочный звук распространяется до VII шейного позвонка.
Косвенное определение объема верхушки – определение ширины перешейков полей Крёнига. Определение перешейков полей Крёнига ведется по общим принципам топографической перкуссии: палец-плессиметр ставится на центр ската плеча перпендикулярно краю трапециевидной мышцы, перкуссия ведется вверх – медиально и вниз – латерально до появления тупого звука. Ширина перешейков составляет от 5 до 8 см (в зависимости от роста исследуемого) с различием между обеими сторонами не более 1 см.
Определение активной подвижности легочных краев – изменения границы легкого при форсированном вдохе и форсированном выдохе. Определяют границу легкого при спокойном дыхании и отмечают точкой на коже пациента, затем ему предлагают сделать максимально глубокий вдох и задержать на вдохе дыхание (при вдохе диафрагма опускается, граница легкого смещается вниз) и продолжают перкуссию от границы, определенной при спокойном дыхании, вниз до получения тупого звука. Границу, определенную на вдохе, также отмечают на коже пациента. После этого палец-плессиметр ставится значительно выше границы, определенной при спокойном дыхании, больному предлагают сделать форсированный выдох и на выдохе задержать дыхание (при выдохе диафрагма поднимается и перемещается вверх граница легкого). Перкуссия ведется сверху вниз, т.е. от легочного звука к тупому, найденная граница отмечается точкой. Сантиметровой лентой измеряют расстояние от границы легкого при спокойном дыхании до границ на вдохе и выдохе.
Определение активной подвижности легочного края может быть произведено по всем топографическим линиям. Практически бывает достаточно определение по одной из топографических линий (симметрично справа и слева), а именно по средним или задним подмышечным линиям, где физиологически подвижность края максимальная. В норме активная подвижность легочного края по этим линиям составляет не менее 4 см на вдохе и 4 см на выдохе.
Определение границ пространства Траубе. Тимпанический звук обусловлен газовым пузырем желудка, расположенного под диафрагмой в непосредственной близости к передней стенке грудной клетки. Анатомически пространство Траубе соответствует проекции левого плеврального синуса на переднюю поверхность грудной клетки. Пространство Траубе ограничено: медиально – левой долей печени, латерально – передним краем селезенки, вверху – нижней границей левого легкого, внизу – левой реберной дугой. Определение границ проводится перкуссией от центра пространства Траубе к искомым границам: вправо, вверх и влево. В норме правая граница соответствует 1. раrаsternalis, верхняя – по VI – VII ребру, левая – расположена между l. ахillaris аntеrior et media.
Диагностическое значение определения границ легких. Изменение границ легких может быть обусловлено заболеванием легких и плевры, но может иметь и внелегочное происхождение.
Изменение границ легких вследствие заболевания легких. Смещение нижних границ вниз, увеличение высоты стояния верхушек и расширение перешейков полей Крёнига свидетельствуют об увеличении объема легких. Это состояние характерно для эмфиземы легких.
Смещение нижней границы легкого вверх, уменьшение высоты стояния верхушек, сужение перешейка полей Крёнига свидетельствуют об уменьшении объема легкого. Это состояние может встречаться при развитии соединительной ткани (вследствие перенесенного туберкулезного или нетуберкулезного воспаления легочной ткани), после длительно существовавшего сдавления легкого жидкостью или воздухом, находившимся в плевральной полости, при закупорке крупного бронха и спадении соответствующего отдела легкого. Указанные поражения легких чаще бывают односторонними, сопровождаются понижением эластичности легкого, нередко в процесс вовлекается и плевра, что вызывает уменьшение активной подвижности легочного края.
Изменение границ легких вследствие поражения плевры. При скоплении жидкости в плевральной полости (плеврит, гидроторакс) нижняя граница легкого представляется смещенной вверх, так как жидкость, дающая при перкуссии тупой звук, располагается в нижних отделах грудной клетки, прикрывает и оттесняет легочную ткань. При заполнении экссудатом левого плеврального синуса характерно исчезновение пространства Траубе: слой жидкости дает при перкуссии тупой звук, который заменяет собой тимпанит.
При воспалении плевры с образованием спаек между висцеральной и париетальной плеврой (сухой плеврит) границы легких, как правило, не изменены при спокойном дыхании, но уменьшается активная подвижность легочного края вследствие ограничения скольжения плевральных листков спайками или из-за болезненности при попытке глубоко дышать.
При попадании воздуха в плевральную полость (пневмоторакс) определяются фактически не границы легкого, а границы плевральной полости, содержащей воздух. Эти границы могут совпадать с нормальными границами легкого или быть расширенными (если воздух в плевральной полости находится под давлением большим, чем атмосферное). Активная подвижность границы уменьшена.
Внелегочные причины изменения границ легких. Высокое стояние диафрагмы (при резком увеличении печени, беременности, скоплении жидкости в брюшной полости) вызывает смещение нижней границы легких вверх, одновременно может уменьшаться активная подвижность легочного края. Уменьшение активной подвижности легкого может быть обусловлено физической слабостью больного, болезненностью при попытке глубокого дыхания, наконец, негативным отношением больного к данному исследованию.
Перкуссия сердца. Определение границ сердца. Границы относительной тупости сердца и абсолютной тупости сердца в норме и патологии. Диагностическое значение изменений. Границы сосудистого пучка, причины их изменений.
1.Относительная сердечная тупость соответствует истинным границам сердца. При перкуссии истинных границ сердца звук получается как за счет слоя легких, прикрывающих сердце (ясный), так и за счет плотной ткани сердца (тупой), в итоге возникает притупленный звук, причем, чем ближе к центру, тем тоньше слой легких и тем более звук будет тупым.
2.При перкуссии участка сердца, неприкрытого легкими, звук будет уже не притупленным, а тупым (абсолютная сердечная тупость).
Техника перкуссии относительной сердечной тупости: ее проводят при положении больного стоя или лежа, при обычном поверхностном дыхании. Руки обследуемого должны быть расположены вдоль туловища. Удар при перкуссии наносится на основание ногтевой фаланги средней силы. Палец-плессиметр должен плотно прилегать к грудной клетке и располагаться параллельно ожидаемой границе. Передвижение пальца – плессиметра производится от ясного звука к тупому, т.е. от легких к сердцу. Отметка границы производится по наружному краю пальца, обращенного к легким.
Порядок перкуссии: определяют правую, затем верхнюю и левую границы относительной сердечной тупости.
1.Определению правой границы относительной сердечной тупости предшествует уточнение верхней границы относительной печеночной тупости. С этой целью перкутируют по правой среднеключичной линии от второго межреберья вниз (палец-плессиметр ставится параллельно ребрам) до появления отчетливого притупления звука (область верхней границы печени, прикрытой легкими), обычно это пятое межреберье. После этого палец устанавливается в четвертом межреберье параллельно краю грудины по правой среднеключичной линии, и перкутируют по четвертому межреберью по направлению к правому краю грудины. В норме правая граница относительной тупости сердца располагается на 1,5 см кнаружи от правого края грудины. Далее также проводят перкуссию в третьем межреберье, где правая граница находится у правого края грудины. Правая граница сердца образована в основном правым предсердием.
Верхняя граница сердца образована ушком левого предсердия. Для ее определения палец-плессиметр устанавливается параллельно ребрам в первом межреберье между левой грудинной и окологрудинной линиями. Верхняя граница относительной тупости сердца находится на третьем ребре.
Левая граница сердца образуется левым желудочком. Для ее определения находят пальпаторно верхушечный толчок, наружный край которого совпадает с ней. Если верхушечный толчок найти не удается, то перкуссию начинают в пятом межреберье от передней (или средней) подмышечной линии кнутри. В норме левая граница сердца в пятом межреберье расположена на 1,0-1,5 см кнутри от левой среднеключичной линии. В четвертом межреберье левая граница относительной тупости сердца на том же уровне, а в третьем межреберье она на окологрудинной линии.
2.Абсолютная тупость сердца образуется правым желудочком. Перкуссия абсолютной тупости проводится по тем же правилам, что и относительной, но только сила удара должна быть значительно меньше (тихая или тишайшая перкуссия). Определение границ абсолютной тупости проводят, начиная от границ относительной.
Правую границу абсолютной тупости определяют в четвертом межреберье от правого края грудины до появления тупого звука. У здорового человека правая граница абсолютной сердечной тупости определяется по левому краю грудины.
Верхняя граница – 4 ребро.
Левая граница абсолютной тупости сердца находится на 0,5-1,0 см кнутри от границы относительной тупости сердца в пятом межреберье.
3.Заканчивают перкуссию сердца определением границ сосудистого пучка. Сосудистый пучок находится непосредственно за грудиной. Он образован аортой, верхней полой веной и легочной артерией. В норме он не выходит за пределы грудины. Перкутируют сосудистый пучок в первом и во втором межреберье справа и слева палец-плессиметр ставят параллельно грудине. Если удается отметить притупление перкуторного звука до грудины, то это свидетельствует о расширении сосудистого пучка-аневризма (чаще аорты).
Изменения границ относительной и абсолютной сердечной тупости зависят от положения сердца, высоты стояния диафрагмы, увеличения самого сердца и изменений в легких. Некоторое увеличение границ относительной сердечной тупости (равномерно во всех направлениях) выявляется при высоком стоянии диафрагмы (при беременности, асците, метеоризме). Основной причиной увеличения истинных границ сердца является расширение его полостей (желудочков и предсердий). Меньшее значение – имеет гипертрофия сердечной мышцы (за счет утолщения; стенки сердца).
Наибольшее клиническое значение имеет смещение левой границы относительной сердечной тупости. Оно связано с расширением и гипертрофией левого желудочка, а также наблюдается и при выраженном увеличении правого желудочка. Дилатация левого желудочка является следствием его перегрузки, что наблюдается при повышенном артериальном давлении (гипертонической болезни), органических изменениях (пороках) аортальных клапанов и в меньшей степени при пороках митральных клапанов. При значительном расширении левого желудочка граница относительной сердечной тупости смещается не только влево (иногда до средней аксиллярной линии), но и вниз. При этом верхушечный (сердечный) толчок определяется не в пятом межреберье (как в норме), а в шестом.
Увеличение границ сердца вверх в основном обусловлено расширением левого предсердия. Чаще всего высокая нагрузка на левое предсердие связана с сужением отверстия между левым предсердием и левым желудочком (митральным стенозом). Нагрузка на левое предсердие также увеличивается и при перегрузке левого желудочка, который не в состоянии бывает во время систолы выбросить всю кровь в аорту. В ряде случаев все границы (левая, правая и верхняя) относительной сердечной тупости бывают увеличенными. Такое тотальное увеличение границ сердца может быть при скоплении жидкости в полости перикарда (выпотной перикардит), слабость сердечной мыщцы при любом патологическом процессе в нем в стадии сильной декомпенсации.
Уменьшение границ относительной сердечной тупости большого клинического значения не имеет. Оно может наблюдаться при опущении диафрагмы, выраженной эмфиземе легких, иногда при наличии воздуха в плевральных полостях (пневмотораксе). Расширение границ абсолютной тупости сердца (влево вверх и вправо) свидетельствует о расширении правого желудочка. Значительно это мб из-за сморщивания передних краев легких. Уменьшение границ абсолютной сердечной тупости связано с внесердечными причинами (эмфиземой легких).
