
- •Артериальное давление – определение понятия. Правила измерения артериального давления. Причины, влияющие на уровень артериального давления. Диагностическое значение отклонений от нормы.
- •Аускультация – как метод объективного исследования больного. Основные правила аускультации. Виды аускультации. Области применения. Диагностическое значение.
- •1.Физиологические варианты основных дыхательных шумов:
- •2. Теперь перейдем к патологии:
- •Данные осмотра грудной клетки в норме и при патологии. Порядок осмотра грудной клетки. Патологические варианты формы грудной клетки. Диагностическое значение.
- •Данные осмотра и пальпации области сердца в норме и патологии. Верхушечный толчок в норме и патологии. Диагностическое значение Сердечный толчок. Механизм образования. Диагностическое значение.
- •Систолическое и диастолическое дрожание. Причины возникновения.
- •Диагностическое значение пальпации пульса и его характеристики. Правила пальпации. Диагностическое значение изменений.
- •Диагностическое значение сбора жалоб у пациента. Метод опроса. Основные и дополнительные жалобы. Детализация жалоб. Описание жалоб в истории болезни.
- •Диагностическое значение сбора жалоб при патологии дыхательной системы: механизм происхождения жалоб, порядок сбора жалоб, детализация, описание в истории болезни.
- •Диагностическое значение сбора жалоб при патологии пищеварительной системы. Механизм происхождения жалоб. Порядок сбора жалоб. Детализация жалоб. Описание жалоб в истории болезни.
- •Диагностическое значение сбора жалоб при патологии сердечно-сосудистой системы. Механизм происхождения жалоб. Порядок сбора жалоб. Детализация жалоб. Описание жалоб в истории болезни.
- •Интракардиальные шумы. Механизм их образования. Причины возникновения органических интракардиальных шумов. Механизм образования. Гемодинамика. Места выслушивания. Диагностическое значение.
- •Клинические и лабораторные признаки кровотечения из различных отделов желудочнокишечного тракта (пищевода, желудка, 12-перстной кишки, толстой кишки). Возможные причины пищеводного кровотечения.
- •Методика и техника пальпации печени и желчного пузыря. Семиологическое значение "пузырных" симптомов (Менделя, Кера, Мерфи, Ортнера-Грекова). Диагностическое значение.
- •Отеки. Механизмы образования. Разновидности. Диагностическое значение. Отличие отеков почечных от отеков сердечного происхождения.
- •Порядок описания в истории болезни
- •Кожные знаки при болезнях печени. Цианоз, причины и механизм развития. Виды цианоза. Желтуха, причины и патогенез. Виды желтухи. Причины изменения цвета и влажности кожи.
- •Правила и последовательность выполнения осмотра при патологии тонкой кишки. Диагностическое значение.
- •Правила и последовательность выполнения осмотра при патологии дыхательной системы.
- •Правила и последовательность выполнения осмотра при патологии сердечно-сосудистой системы. Диагностическое значение.
- •Диагностическое значение - постановка предварительного диагноза
- •Правила и последовательность выполнения осмотра при патологии печени. Диагностическое значение.
- •Правила и последовательность выполнения пальпации лимфатических узлов. Оценка их состояния. Диагностическое значение.
- •Порядок выполнения общего осмотра пациента. Варианты положений больного, их характеристика. Вынужденное положение, диагностическое значение.
- •Осмотр живота. Пальпация (глубокая и поверхностная) живота. Задачи, порядок и правила выполнения пальпации живота. Диагностическое значение при заболеваниях пищеварительной системы.
- •Пальпация
- •Диагностическое значение глубокой пальпации брюшной полости( при патологиях изменения будут в отдельном файле, вдруг просят конкретные случаи) :
- •Особенности общего осмотра больного с заболеваниями органов кровообращения. Осмотр и пальпация области сердца и сосудов. Эпигастральная пульсация. Причины появления. Диагностическое значение.
- •Пальпация - как метод объективного обследования больного. Последовательность пальпации при исследовании области сердца. Диагностическое значение.
- •Типы лихорадок и их диагностическое значение.
- •Экстра- и интракардиальные шумы. Механизм их образования. Места выслушивания. Диагностическое значение. Отличия органических и функциональных кардиальных шумов.
- •Причины образования функциональных шумов. Диагностическое значение. Причины образования экстракардиальных шумов. Места выслушивания. Диагностическое значение.
- •Дополнительные методы обследования при патологии сердечно-сосудистой системы. Понятие об эхо-кардиографии. Основные параметры. Диагностическое значение. Показания к выполнению эхо-кардиографии.
- •Изменения биохимического анализа крови при синдроме цитолиза. Диагностическое значение. Понятие об «онкомаркерах». Диагностическое значение оценки «онкомаркеров» при заболеваниях печени.
- •Инфаркт миокарда. Симптоматология. Лабораторная и экг диагностика инфаркта миокарда.
- •Лабораторные методы исследования функциональной способности почек: проба Реберга. Правила выполнения. Оценка показателей. Диагностическое значение.
- •Методы функционального исследования почек: проба Зимницкого. Описание метода. Цель исследования. Показания к проведению. Интерпретация полученных результатов.
- •Оценка лабораторных показателей при синдроме иммунного воспаления (мезенхимально-воспалительный синдром). Оценка аутоантигенного статуса. Диагностическое значение.
- •Оценка плевральной жидкости. Транссудат, экссудат. Определение, их характеристика. Методы лабораторного исследования. Диагностическое значение.
- •Показатели внешнего дыхания. Методы оценки. Диагностическое значение.
- •Особенности нормальной экг в стандартных отведениях, интерпретация отклонений от нормы. Усиленные однополюсные отведения. Особенности нормальной экг в этих отведениях.
- •Экстрасистолии. Классификация. Клинические проявления. Диагностика экстрасистолии по экг. Классификация экстрасистолии по экг-признакам.
- •Этиология и факторы риска язвенной болезни желудка и 12-перстной кишки. Методы диагностики Helicobacter pylori.
- •Клиническая и лабораторная диагностика синдрома гепатодепрессии. Механизмы возникновения клинических симптомов. Диагностическое значение.
- •Клиническая и лабораторная диагностика синдрома холестаза. Механизмы возникновения клинических симптомов. Диагностическое значение. Диагностическое значение маркеров холестаза.
- •Задача №1
- •Задача №2
- •Задача №3
- •Задача №4
- •Задача №5
- •Задача №6
- •1. О каком пороке сердца можно думать?
- •2. Перечислить периферические сосудистые симптомы.
- •3. Данные перкуссии сердца?
- •4. Как можно объяснить данные аускультации?
- •5. Как называется диастолический шум на верхушке?
- •Задача №7
- •Задача №8
- •1. Какой порок сердца у больного?
- •2. Что можно увидеть при осмотре области сердца?
- •3. Какой трёхчленный ритм выслушивается?
- •Задача №9
- •3. Дать характеристики пульса при данном пороке.
- •4. Какие изменения границ сердца можно выявить при данном пороке?
- •5. Какие изменения, характерные для данного порока, можно выявить при аускультации сердца?
- •Задача №10
- •Задача №11
- •3. Классификация.
- •Задача №16
- •Задача №17
- •Задача №18
- •Задача №19
- •Задача №20
- •Задача №21
- •Задача №22
- •Задача №23
- •Задача №25
- •Задача №26
- •Задача №27
- •Задача №28
- •Задача №29
- •Задача №30 (Дополню когда пройдем эту тему)
- •Задача №31 (Дополню когда пройдем эту тему)
- •Задача №32 (Дополню когда пройдем эту тему)
- •Задача №33
- •1. О каком синдроме можно думать?
- •2. Перечислить возможные причины данного синдрома.
- •3. Чем обусловлено изменение цвета кала и мочи?
- •4. Какие инструментальные исследования необходимы для уточнения диагноза?
- •5. Какие изменения могут быть в биохимическом анализе крови.
- •Задача №34
- •Задача №35
- •Задача №36
- •Задача 37
- •1. Выделить основные синдромы?
- •2. Какие лабораторные исследования необходимо назначить для уточнения диагноза?
- •3. Какие изменения могут быть выявлены при данных обследованиях?
- •4. Какие инструментальные исследования необходимо назначить для уточнения диагноза?
- •5. Какие изменения могут быть выявлены при данных обследованиях?
- •Задача 38
- •1. Выделить основные синдромы?
- •2. Патогенез ведущих синдромов?
- •3. Причина увеличения размера живота?
- •4. Причина повышенной кровоточивости?
- •5. Какие изменения ожидаете выявить в клиническом анализе крови?
- •Задача 39
- •Задача 40
- •1. Выделить основные синдромы?
- •2. Патогенез ведущих синдромов.
- •3. Причина увеличения размера живота.
- •4. Какие лабораторные исследования необходимо назначить для уточнения диагноза?
- •5. Какие инструментальные исследования необходимо назначить для уточнения диагноза?
- •Задача №41
- •Задача №42
- •1. О каком синдроме можно думать?
- •2. Причина его возникновения?
- •3. Другие причины возникновения данного синдрома.
- •4. Оцените данные клинического анализа крови?
- •5. Какие лабораторные методы исследования необходимы для подтверждения диагноза?
- •Задача 43
- •1. О каком синдроме можно думать?
- •2. Какое заболевание проявилось данным синдромом?
- •3. Какие лабораторные исследования необходимо сделать для подтверждения диагноза?
- •4. Дать определение термина «анасарка».
- •5. Изменения общего анализа мочи, характерные для данного синдрома.
- •Задача 44
- •1. О каком синдроме можно думать?
- •2. Что чаще всего является причиной данного состояния?
- •3. Какие лабораторные исследования необходимо назначить для подтверждения диагноза?
- •4. Какие инструментальные исследования необходимо назначить для подтверждения диагноза?
- •1) Рентгенологическое:
- •2) Радиологическое
- •5. Какие изменения в клиническом анализе крови характерны для данного синдрома?
- •Задача 45
- •1. О каком синдроме можно думать?
- •2. Определить степень угнетения сознания больного.
- •4. Какие лабораторные исследования необходимо сделать для подтверждения диагноза?
- •5. Какие будут выявлены изменения.
- •Задача 46
- •1. О каком, развившемся синдроме на данном этапе можно думать?
- •2. Обосновать причины и патогенез развившегося синдрома у больного?
- •3. Перечислить периоды данного синдрома?
- •4. Какой ведущий клинический симптом отражает стадию заболевания?
- •5. Объяснит определяемые термины: полиурия, олигурия, анурия.
- •Задача 47
- •Задача 48
- •1. О каком синдроме можно думать?
- •2. Какие лабораторные исследования требуется назначить.
- •3. Какие результаты лабораторного обследования Вы прогнозируете?
- •4. Какие инструментальные исследования следует назначить.
- •5. Какие результаты инструментального обследования можно ожидать?
- •Задача 49
- •1.О каком осложнении язвенной болезни можно думать?
- •2.Какие лабораторные исследования следует назначить?
- •3.Какие можно ожидать изменения в результатах анализов?
- •4.Какие инструментальные исследования необходимо назначить?
- •5.Какие результаты инструментального обследования можно ожидать?
- •Задача 50
- •Задача 51
- •Задача 52
- •Задача 53
- •Задача 54
- •Задача 55
- •Задача 56
Пальпация - как метод объективного обследования больного. Последовательность пальпации при исследовании области сердца. Диагностическое значение.
Последовательность пальпации при исследовании области сердца. Диагностическое значение.
Пальпация (от лат. palpatio – поглаживание) – это физикальный метод медицинской диагностики, проводимый путём ощупывания тела пациента. Понятное дело, что ощупываем мы не всего пациента, а конкретные области/части тела, при подозрении на ту или иную патологию выявленную в процессе расспроса или общего осмотра пациента. Может проводиться в положении больного стоя, сидя или лёжа на спине (в зависимости от состояния пациента и области исследования).
Далее расписана последовательность этапов пальпации области сердца и сразу диагностическое значение каждого из них.
После осмотра области сердца, мы приступаем к её пальпации. Прежде всего мы доииследуем верхушечный толчок, но теперь пальпаторно (определяем его локализацию, протяжённость и силу).
Для определения местонахождения верхушечного толчка врач кладет ладонь правой руки на область сердца таким образом, чтобы основание ее находилось у левого края грудины, а верхушки пальцев у передней аксиллярной линии. Затем для более детального изучения на верхушечный толчок кладутся указательный палец и средние пальцы. В норме верхушечный толчок локализуется в пятом межреберье на 1,0–1,5 см кнутри от левой среднеключичной линии. Положение верхушечного толчка может меняться как от экстракардиальных (внесердечных), так и от интракардиальных причин. Внесердечные причины: гидроторакс (сердечный толчок смещается к здоровой стороне); при высоком стоянии дифрагмы из-за асцита, метеоризма, беременности (смещается вверх). Внутрисердечными причинами, ведущими к изменению локализации верхушечного толчка (чаще смещение его влево), могут быть: расширение и гипертрофия левого желудочка, увеличение правого желудочка, а также скопление жидкости в полости перикарда (выпотной перикардит).
Протяженность верхушечного толчка в норме 2,0–2,5 см. Если протяженность верхушечного толчка менее 2 см, то говорят об ограниченном верхушечном толчке, если больше 2,5 см — о разлитом. Ограниченный верхушечный толчок бывает в тех случаях, когда сердце оттеснено от грудной клетки кзади. Чаще всего это бывает как следствие эмфиземы легких (понижение эластичности легочной ткани и стойкое расширение легких). Разлитой верхушечный толчок связан с более близким прилеганием сердца к передней грудной клетке, что наблюдается при расширении полости левого желудочка (дилатации).
Сила верхушечного толчка — это сила сопротивления, которое оказывает верхушка сердца на пальпирующие пальцы. Сила верхушечного толчка может изменяться под влиянием как экстра-, так и интракардиальных влияний. Ослаблению верхушечного толчка способствуют заболевания, при которых сердце отдаляется от грудной клетки (эмфизема легких, выпотной перикардит, экссудативный плеврит, ожирение, отеки подкожной клетчатки). Интракардиальные причины ослабления верхушечного толчка связаны с ослаблением сердечной деятельности (дистрофические изменения в сердечной мышце, миокардиты). Усиленный верхушечный толчок встречается при тонкой грудной клетке, гипертрофии сердечной мышцы (левого желудочка), усилении сердечных сокращений (повышении артериального давления).
При пальпации области сердца существенное значение имеет выявление симптома, носящего название систолического и диастолического дрожания (кошачьего мурлыканья — fremissement cataire). Этот симптом был впервые описан Корвизаром и получил свое название потому, что при пальпации области сердца ощущается как бы мурлыканье кошки. Диастолическое дрожание выявляется на верхушке сердца. Систолическое — на основании — и в первом и втором межреберных промежутках. Связано это с появлением низкочастотных шумов: на верхушке при митральном стенозе, на основании — при аортальном стенозе (В норме кошачьего мурлыканья – нет).
Пальпация грудной клетки. Голосовое дрожание: Механизмы возникновения. Методики определения. Диагностическое значение изменений. Диагностическое значение пальпации при обследовании пациентов с заболеваниями дыхательной системы.
Цель пальпации грудной клетки – уточнение её конфигурации, определение эластичности, болезненности и голосового дрожания.
Методика - проводится 2 руками, одновремнно обе половины грудной клетки и сверху вниз. Сначала спереди, затем с боковой поверхности, потом сзади. При определении локальной деформации или болезненности уточняется ее конфигурация, связь с ребрами и другими рядом расположенными образованиями, более деталная локализация.
Голосовое дрожание – это пальпаторное ВОСПРИЯТИЕ звуковых колебаний, которые передаются от голосовых связок через воздухоносные пути и ткани легкого на поверхность грудной клетки, где их пальпаторно и определяют. Соответственно, оно может усиливаться при уплотнении легочной ткани или при появлении в легких полостей, по которым может проходить воздух. И ослабляться при увеличении воздушности легочной ткани, либо при закупорке бронха(ателектаз), наличие воздуха или жидкости в плевральной полости. Также существуют и внелёгочные причины – толщина грудной клетки. Чем она толще, тем хуже звук проведется на поверхность (у спортсменов, тучных людей), и, соответственно, наоборот. У женщин и детей голосовое дрожание хуже, так как голосовые связки тоньше.
Ещё над верхушкой правого легкого в норме оно может быть сильнее, чем над верхушкой левого, так как верхний правый долевой бронх крупнее и шире, чем левый.
Методика – кисти рук ставятся ладонными поверхностями в симметричные точки на поверхности грудной клетки, после чего больного просят называть низким голосом звуки, содержащие звук Р.(33). В первый точке исследование проводится два раза, причем меняется расположение рук (изначально правая рука – на правой половине грудной клетки, левая – на левой, во второй раз наоборот). Это нужно для того, чтобы откалибровать свою чувствительность, так как она может быть различной.
Про диагностическое значение пальпации на вопрос выше.
Пальпация и перкуссия печени. Размеры печени по Курлову. Интерпретация полученных результатов. Диагностическое значение.
Диагностическое значение пальпации печени-определение ее состояния, выявление заболеваний.
Пальпация печени и селезенки проводится по методу Образцова-Стражеско. Это глубокая, скользящая, методическая пальпация.
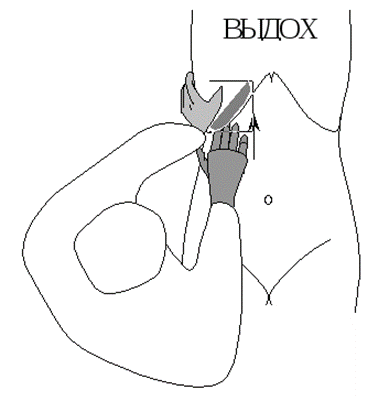
Пальпация печени производится в положении больного лежа на спине. (см.рис.) Врач кладет 4 пальца левой руки под правую поясничную область и на нижние два ребра, а большим пальцем этой руки надавливает сбоку и спереди на реберную дугу (как бы охватывая её), что затрудняет расширение грудной клетки на вдохе и способствует приближению печени к пальпируемой правой руке (ограничивает подвижность печени). Ладонь правой руки кладут плашмя, слегка согнув пальцы, на живот больного в правое подреберье чуть ниже реберной дуги, причем пальцы располагаются параллельно определяемому краю печени. Затем, сделав кожную складку, на выдохе проникают под реберную дугу. После этого больному предлагают сделать глубокий вдох, печень опускается вниз навстречу пальцам исследующего, а затем соскальзывает с них. Рука врача всё время остается неподвижной.
При пальпации печени оценивают её консистенцию (мягкая, плотная), поверхность (гладкая, крупно- или мелкобугристая), край (ровный, острый, округлый), болезненность.
Нормальная печень в 88% случаев прощупывается (В.П. Образцов). Край нормальной печени, прощупываемый в конце вдоха, на 1-2 см ниже реберной дуги, мягкий, острый, безболезненный.
Если в брюшной полости большое количество жидкости, то прибегают к толчкообразной пальпации. Сущность ее сводится к тому, что четырьмя сложенными вместе полусогнутыми пальцами правой руки ударяют по брюшной стенке у правой реберной дуги и ниже, пока не возникает резистентности, обусловленной поверхностью печени. Низкое расположение края печени иногда зависит от ее опущения, но гораздо чаще – от увеличения. Последнее может быть вызвано застоем крови, воспалением, неопластическим процессом. При застое в печени крови консистенция ее остается большей частью мягкой, а край округлым. При циррозе же печень значительно уплотняется, край ее может заостряться. Еще большей плотностью отличается печень, пораженная раковой опухолью, при этом передняя поверхность органа часто становится бугристой. При застое крови или желчи печень становится болезненной. Последняя менее выражена при гепатитах, а у больных циррозом и раком печени она обычно остается безболезненной.
Перкуссия: Верхняя граница абсолютной печеночной тупости у здоровых лиц располагается на VI ребре по правой срединно-ключичной линии, а относительной – на 1-2 ребра выше. Нижняя граница печени на том же уровне совпадает с краем реберной дуги.
По М.Г. Курлову для определения размера печени необходимо найти 5 перкуторных точек: 1 - вниз от правой срединно-ключичной линии до печеночной тупости; 2 - от пупка до срединно-ключичной линии; 3 - от начала мечевидного отростка по срединной линии; 4 - по линии 3-й точки вверх от пупка; 5 - от 3-й точки по левой реберной. После нахождения точек перкуссии определяются 3 отрезка между найденными точками - срединно-ключичный (I), правый срединный (II) и левый по реберной дуге (III).
Нормы для детей младшего и старшего возрастов имеют отличия, но все же они близки к параметрам взрослых людей:
по правой срединно-ключичной линии: 7.0 (см);
по правой срединной линии: 6.0 (см);
по левой реберной дуге: 5.0 (см).
Нормальные размеры печени у взрослых составляют:
по правой срединно-ключичной линии: от 9.0 (см) до 11.0 (см);
по правой срединной линии: от 7.0 (см) до 9.0 (см);
по левой реберной дуге: от 6.0 (см) до 8.0 (см).
Допустимая погрешность при измерении размеров печени по М. Г. Курлову может составлять от ±1.0 (см) до 2.0 (см).
Перкуссия – как метод объективного обследования больного. Физические основы перкуссии. Виды перкуссии, правила выполнения, задачи. Виды перкуторных звуков. Диагностическое значение результатов перкуссии.
Перкуссия – метод исследования внутренних органов, основанных на постукивании по поверхности тела обследуемого с оценкой характера возникающих при этом звуков.
Физические основы перкуссии
При перкуссии человеческого тела возникают разные звуки, характер которых зависит от упругости, содержания воздуха и эластичной ткани в подлежащем органе. Звуки различаются по громкости, продолжительности, высоте, музыкальности.
· Громкость звука определяется величиной амплитуды колебаний звучащего тела. Амплитуда зависит от силы удара и физических свойств перкутируемого тела. При равной силе ударов громкость звука зависит от массы тела и его плотности: плотное тело с большой массой дает при нанесении удара тихий звук, тело с малой массой звучит громко (струна, барабан).
· Продолжительность звука определяется временем, в течение которого затухают колебания, вызванные ударом. Это зависит от первоначальной амплитуды колебания и плотности тела. Колебания плотного тела с большой массой затухают быстрее, чем неплотного, малой массы.
· Высота звука определяется частотой колебаний звучащего тела. Частота колебании зависит от плотности и напряженности тела: чем плотнее тело и чем больше оно напряжено, тем больше частота его колебаний, т. е. выше звук (струна).
· Музыкальность – своеобразная окраска звука. Однородное тело при ударе дает ощущение простого тона. Графически этот звук изображается как синусоидальная волна. Обычно звуки сложные: они состоят из ряда простых колебаний с различной частотой волн. В этой суммарной кривой колебание с наименьшей частотой - самый низкий звук - основной тон, остальные колебания - обертоны. Музыкальные звуки - это звуки с преобладанием основного тона. Немузыкальный звук - смесь колебаний различной частоты.
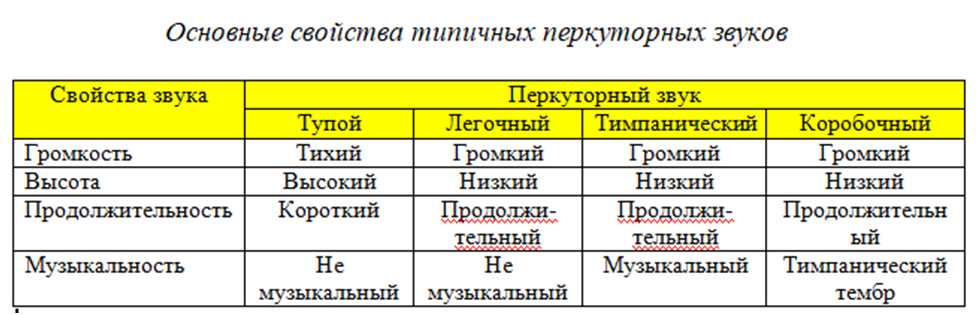
*тембр – коробочный звук будет иметь оттенок тимпанического звука.
Виды перкуссии:
1. По технике:
a. непосредственная – производится ударами кончиков пальцев по поверхности исследуемого тела;
b. посредственная – проводится ударом пальца об палец или молоточком по пластинке;
2. По громкости:
a. громкая – участок радиусом 4-7 см, для выявления глубоко расположенных органов;
b. тихая – участок радиусом 2-4 см, для выявления поверхностно расположенных органов и границ органа;
c. тишайшая – менее 2 см, используется для определения абсолютной границы сердца;
3. По цели:
a. топографическая – для определения границ органа;
b. сравнительная - сравниваются звуки, получаемые над анатомически симметричными участками поверхности тела.
Общие правила перкуссии:
1. Положение врача и больного должно быть удобным для исследования;
2. Палец-плессимтер плотно прижат к коже;
3. Палец-молоточек перпендикулярен пальцу-плессиметру;
4. Правая рука параллельна левой (лучезапястные суставы располагаются друг над другом);
5. Наносят 2 отрывистых перкуторных удара одинаковой силы через короткие временные интервалы;
6. Движения руки осуществляются только в лучезапястном суставе;
7. Руки врача должны быть теплыми;
8. В помещении должно быть тепло и тихо.
Особенности проведения сравнительной перкуссии:
1. Проводят сравнение характера перкуторных звуков, полученных на симметричных участках грудной клетки.
2. Наносят перкуторные удары средней силы или применяют громкую перкуссию.
3. Перкуссия проводится по межреберьям;
4. Наносят 2 удара: короткий тихий и припечатывающий громкий;
5. Наносят удары по средней фаланге левой руки (в ямках можно использовать дистальную фалангу)
Варианты перкуторного звука:
· Громкий, или ясный, перкуторный звук получают норме при выстукивании грудной клетки над лёгкими (название звука - ясный лёгочный). Он формируется как за счёт воздухоносности лёгких, так и за счёт большого количества эластических элементов.
· Тихий, или тупой, звук получают в норме при перкуссии безвоздушных и мягких (неупругих) органов (сердце, печень, мышцы).
· Также различают промежуточный по силе перкуторный звук — притупленный, или приглушенный (укороченный). При патологии ясный звук преобразуется в притупленный и тупой вследствие уменьшения или исчезновения воздуха в перкутируемом органе.
· Тимпанический звук напоминает звук от удара в барабан и характеризуется большей высотой. Его получают при перкуссии содержащих воздух гладкостенных полостей и над полыми органами, содержащими воздух (желудок, кишечник).
· Коробочный перкуторный звук характеризуют как громкий и низкий; он сходен со звуком, возникающим при поколачивании по пустой коробке. Практически полную имитацию коробочного звука получают при перкуссии обычной подушки. Коробочный перкуторный звук характерен для эмфиземы лёгких.
В норме над поверхностью человеческого тела определяется звук ясный легочный при перкуссии легких, звук тупой при перкуссии печени, сердца и толстого слоя мышц и звук тимпанический над брюшной полостью.
