
- •Кафедра патофизиология, клиническая патофизиология, 3курс, лечебный факультет, перечень экзаменационных вопросов
- •1. Патофизиология как теоретическая и методологическая база медицины. Предмет и задачи патофизиологии. Основные особенности патофизиологии как научной и учебной дисциплины. Роль эксперимента в развитии патофизиологии и медицины.
- •2. Здоровье и болезнь – основные понятия нозологии. Переходные состояния организма между здоровьем и болезнью (предболезнь).
- •3. Болезнь как диалектическое единство повреждения и адаптивных реакций организма.
- •4. Этиология. Роль причин и условий в возникновении болезней, их диалектическая взаимосвязь. Понятие о внешних и внутренних причинах и факторах риска.
- •5. Патогенез. Причинно-следственные связи в развитии болезни. Понятие о порочном круге патогенеза. Единство функциональных и структурных изменений в патогенезе заболевания.
- •6. Повреждение как начальное звено патогенеза. Проявления повреждения на разных уровнях интеграции организма. Защитные, компенсаторные и восстановительные реакции организма.
- •7. Болезнетворное воздействие факторов внешней среды: действие электрического тока на организм человека.
- •10. Гипоксия. Определение, общая характеристика, классификация гипоксических состояний. Этиология и патогенез различных видов гипоксии.
- •https://docs.google.com/file/d/1L1k9VNrYG_6Rpq-KfVDVvRuDf0T11oxo/edit?filetype=msword
- •11. Защитно-приспособительные реакции при гипоксии. Механизмы срочной и долговременной адаптации к гипоксии. Нарушение обмена веществ и физиологических функций при гипоксии.
- •13. Молекулярные наследственные болезни углеводного и аминокислотного, белкового обмена. Галактоземия, гликогенозы. Фенилкетонурия, альбинизм.
- •15. Нарушение периферического кровообращения. Артериальная гиперемия. Причины, виды, механизмы развития, последствия.
- •16. Нарушение периферического кровообращения. Венозная гиперемия. Причины, виды, механизмы развития, последствия.
- •19. Воспаление. Сущность явления. Причины воспаления. Защитная роль воспаления. Теории воспаления.
- •20. Воспаление. Первичная и вторичная альтерация. Молекулярные механизмы повреждения.
- •22. Воспаление. Сосудистые реакции при воспалении. Экссудация, механизмы развития, роль медиаторов. Значение экссудации.
- •23. Сравнительная патология воспаления (И.И. Мечников). Эмиграция лейкоцитов (L) в очаг воспаления. Фагоцитоз.
- •24. Диалектика защиты и повреждения в процессе развития воспаления.
- •26. Характеристика понятия «ответ острой фазы». Основные цитокины РООФ, их происхождение и биологические эффекты.
- •27. Лихорадка как типовая патологическая реакция. Этиология, патогенез. Изменение теплопродукции и теплоотдачи в разные стадии лихорадки.
- •28. Лихорадка как компонент РООФ. Классификация пирогенов. Механизм реализации эндопирогенов. Биологическое значение лихорадки.
- •29. Отличие лихорадки от экзогенного перегревания и других видов гипертермий.
- •30. Тромботический синдром. Причины, механизмы развития, последствия (тромбоэмболическая болезнь). Патогенез тромбофилий.
- •Причины:
- ••Повреждение стенок сосудов и сердца, приводящее к снижению ее тромборезистентности.
- •Механизмы развития:
- •Механизм тромбофилии состоит в нарушении фибрин-опосредованной активации плазминогена (точнее, усиления его активации тканевым плазминоген-активирующим фактором).
- •К основным механизмам развития тромбофилии относят:
- •Последствия гиперкоагуляции и тромбоза:
- •Патогенез тромбофилий:
- •31. Геморрагический синдром: ангиопатии. Виды, причины, механизмы развития, последствия.
- •33. Геморрагический синдром: коагулопатии. Нарушения свертывания крови в 1,2,3 фазе коагуляции Причины, механизмы развития, последствия.
- •34. Синдром диссеминированного внутрисосудистого свертывания (синдром ДВС). Причины, механизмы развития, стадии, последствия. Принципы патогенетической терапии.
- •35. Гипо- и гипергликемии. Виды, причины, и механизмы развития, последствия.
- •36. Этиология и патогенез сахарного диабета I и II типа. Экспериментальный сахарный диабет. Патогенез острых и хронических осложнений сахарного диабета.
- •37. Метаболический синдром и его характеристика. Общее ожирение. Виды, причины и механизмы развития. Последствия.
- •38. Энергетический обмен организма в состояниях положительного энергетического баланса. Энергетический обмен организма в состояниях отрицательного энергетического баланса.
- •39. Голодание. Виды голодания, стадии полного голодания. Гормоно-субстратные изменения в разные периоды полного голодания.
- •41. Нарушения водно-солевого обмена. Обезвоживание. Причины, механизмы развития, последствия. Роль профессиональных факторов в развитии обезвоживания.
- •42. Гипергидратация. Виды. Патогенез отеков при сердечной недостаточности.
- •43. Отеки. Патогенетические механизмы развития отеков. Патогенез токсического, голодного и почечного отеков.
- •44. Гипо- и гиперволемии. Причины, механизмы развития, последствия.
- •45. Респираторный ацидоз. Причины, механизмы развития. Роль буферных систем и органов в компенсации. Изменение показателей КОБ. Характеристика нарушений при некомпенсированной форме ацидоза.
- •49. Этиология опухолевого процесса. Виды канцерогенов. Эндо- и экзогенные канцерогены (физические, химические, биологические). Механизмы их воздействия.
- •50. Онковирусы. Их классификация. Роль вирусов в канцерогенезе.
- •51. Молекулярные механизмы канцерогенеза. Значение онкогенов в канцерогенезе.
- •52. Механизмы активации протоонкогенов. Роль онкобелков в канцерогенезе. Классификация онкобелков.
- •53. Опухолевый процесс. Определение понятия. Виды опухолей, признаки малигинизации. Понятие о предопухолевом состоянии.
- •54. Атипизм опухолевой ткани. Морфологический, биохимический, функциональный атипизм.
- •55. Механизмы антиканцерогенеза. Механизмы противоопухолевой резистентности организма.
- •56. Механизмы взаимодействия опухоли и организма. Опухолевая кахексия. Паранеопластические синдромы.
- •57. Молекулярные механизмы атеросклероза. Атерогенные дислипопротеидемии. Роль рецепторов к липопротеидам в регуляции обмена холестерина и в атерогенезе.
- •58. Атеросклероз. Значение нарушений нейроэндокринной регуляции в этиологии и патогенезе атеросклероза. Роль социальных факторов в развитии атеросклероза.
- •59. Нейрогенная теория атеросклероза (П.С. Хомуло). Этиология и патогенез. Эмоциональная реакции и эмоциональный стресс. Влияние эмоционального стресса на атерогенез.
- •60. Общая патология нервной системы. Формирование генератора патологически усиленного возбуждения как основной механизм патологической функциональной системы.
- •61. Функциональные нарушения высшей нервной деятельности. Экспериментальные неврозы. Значение типов нервных систем в возникновении неврозов (И.П. Павлов).
- •62. Эмоции и эмоциональные расстройства. Роль психоэмоционального напряжения в развитии соматической патологии.
- •65. Патология щитовидной железы. Классификация функциональных состояний. Эутиреоидное состояние щитовидной железы . Гипо- и гиперфункция щитовидной железы. Причины, признаки, механизмы развития.
- •66. Патология коры надпочечников. Гипо- и гиперфункция. Первичный и вторичный альдостеронизм. Причины, признаки, механизмы развития.
- •68. Значение и механизмы формирования срочной и долговременной адаптации.
- •69. Общий адаптационный синдром. Роль желез внутренней секреции в развитии общего адаптационного синдрома. Стадии стресса.
- •70. Стресс-факторы, стресс-реализующие системы. Механизмы стрессогенного повреждения различных органов и систем.
- •71. Адаптивные и дизадаптивные эффекты гормонов стресса (катехоламины, глюкокортикоиды). Болезни адаптации.
- •72. Стресс-лимитирующие системы. Виды, эффекты.
- •73. Понятие психоэмоционального стресса. Определение, причины, механизмы развития, роль в патогенезе психосоматических заболеваний.
- •74. Иммунодефицитные состояния и аллергия как типовые иммунопатологические процессы. Взаимосвязь аллергии и воспаления, аллергии и иммунитета.
- •75. Первичные (наследственные и врожденные) иммунодефициты. Виды, патогенез, проявления, последствия. Вторичные (приобретенные) иммунодефицитные состояния. Этиология, патогенез, последствия. СПИД, этиология, пути инфицирования, патогенез.
- •76. Аллергия и иммунитет. Общность и различия. Классификация аллергических реакций.
- •2. Патогенная роль реакций цитотоксического типа - реакция из иммунной переходит в аллергическую, повреждает и разрушает ткани, если направлена против клеток, которые стали аутоантигенными.
- •82. Лекарственная аллергия. Условия и механизмы развития.
- •83. Сердечная недостаточность. Определение, причины, классификация, механизмы развития. Интракардиальные механизмы компенсации сердечной недостаточности.
- •84. Недостаточность системы кровообращения. Определение, виды. Гемодинамическая характеристика видов недостаточности кровообращения.
- •85. Компенсаторные механизмы сердца. Понятие о гиперфункциях, виды, механизмы развития. Физическая нагрузка и гиперфункция сердца.
- •86. Острая левожелудочковая сердечная недостаточность. Клинические проявления. Виды, причины, механизмы развития.
- •87. Хроническая сердечная недостаточность. Клинические признаки и механизмы. Механизмы развития сердечной недостаточности при мио-, эндо- и перикардитах. Механизмы развития сердечной недостаточности при эндокринопатиях.
- •88. Коронарная недостаточность. Определение, классификация, причины, клинические проявления.
- •89. Инфаркт миокарда. Причины, механизмы развития, осложнения. ИБС. Определение. Стенокардия, классификация по патогенезу, механизмы развития.
- •93. Хроническая сосудистая недостаточность, гипотоническая болезнь. Определение, классификация, причины, механизмы развития.
- •95. Дизэритропоэтические анемии (железодефицитная, апластическая, сидероахрестическая). Причины, механизмы развития, картина крови.
- •96. Гемолитические анемии. Принципы классификации. Приобретенные и наследственные гемолитические анемии. Причины, механизмы развития, картина крови.
- •97. Острая кровопотеря. Механизмы компенсации. Постгеморрагические анемии (острые, хронические), механизмы развития, картина крови.
- •98. Лейкоцитозы. Классификация. Причины, механизмы развития. Сдвиги лейкоцитарной формулы.
- •99. Лейкемоидные реакции. Виды, этиология, патогенез. Отличие от лейкоза. Значение для организма.
- •100. Лейкозы. Классификации. Этиопатогенез, картина костного мозга и крови при острых и хронических лейкозах.
- •101. Лейкопении. Виды, причины, механизмы развития. Изменения в лейкоцитарной формуле (процентное содержание различных форм к общему числу лейкоцитов).
- •102. Патология внешнего дыхания. Механизм компенсации при нарушении внешнего дыхания. Одышка. Виды. Периодическое и терминальное дыхание. Причины, виды, механизмы развития.
- •103. Хроническая обструктивная болезнь легких (ХОБЛ). Эмфизема легких. Виды. Патогенез нарушения внешнего дыхания при эмфиземе.
- •104. Рестриктивные причины нарушения внешнего дыхания. Пневмоторакс. Виды. Патогенез нарушений внешнего дыхания при пневмотораксе.
- •105. Обструктивные причины нарушения внешнего дыхания. Ателектаз. Виды. Патогенез нарушений внешнего дыхания при ателектазе.
- •106. Нарушение секреторной и моторной функции желудка. Причины, механизмы развития, последствия.
- •107. Нарушение пищеварения в тонком кишечнике. Пристеночное пищеварение и его нарушения. Причины, механизмы развития, последствия.
- •Характеристика билирубинового обмена
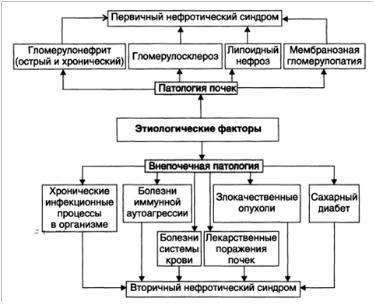
- •113. Нефротический синдром. Причины, механизмы развития, последствия, профилактика.
- •114. Острая почечная недостаточность. Формы, этиология, механизмы развития, последствия.
- •115. Хроническая почечная недостаточность. Причины, стадии, механизмы развития. Уремия.
- •116. Гломерулонефриты. Патогенетическая классификация. Клинические проявления, принципы лечения.
- •118. Кома. Виды комы. Этиология, патогенез. Нарушение функций организма при коматозных состояниях.
- •Патогенез и нарушение функции
- •Задача №20
- •Задача №26
- •Задача №44
- •Задача №54
- •Задача №55
определяется увеличенная плотная печень. В анамнезе: перенесенный несколько лет назад инфекционный гепатит.
1.Определите форму нарушения водно-электролитного обмена. изоосмолярная гипергидратация
2.Какие основные виды отеков (по патогенезу) существуют?
1)нарушение нейро-гуморальной регуляции – дизрегуляторные отеки
2)повышение Ргидр. – застойные отеки
3)снижение Ронк – гипоонкотические
4)повышение проницаемости сосудов – мембраногенные
5)нарушение оттока лимфы – лимфогенные
3.Определите механизм формирования данного отека.
А) - гипоонкотический отек. У пациента цирроз печени, снижается синтетическая функция печени, что приводит к гипопротеинемии.
б) вторично увеличивается активность РААС - увеличивается реабсорбция воды и гидростатическое давление.
в) застой крови в портальной системе и портальная гипертензия - застойные отеки. 4. Какие еще отеки имеют схожие механизмы формирования?
нефротические, энтеропатические с потерей белка, кахектические и «голодные»,
5.Какие нарушения кислотно-основного баланса можно наблюдать при данной патологии?
—При кровотечениях из варикозно расширенных вен пищевода: усиление респираторного алкалоза; уменьшение метаболического алкалоза
—Падение концентрации калия и хлоридов способствует усилению метаболического алкалоза. наблюдается тенденция к дыхательному и метаболическому алкалозу. Причиной дыхательного алкалоза является умеренная гипервентиляция а причиной метаболического алкалоза (особенно у больных циррозом с асцитом), - альдостеронизм.
Задача №25
В клинику профессиональных болезней поступил больной Д. с отеком легких в связи с отравлением хлором.
1.Каков механизм развития отека?
2.Имеет ли место в патогенезе этого отека стимуляция выделения альдостерона?
3.Какие еще отеки развиваются по такому же механизму?
4.Может ли отек легких быть причиной развития дыхательной недостаточности?
5.Будет ли нарушение кислотно-щелочного равновесия у пациента с отеком легких?
1.Мембраногенный отек. В результате токсического действия хлора на сосуды увеличивается их проницаемость, что приводит к повышению фильтрации жидкой части крови из сосудов в межклеточное пространство. Вместе с плазмой из сосудов уходят и белки, что приводит к снижению онкотического давления крови и увеличению онкотического давления тканей, а потому еще больше возрастает фильтрация. Это способствует возникновению гиповолсмин, а значит имеет место увеличение секреции альдостерона и АДГ, что ведет к снижению диуреза. Задержка жидкости в сосудистом русле еще больше приводит к увеличению фильтрации и формированию отека.
2.Да, имеет. (обоснование в вопросе 1, хз, почему не понравилось)
3.Аллергические отеки, отеки при ацидозе.
4.Да, может. (затруднен газообмен)
5.Да, так как лёгкие обеспечивают устранение или уменьшение сдвигов КЩР путём изменения объёма альвеолярной вентиляции.
Задача №26
Уновичка альпиниста при восхождении в горах появились слабость, апатия, тошнота, головокружение, головная боль, тахикардия, боли в сердце, мышечная слабость, судорожные подергивания мышц. Данные обследования: больной бледен, АД – 80/40 мм рт. ст., ЧСС – 100 в мин, ритм сердца неправильный, тоны
глухие. Имеются признаки пареза кишечника. При определении показателей КОС установлено: рН – 7,45; рСО2 – 23 мм рт. ст., концентрация НСО3 в плазме – 16 ммоль/л.
1.Назовите вид нарушения кислотно-основного баланса у больного.
У больного компенсированный респираторный алкалоз.
3.Содержание К+ в плазме крови понижается, т.к. из клетки выходит H+, а в клетку поступают К+, Са
4.Содержание, ионов Cl- в плазме крови увеличивается, т.к. происходит выход Cl из эритроцитов, а НСО, - поступает в эритроцит, что и необходимо для компенсации алкалоза.
2.Оцените показатели ВВ, SB и BE.
Показатели КОБ: pH=7,45, pСO2 = 23 мм рт ст , снижены SB, BB, BE(-), уменьшены ТК и аммиак мочи.
3.Объясните патогенез возникших нарушений.
При восхождении в горы у новичка возникла горная болезнь, связанная с понижением атмосферного давления, понижением рO2 и рCО2. В ответ возникает одышка, которая приводит к потере СО2 и развитию респираторного алкалоза. При снижении рСО2 происходит торможение дыхательного центра и идет восстановление углекислоты, что и нужно для компенсации алкалоза. Происходит выход Н+ из клеток, а в клетки поступает К+, Са Развивается гипока- 2+
лиемия, а снижение Са " в плазме крови приводит к возникновению судорог, Для компенсации алкалоза включаются бикарбонатный, белковый и фосфатный буферы, В результате происходит снижение бикарбонатов, белковый буфер работает как кислота, отдавая в среду протон водорода, подкисляя ее, что и необходимо для компенсации алкалоза. Почки выводят с мочой Na2НPО4, что приводит к снижению ТК мочи. Значение аммониогенеза не столь велико, так как снижается образование глютамина в печени при алкалозах, а значит уменьшается содержание аммиака в моче. При алкалозе происходит активация гликолиза, что приводит к образованию недоокисленных продуктов, что также способствует компенсации алкалоза.
4.Какое опасное для жизни больного осложнение может развиться и почему?
Уменьшение рCO2 приводит к снижению АД. Потеря бикарбонатов с мочой вследствие снижения их реабсорбции, приводит к развитию полиурии и обезвоживанию.
5.Назовите принципы патогенетической коррекции данного нарушения КОС.
Если ВЕ (-) меньше, чем - 2,3 ммоль/л, то ставят капельницы с бикарбонатом.
Задача №27
Больной К., 25 лет, доставлен в травматологическое отделение с сотрясением головного мозга, сопровождающегося неукротимой рвотой, одышкой, периодическими судорогами. АД – 90/50 мм рт.ст., пульс – 110 в мин. слабого наполнения, кожные покровы и слизистые оболочки сухие, тургор снижен.
Жажда отсутствует. Осмоляльность плазмы крови – 278 мОсм/кг Н2О. При определении показателей КОС установлено: рН – 7,55 , рСО2 – 30 мм рт.ст., НСО3- – 30 ммоль/л.
1.Классифицируйте вид нарушения кислотно-щелочного обмена и водно-электролитного баланса.
У больного в связи с развитием неукротимой рвоты развился выделительный алкалоз, а одышка приводит к возникновению респираторного алкалоза. Т.о. можно сказать, что со стороны КОБ у больного смешанная форма некомпенсированного алкалоза (рH=7,55). Вид нарушения ВЭБ: гипогидратация гипоосмолярная.
2.Объясните патогенез развившихся у больного нарушений и механизм симптомов.
При неукротимой рвоте происходит потеря H+ и CI желудочного сока, что приводит к
сдвигу рН в щелочную сторону, развился выделительный алкалоз. Кроме того у больного глубокое и частое дыхание, которое приводит к выведению СО2 и развитию респираторного алкалоза. Т.о. имеет место смешанный алкалоз с рН=7,55, т.е. некомпенсированная форма. Неукротимая рвота приводит к снижению ОЦК и падению АД=90/50 мм рт ст, т.е. к развитию гипогидратации, поэтому у больного кожные покровы и слизистые оболочки сухие, тургор снижен. А потеря желудочного сока привела к уменьшению осмолярности внеклеточной жидкости вследствие потери H+, CI . Кроме того, при алкалозе теряются с мочой бикарбонаты, что тоже приводит к уменьшению осмотической концентрации внеклеточной жидкости, т.е. имеет место гипогидратация гипоосмолярная.
3.Какими должны быть у больного показатели ВВ, SB, BE?
Выделительный алкалоз: вторично TSB, 1 BB, BE(+) респираторный алкалоз: SB, I BB, BE(-).
При смешанном некомпенсированном алкалозе возможна комбинация этих показателей.
4.Как в данном случае изменяется обмен воды между внутри- и внеклеточным пространством?
Распределение воды между клеткой и внеклеточном пространством приводит к развитию отёка клеток, вследствие гипоосмии внеклеточной жидкости.
5.Чем обусловлено отсутствие жажды и наличие судорог?
Отсутствие жажды связано с гипоосмией. Развитие судорог связано со снижением Са
2+
в крови, т.к. при алкалозе из клеток выходит Н+, а в клетки поступает Са, что ведет к гипокальциемии.
Терапия: В зависимости от показаний BE(+) или (-): Если BE (+)>2,3 ммоль/л, то ставят капельницы с кислыми растворами; Если ВЕ (-)<2,3 ммоль/л, то с бикарбонатами.
Задача №28
Больной Н., 62 лет, поступил в хирургическое отделение со свищом тонкого кишечника. АД – 80/40 мм рт ст, пульс слабый 100 уд/мин, гематокрит выше нормы, осмоляльность плазмы 285 мОсм/кг Н2О. Кожа дряблая, тургор снижен, глазные яблоки мягкие при надавливании, мышечный тонус понижен. Суточный диурез – 600 мл. При определении показателей КОС установлено: рН – 7,26; рС02 – 36 мм рт.ст. BE – 8 ммоль/л.
1.Классифицируйте вид нарушения кислотно-основного состояния и водно-электролитного обмена
Нарушение КЩР: Нереспираторный ацидоз (выделительный кишечный ацидоз) некомпенсированный без увеличения анионной разницы (связан с потерей НСО3 через ЖКТ (при свище тонкого кишечника)
Нарушение ВЭБ: Гипогидратация изоосмолярная
2.Объясните патогенез данной патологии и выявленных симптомов.
Нарушение КЩР: Свищи тонкого кишечника => потеря оснований (бикарбонатов) с потерей кишечного сока, потеря К+=> рН сдвигается в кислую сторону (здесь 7,26) => (после того, как механизмы декомпенсации оказались несостоятельны) некомпенсированный выделительный ацидоз.
Нормальное напряжение СО2 – отсутствие дыхательной компенсации.
Нарушение ВЭБ: Потеря кишечного сока (потеря воды и электролитов) => развитие гипогидратации. Т.к. осмолярность кишечного сока примерно = осмоляльности плазмы крови, то гипогидратация изоосмолярная: ↓
ОЦК и ↓АД=80/40 мм рт ст, ↑вязкости крови (увеличение гематокрита), снижение тургора кожи, возникает мягкость глазных яблок.
Осмолярность плазмы = 285мосм/кг Н2О (Нормальная осмолярность плазмы: 280 – 300 мосм/л.) => еще одно подтверждение, что это гипогидратация изоосмолярная
Для сохранения электронейтральности ↓ концентрации НСО3 уравновешивается ↑ Cl, которые поступают в плазму из эритроцитов. Концентрация Cl- в плазме ↑, т.к. величина анионной разницы нормальная.
3.Как изменяются в почках: аммониогенез, реабсорбция бикарбоната, реабсорбция натрия, секреция Н+ и К+, реабсорбция воды?
В почках:
●· ↑аммониогенез => выделение с мочой NH4CI (т.е. протонов Н+ как механизм компенсации) , ↑ NH3 мочи.
●· ↑реабсорбцня бикарбоната, (тоже компенсация ацидоза)
●· ↑ реабсорбция Na+ и воды (компенсация гипогидратации)
●· Секреция Н+ низкая, т.к. усиление ацидогенеза менее значимо для этого нарушения КОБ.
●· Клетки теряют К+ в обмен на Н+, который поступает внутрь клетки, что тоже компенсирует ацидоз.
4.Как у больного изменено состояние ренин-ангиотензин-альдостероновой системы и почему?
В ответ на снижение ОЦК и ионов (гипогидратации , => активация РААС , => увеличивается выброс ренина из юкстогломерулярного аппарата => выработка ангиотензина 1, превращение в ангиотензин 2 , => вазоконстрикция, уменьшение почечного кровотока, альдостерон задерживает натрий и воду в дистальных извитых канальцах, АДГ задерживает воду в собирательных трубочках
5.Укажите принципы патогенетической терапии для данного больного.
Т.к. ВЕ = -8 ммоль/л, то для нормализации рН и восстановления дефицита объема крови необходимо больному парентеральное введение растворов с бикарбонатом (раствор натрия гидрокарбоната)
Также компенсация потерь жидкости и ионов (кровезамещающие растворы (напр, реополиглюкин). Но основное это ликвидация причин этих состояний (т.е. кишечного свища)
Задача №29
Больной П., 30 лет поступил в клинику с острой почечной недостаточностью. Суточный диурез – 300 мл, в моче белок (8 – 10 г/л), эритроциты, лейкоциты, цилиндры. Показатели клубочковой фильтрации и канальцевой реабсорбции резко снижены. Дыхание частое, прослушиваются влажные хрипы. Границы сердца расширены, ЧСС – 120/мин, аритмия. АД - 180/120 мм рт. ст. Выраженные отеки, асцит. Глазные яблоки твердые и болезненные при надавливании. Положительные менингиальные симптомы. Беспокоит мучительная жажда. В крови повышено содержание мочевины, креатинина, сульфатов, фосфатов и органических анионов. Концентрация К+ в плазме колеблется от 6 до 6,5 ммоль/л. Показатели КОС: рН
= 7,25; р СО2 = 35 мм рт.ст.; BE = - 11 ммоль/л.
1.Классифицируйте вид нарушения кислотно-щелочного равновесия и водного баланса. У больного декомпенсированный негазовый ацидоз, выделительная форма, т.к. при ОПН повреждаются все отделы нефронов, в том числе и канальцы, обеспечивающие регуляцию КОС в организме, т.о. выпадение этой важнейшей функции ведёт к развитию некомпенсированного почечного ацидоза. При ОПН нарушается выведение из организма титруемых кислот, а также экскреция солей аммония в виде хлоридов и сульфатов, угнетается реабсорбция бикарбоната в почечных канальцах. Всё это подтверждается следующими показателями: снижение рН до 7,25; нормальным значением рСО2 (35мм рт.ст.), отрицательное значение ВЕ (-11 ммоль/л), в крови отмечается увеличение содержания сульфатов, фосфатов.
2.Нарушение каких процессов в клубочках и канальцах почек привело к данной патологии? При ОПН нарушается выделительная функция почек, происходит задержка мочевины и др. азотистых продуктов в крови, развивается гиперазотемия. Нарушение фильтрационной функции при ОПН приводит к увеличению креатинина в крови.
3.Объясните патогенез выявленных симптомов. Гиперкалиемия вызвана массивным повреждением и разрушением клеток.
4.Какие угрожающие жизни осложнения могут развиться у больного, объясните механизмы? Больной поступил во второй стадии развития ОПН, олигоанурический. Из-за олигурии отмечается задержка
воды в организме, перегрузка сердца, его дилатация, а также увеличение внутричерепного давления и появление менингеальных симптомов.
5.Определите критерии патогенетической терапии? При ОПН нарушается фильтрационная функция почек, что влечёт за собой развитие гипергидратации (появление отёков, асцита). Соответственно, терапия должна быть направлена на устранение данных симптомов (назначить диуретики и тд).
Задача №30
У больного Н. астматический статус. Данные лабораторных исследований: рН крови = 7.34, рСО2 = 50 мм рт ст, SВ = 32 ммоль/л, ВВ = 62 ммоль/л, ВЕ = + 3,1 ммоль/л, Т.К. мочи = 2,9 г, аммиак мочи = 16, 2 мг/кг/сут.
1.Охарактеризуйте кислотно-основный баланс у данного пациента. У больного рН крови в норме, рСО2 повышено, SВ повышен, ВВ в целом в норме, ВЕ повышен, Т.К. повышены. Подводя итог, у больного респираторный ацидоз.
2.Каков механизм данного расстройства? Астматический статус-это тяжелое осложнение бронхиальной астмы, возникающее вследствие длительного не купирования приступа БА. Можно выделить следующие причины респираторного ацидоза: 1. Нарастающая гиповентиляция легких при нарушении работы аппарата внешнего дыхания — любая бронхолегочная патология, ведущая к дыхательной недостаточности обструктивного или рестриктивного типа (отек легких, пневмония, эмфизема, ателектаз, бронхиальная астма и т. д.). 2. Угнетение дыхательного центра при передозировке барбитуратов, наркотиков. 3. Вдыхании воздуха с повышенным содержанием СО2 (нахождение в замкнутом пространстве).
3.Охарактеризуйте механизмы компенсации данного расстройства. Механизмы компенсации респираторного ацидоза направлены на нейтрализацию избытка Н+, образующегося при диссоциации угольной кислоты. С этой целью в компенсацию включаются буферные системы: бикарбонатная, белковая, гемоглобиновая, которые осуществляют механизмы срочной компенсации. Увеличение рСО2 активирует в эритроцитах ацидогенез (реакция взаимодействия СО2 с Н2О) в результате чего образуется угольная кислота, которая диссоциирует на Н+ и НСО3 -. Протоны Н+ связываются гемоглобином, а НСО3 - из эритроцита поступают в плазму (в обмен на ион Cl- ), где соединяется с ионами натрия (из NaCl), белков и фосфатов). В результате этого образуются бикарбонаты, что ведет к увеличению SB. Все это способствует устранению ацидоза. Белковый буфер способен присоединить Н+, проявляя основные свойства, также снижает ацидоз. Возможен обмен ионов: Н+ поступает в клетки, а из них выходит К+, что может сопровождаться гиперкалиемией. Таким образом, большая часть избытка СО2 в крови преобразуется в гидрокарбонат вследствие действия угольной ангидразы эритроцитов и гемоглобиного буфера (в меньшей степени белкового). Механизмы долговременной компенсации длительно сохраняющегося респираторного ацидоза реализуются почками. Для этого в эпителии канальцев активируется ацидогенез. Как и в эритроцитах там тоже работает фермент угольная ангидраза или карбангидраза и идет та же реакция взаимодействия СО2 и Н2О, а образовавшийся Н+ секретируется в просвет канальцев и выделяется с мочой (при этом повышается ТК мочи), что способствует уменьшению ацидоза. В почках активируется и аммониогенез, что ведет к увеличению содержания аммиака в моче и выведению Н+ с помощью аммонийных солей. Фосфатный буфер в эпителии канальцев способствует выделению кислой фосфорной соли, повышает ТК мочи и устраняет ацидоз. Указанные механизмы одновременно обеспечивают реабсорбцию бикарбонатов в кровь, что ведет к уменьшению ацидоза.
4.Определите патогенетические принципы коррекции данного нарушения. Целесообразно использовать в лечении астматического статуса гидрокортизон + эуфиллин + гепарин. Ингаляционные глюкокортикоиды показаны для базисной терапии астмы при: неэффективности препаратов кромогликата и недокромила натрия, легком персистирующем течении (II ступень терапии), средней тяжести персистирующем течении (III ступень терапии), тяжелом персистирующем течении (IV ступень терапии). В данной ситуации отсутствует положительный эффект от проводимой терапии β2миметиками короткого действия (фенотерол, сальбутамол).
5.Какие еще причины могут привести к подобному нарушению кислотно-щелочного равновесия? Метаболический ацидоз может возникнуть у больных с сердечной недостаточностью, сахарным диабетом, при голодании, кровопотере, обширных воспалениях, при травмах с нарушением микроциркуляции, при гипоксиях, заболеваниях печени и т. д. Метаболический ацидоз возникает вследствие накопления избытка кислых продуктов в тканях, недостаточного их связывания или разрушения; при увеличении продукции кетоновых тел (кетоацидоз), молочной кислоты (лактат-ацидоз)
и других органических кислот. Кетоацидоз развивается чаще всего при сахарном диабете, а также при голодании (особенно углеводном), высокой лихорадке, тяжелой инсулиновой гипогликемии. Лактатацидоз встречается наиболее часто. Кратковременный лактат-ацидоз возникает при усиленной мышечной работе, особенно у нетренированных людей, когда увеличивается продукция молочной кислоты и происходит недостаточное ее окисление вследствие относительного дефицита кислорода. Длительный лактат-ацидоз отмечается при тяжелых поражениях печени (цирроз, токсическая дистрофия), декомпенсации сердечной деятельности, обширных воспалительных процессах, травмах, ожогах и др. В большинстве случаев метаболический ацидоз развивается в результате избытка в организме нескольких кислых продуктов.
Выделительный ацидоз развивается в результате уменьшения выведения из организма нелетучих кислот. Отмечается при заболеваниях почек (например, при хроническом диффузном гломерулонефрите), приводящих к затруднению удаления кислых фосфатов, органических кислот. Усиленно е выведение с мочой ионов натрия, обусловливающее развитие почечного ацидоза, наблюдается в условиях торможения процессов ацидо- и аммониогенеза, например при длительном применении сульфаниламидных препаратов, некото26 рых мочегонных средств. Выделительный ацидоз (гастроэнтеральная форма) может развиться при увеличенной потере оснований через желудочно-кишечный тракт, например при поносах, упорной рвоте забрасываемым в желудок щелочным кишечным соком, а также при длительно усиленном слюноотделении. Гиперсаливационный выделительный ацидоз (потеря организмом оснований) связан со стоматитами, токсикозом беременных, гельминтозами, отравлением никотином или препаратами ртути.
Экзогенный ацидоз возникает при введении в организм экзогенных кислот (уксусной, яблочной, лимонной) или при отравлении кислотами (суицид), при повышенном приеме аспирина (ацетилсалициловая кислота), трансфузии препаратов донорской крови, консервированной лимоннокислым натрием, продолжительном употреблении продуктов питания и питья, содержащих большое количество кислот (например, лимонной, яблочной, соляной, салициловой).
Задача №31
Убольного Д. с сотрясением мозга выявлены следующие изменения: снижение рСО2 в альвеолярном воздухе; понижение содержания бикарбонатов крови; уменьшение кислотности мочи и аммиака мочи.
1. Охарактеризуйте состояние кислотно-основного баланса у данного пациента.
Респираторный алкалоз( на это указывают данные условия - мозг, бикарбонаты, углекислый газ, кислотность и аммиак мочи)
2. Каков механизм развития данного нарушения кислотно-основного равновесия?
Повреждение структур мозга, отвечающих за дыхательный ритм(раздражение дыхательного центра)
3. Охарактеризуйте механизмы компенсации данного расстройства.
Гипокапния приводит к понижению активности инспираторных нейронов и снижению объема легочной вентиляции, из клеток выходит Н+, а в клетки поступает К+, Са2+, активация гликолиза с образованием с образованием кислот, включение белкового и бикарбонатного буфера, торможение ацидо- и аммиониогенеза, выделение ОСНОВНОЙ фосфорной соли, активация калийуреза
4. Определите патогенетические принципы коррекции данного нарушения.
Введение KCl, CaCl, успокоительные(анксиолитики(диазепам))
5. Какие еще причины могут привести к подобному нарушения кислотно-щелочного равновесия?
Высокогорье, тепловая одышка, ИВЛ, истерия, отравления салицилатами, лихорадка, тиреотоксикоз, физическая нагрузка
Задача №32
Больному Д., 26 лет, во время операции проводится искусственная вентиляция легких с помощью аппарата. При определении у него показателей КОС установлено: рН – 7,26; рСО2 – 67,5 мм рт.ст. увеличены SB, BB, BE (+), ТК и NH3 мочи повышены.
1. Назовите вид нарушения кислотно-основного обмена. Респираторный (газовый) ацидоз
2. Укажите основные звенья патогенеза данного расстройства.
Гиповентиляция легких → поступает мало кислорода, а углекислый газ не выводится → накопление углекислоты, т.е. повышение pCO2 (гиперкапния, гипоксемия) → снижение pH и
уменьшение сродства Hb к кислороду → гипоксия тканей → нарушение процессов биологического окисления в тканях
3. Каковы принципы патогенетической терапии данного нарушения?
устранение этиологических факторов (н-р, вывести человека из замкнутого пространства, интубация трахеи, бронхолитики, муколитики и т. д .), ИВЛ, введение физиологического раствора, как дополнительного объема жидкости
NB! нельзя вводить раствор NaHCO3
4.Какие опасные для больного последствия могут развиться, если не нормализовать кислотно-основный баланс?
-) повышение внутричерепного давления из-за расширения артериол мозга (гиперкапния и
гиперкалиемия) → головная боль, психомоторное возбуждение, которое сменяется сонливостью и заторможенностью -) в остальных органах и тканях будет повышение давления за счет спазма артериол → ишемия
тканей (особенно опасно для почек)
-) повышенное внутричерепное давление → сдавление мозга и n. vagus → брадикардия вплоть до остановки сердца -) спазм артериол в органах и тканях приводит к ишемии, в том числе, и в почках. При
значительном повышении рСО2 снижается почечный кровоток и скорость клубочковой фильтрации, что способствует активации системы регуляции агрегатного состояния крови (РАСК) и увеличению объема циркулирующей крови (ОЦК). Это создает нагрузку на сердце и при хроническом респираторном ацидозе может привести к развитию сердечной недостаточности и циркуляторной гипоксии -) гиперкалиемия может приводить к аритмиям (она возникает в результате значительного выхода
из клеток калия взамен на протоны водороды, которые внтри клетки будут связываться белковым буфером)
5. Какие еще причины могут привести к подобному нарушения кислотно-щелочного равновесия? -) обструкция дыхательных путей - астма, бронхиты, аспирация инородными телами и пр.;
-) нарушение растяжимости легких - пневмония, тораксы, ателектаз, инфаркт легкого, парез диафрагмы и пр.
-) угнетение ДЦ при передозировке барбитуратов, наркотиков -) вдыхание воздуха с повышенным содержанием СО2 (замкнутые пространства)
Задача №33
Больной Ф., 25 лет, за неделю до поступления в клинику перенес ангину. В конце заболевания заметил отечность ног, а на следующее утро и лица. При поступлении – распространенные отеки всего тела. Границы сердца в норме. Артериальное давление 125/75 мм рт.ст. Проба по Зимницкому: количество мочи 410 мл. Удельный вес 1024-1035. В осадке: зернистые цилиндры до 15 в поле зрения, эритроциты – 20-30 в поле зрения, клетки почечного эпителия. Белки плазмы крови 32 г/л. Остаточный азот 22 ммоль/л. Холестерин крови 12,6 ммоль/л. После временного улучшения состояние вновь ухудшилось в связи с развившейся двусторонней пневмонией. Через 2 месяца от начала заболевания больной скончался.
1.Какая патология у наблюдается у больного?
Нефротический синдром при гломерулонефрите
2.Укажите наиболее частые причины и механизмы развития.
Болезнь иммунных комплексов после перенесенной инфекции, вызванной β-гемолитическим стрептококком, сахарный диабет, амилоидоз, коллагенозы, опухоли. После перенесенной ангины в теле человека циркулируют иммунные комплексы, которые в итоге оседают в клубочках почек. Затем клетки иммунной системы, в частности макрофаги, фагоцитируют ЦИК, прикрепленные к эпителию клубочка.
Впроцессе фагоцитоза повреждаются окружающие ткани, за счет выделения медиаторов воспаления.
3.Чем объясняется выраженная гипопротеинемия?
Так как у нас поврежден клубочек, то на нем происходит изменение заряда базальной мембраны почечного фильтра => белки проходят через фильтр, так как заряд мембраны меняется с
отрицательного на положительный, то белки не отталкиваются от мембраны => массивная протеинурия(макропротеинемия).
4. Определите механизмы отеков, гиперхолестеринемии?
Гипопротеинемия => гипоонкотический механизм. При снижении онкотического давления в крови происходит снижение реабсорбции и увеличение фильтрации плазмы в микроциркуляторном русле. Так как не чему удерживать жидкость в сосуде, то жидкость накапливается в окружающих тканях (трудно излечимые отеки). Гиперхолестеринемия развивается компенсаторно на снижение онкотического давления крови.
5. Какова возможная причина гибели пациента?
Иммунодефицит на фоне протеинурии(потеря иммуноглобулинов, а также снижение гемопоэза и пролиферации иммунных клеток).
Задача №34
Больная З., 31 год, поступила в клинику на 10 - день заболевания с жалобами на одышку, слабость, кашель с мокротой, температуру. Ухудшение состояния связывает с «простудой». С раннего детства страдает хронической пневмонией, с 24 лет бронхоэктатической болезнью. Объективно: кожные покровы бледные, отеки на лице, нижних конечностях, анасарка, артериальное давление 110/65 мм рт ст. В плазме крови: белок 42 г/л, альбумины 46%, глобулины 54%. Остаточный азот 16,2 ммоль/л, холестерин 12,6 ммоль/л. Клиренс по креатинину 104 мл/мин. Проба по Зимницкому: количество мочи 800 мл, удельный вес 1036-1040. В осадке 1-2 эритроцита в поле зрения, большое количество гиалиновых, восковидных цилиндров, единичные лейкоциты.
1.Какая патология у наблюдается у больной?
нефротический синдром
2.Укажите наиболее частые причины развития.
3. Чем объясняется выраженная гипопротеинемия?
Тем, что теряются с мочой белки (прежде всего альбумины) из-за нарушения проницаемости гломерулярного фильтра. И это дополнительно усугубляется потерей белка кишечником, усиленным катаболизмом белков организма, в том числе иммуноглобулинов, снижением реабсорбции белка канальцами из-за белковой блокады лимфатической системы почки и отека почечного интерстиция. И в

частности в развитии гипоальбуминемии большое значение имеет также переход альбумина в отечную жидкость, особенно при значительных полостных отеках
4. Определите механизмы отеков, анасарки, гиперхолестеринемии?
Механизм отеков и анасарки ( как частного и запущенного случая отекагенерализованного, в подкожной жировой клетчатке):
Механизм гиперхолестеринемии:
- компенсаторно вследствие уменьшения содержания альбуминов -поскольку липидемию в эксперименте можно получить после перевязки мочеточников, высказывают
мысль о том, что гиперхолестеринемия имеет почечное происхождение и зависит от повреждения интермедиарного обмена в ферментной системе канальцев. В генезе имеет значение также низкий уровень в крови лецитин-холестеринацетилтрансферазы, в больших количествах выделяющейся с мочой,
инизкая активность липопротеидлипазы
5.Имеются ли признаки почечной недостаточности у пациентки?
Имеется пониженный объем мочи (это даже нельзя назвать олигурией) и несколько повышен удельный вес мочи, но остаточный азот (первое, что смотрят при почечной недост.) в норме. Следовательно, небольшую олигурию и повышение удельного веса можно связать с отеками.
Задача №35
Больной Н., 82 года, поступил в стационар по поводу приступа мерцательной тахиаритмии в крайне тяжелом состоянии, с быстро нарастающим отеком легких, тахиаритмией (130 в 1 мин), артериальной гипотонией
– 85/50 мм рт.ст. На ЭКГ – частые, политопные и групповые желудочковые экстрасистолы, рубцовые изменения в заднедиафрагмальной стенке левого желудочка, признаки острого инфаркта миокарда передней стенки левого желудочка и межжелудочковой перегородки. Была проведена трансторакальная
дефибрилляция, восстановлен синусовый ритм – 94 в мин. В течение последующих 30 мин явления острой левожелудочковой недостаточности резко уменьшились, АД восстановилось до 120/70 мм рт.ст.
1.Какие факторы могли спровоцировать развитие у больного острой левожелудочковой недостаточности?
мерцательная тахиаритмия (130 в мин)
2.Как предположительно изменилась у больного сократительная функция миокарда левого желудочка и почему?
Тахиаритмия резко укорачивает диастолу, падает УО, нарушается поступление крови в коронарные сосуды, возникает ишемия и гипоксия миокарда. Все это ведет к резкому гипоэргозу и падению сократительной функции миокарда. Возникает ситуация отсутствия сброса артериальной крови в большой круг кровообращения при сохраненной работе правых отделов сердца. Это приводит к переполнению малого круга кровообращения – легочная гипертензия, развивается отек легких.
3.Почему вышеуказанная аритмия у больного потребовала ее немедленного устранения?
Тахиаритмическая форма мерцательной аритмии приводит к значительному снижению УО, так как отсутствует систола предсердий и нарушается энергообразование в миокарде. Это приводит к падению МОК – развивается острая левожелудочковая недостаточность.
4.Почему проведенное лечение быстро привело к улучшению состояния больного?
Устранение тахиаритмии восстанавливает УО и МОК, улучшается общая гемодинамика.
5. Каковы механизмы формирования отека легкого и гипотонии?
Это следствие отсутствия сброса артериальной крови в большой круг кровообращения при сохраненной работе правых отделов сердца, что приводит к переполнению малого круга кровообращения и недонаполнению большого
Задача №36
Больная 65 лет потупила с жалобами на упорную, часто повторяющуюся головную боль и приступы сердцебиения, которые временами не дают ей спать, двигаться. Временами бывают головокружения, звон в ушах, чувство жжения в руках и ногах, перед глазами плывут то белые, то черные мушки. Из анамнеза известно, что подобные симптомы появились 9 лет назад. 12 лет назад в поликлинике измерение давления показало 160/100 мм рт.ст. Периодически лечилась различными гипотензивными средствами. При обследовании – сердце значительно увеличено влево, пульс – 72-96 уд. / мин, слегка напряженный. АД за время пребывания в клинике колебалось от 180/120 до 165/90 мм рт.ст. На ЭКГ – признаки гипертрофии левого желудочка сердца. Анализ глазного дна свидетельствует о сужении артерий на почве органических изменений в них. Больной поставлен диагноз эссенциальной гипертензии.
1.Объясните основные этиопатогенетические механизмы формирования гипертонической болезни. Нарушения натриевого гомеостаза Нарушения в системе РААС
Нарушения в симпатической нс. (подробнее в билете 90)
2.Какая патогенетическая стадия гипертонической болезни у больной? Обоснуйте ваше заключение. Патогенетически у больной П (стабильная) стадия ГБ. Обоснование – на ЭКГ – признаки гипертрофии левого желудочка, органические изменения сосудов глазного дна, стабильно высокое АД.
3.Объясните механизм развития гипертрофии левого желудочка.
Гипертрофия левого желудочка – является компенсаторной реакцией в ответ на постоянную нагрузку давлением (изометрическая гиперфункция) на левый желудочек.
Постоянная гиперфункция приводит к недостатку энергообразования, гипоксии и нарушению метаболизма. Продукты нарушенного метаболизма наряду с дефицитом богатых энергией соединений
играет роль сигнала для активации генетического аппарата миокардиоцитов. Это проявляется быстрым увеличением интенсивности синтеза нуклеиновых кислот и белков.
4.Назовите возможные варианты осложнения ГБ.
-острая левожелудочковая недостаточность с развитием сердечной астмы и отека легких; -аритмии – чаще блокады проведения (АВ-блокады); -гипертонический криз (резкое, внезапное повышение АД); -нарушение мозгового кровообращения; -хроническая почечная недостаточность.
5.Определите патогенетические направления терапии больной. Препарат - точка приложения в патогенезе АГ Седативные - психоэмоциональный стресс а2-адреноблокаторы - активация симпатических центров
Вазодилататоры, в-адреноблокаторы - генерализованный спазм сосудов, увеличенный сердечный выброс Блокаторы АПФ и блокаторы рецепторов АТ2 - почечно-эндокринный механизм Диуретики и блокаторы альдостерона - то же самое
Блокаторы Са-каналов - антиангинальное действие, нормализация работы сердца, снятие вазоспазма
+устранение факторов риска (курение, гиподинамия, поваренная соль)
Задача №37
Вклинику поступил больной М., 35 лет. При поступлении жалуется на боль в области сердца, одышку, слабость и быструю утомляемость. Со слов больного 2 недели назад перенес острое респираторновирусное заболевание, после чего появились соответствующие жалобы. Объективно: больной в тяжелом состоянии. Выраженные отеки на нижних конечностях, признаки скопления жидкости в брюшной полости. Перкуторно размеры печени увеличены. АД = 110/80 мм рт.ст., PS = 120 уд. В 1 мин, МОК= 3,5 литра, частота дыхания=25 в 1 мин. Выражен цианоз в области носогубного треугольника и на ногтевых фалангах. Границы сердца увеличены (cor bovinum). Под верхушкой сердца аускультативно ритм «галопа».
1.Какое заболевание развилось у больного. Объясните его этиопатогенез.
Сердечная недостаточность. Вирус атакует кардиомиоциты, из-за чего возникает миокардит, который приводит к сердечной недостаточности.
2.Какой тип сердечной недостаточности развился у больного.
Правожелудочковая
3.Объясните механизм формирования одышки, цианоза.
Одышка: Происходит застой в большом круге кровообращения, нарастает гипоксия. Вследствие гипоксии происходит активация хеморецеторов и дыхательного центра. Со временем у больных возникает фиброз легких, что приводит к нарушению газообмена, постоянному повышению углекислого газа в крови и одышке в покое.
Цианоз: снижение объемной скорости кровотока, особенно на периферии приводит к тому, что клетки вынуждены брать весь кислород. Это приводит к увеличению артерио-венозной разницы и накоплению карбоксигемоглобина.
4. Каковы механизмы развившихся отека и асцита?
Снижается АД – активируется РААС -увеличение ОЦК, поэтому к сердцу приходит слишком много крови. Это приводит к переполнению камер сердца – возникает миогенная дилятация, в результате чего снижаются сокращения. Застой в портальной системе приводит к нарушению кровообращения печени, увеличение давления в v. porta и развитию асцита. Из-за увеличения ОЦК будут и отёки, т.к. будет происходить увеличение гидростатического давления в сосудах.
5. Каковы механизмы кардио- и гепатомегалии?
Кардиомегалия – из-за компенсаторного механизма сердца – гипертрофии. Гепатомегалия – из-за портальной гипертензии, застой крови в печени.
Задача №38
Больная О., 32 лет поступила в клинику с жалобами на одышку, тахикардию, отеки ног и увеличение живота. Из анамнеза известно, что больная неоднократно перенесла ревмокардит, имеет сочетанный порок митрального клапана с преобладанием стеноза. При осмотре больная истощена, кожа бледная, холодная на ощупь, имеется акроцианоз, заметна желтушность склер. Отеки на ногах, в области поясницы, асцит, гидроторакс с обеих сторон. Печень выступает из-под реберной дуги на 8 см. Сердце резко увеличено в
размерах (увеличены правые и левые отделы). У больной – мерцательная аритмия, ЧСС – 110-120 в мин. Диурез – 800 мл в сутки.
1.Можно ли говорить о развитии сердечной недостаточности у пациентки? Каким исследованием нужно подтвердить диагноз?
Можно говорить о сердечной недостаточности. Биохимический анализ крови: например, посмотреть Na-уретический пептид (маркер сердечной недостаточности). Также можно сделать ЭКГ. Определить фракцию выброса левого желудочка, конечный систолический и диастолический объемы.
2.Какой вид сердечной недостаточности развился у пациентки?
Застойная СН. Правожелудочковая и левожелудочковая, т.к. увеличены оба отдела сердца.
3. Объясните механизм отеков у пациентки. Чем можно объяснит олигоурию?
Из-за СН уменьшается УО - снижается АД - активируется РААС - увеличивается реабсорбция воды - увеличивается ОЦК - повышается гидростатическое давление крови - отеки. Из-за этого же и развивается олигоурия.
4. Почему у пациентки развилась гепатомегалия? Почему появилась желтушность склер?
Гепатомегалия развивается из-за застоя крови в большом круге кровообращения - портальной гипертензии - застой крови в печени - увеличение печени. Желтушность склер появилась из-за повреждения печени, всего скорее паренхиматозная желтуха.
5. Объясните механизм тахикардии, одышки, акроцианоза.
Тахикардия появляется из-за симптома Бейнбриджа (застой в малом круге - повышается центральное венозное давление - механорецепторы вен - продолговатый мозг - активация симпатического отдела ВНС - тахикардия).
Одышка: Происходит застой в большом круге кровообращения, нарастает гипоксия. Вследствие гипоксии происходит активация хеморецеторов и дыхательного центра. Со временем у больных возникает фиброз легких, что приводит к нарушению газообмена, постоянному повышению углекислого газа в крови и одышке в покое.
Цианоз: снижение объемной скорости кровотока, особенно на периферии приводит к тому, что клетки вынуждены брать весь кислород. Это приводит к увеличению артерио-венозной разницы и накоплению карбоксигемоглобина.
Задача №39
Пациент, 38 лет, обратился к врачу с жалобами на повторяющиеся после психо-эмоционального возбуждения сильные головные боли в области затылка, нарушение зрения (мелькание «мушек»), повышенное АД. При обследовании АД (измерялось дважды) оно было равно 160/90 мм рт. ст, наблюдалась тахикардия. Был назначен папазол и мочегонные. Через 2 недели больной вновь обратился к врачу с такими же жалобами, АД было – 165/100. Больной был направлен в стационар на обследование. В стационаре обнаружено высокое АД, тахикардия, гипердинамический тип кровообращения, высокий уровень ренина плазмы. Была назначена патогенетическая терапия, после чего давление нормализовалось, больной в удовлетворительном состоянии был выписан.
1.Поставьте диагноз
Артериальная гипертензия
2.Определите стадию заболевания.
Первая стадия - отсутствие поражения органов-мишеней. Вторая степень (систолические 160-165, диастолическое - 100)
3.Объясните патогенез этого заболевания.
Психоэмоциональные возбуждения ( стресс) приводят к активации симпато-адреналовой системы. В кровь выбрасываются КА, что приводит к сужению мелких артерий и артериол, в том числе почечных. Ишемия почечных артерий приводит к активации РААС системы. Ангиотензин II
оказывает вазоконстрикторные действия (повышение АД, ОПСС) , а также стимулирует выработку альдостерона. Альдостерон увеличивает реабсорбцию натрия в почечных канальцев. В
результате увеличения осмолярности плазмы происходит выброс вазопрессина, увеличивается

реабсорбция воды. Увеличивается ОЦК В результате действия вазоконстрикторов повышается
АД.

4. Какая патогенетическая терапия может быть назначена в данном случае. По словам Денисенко
1.Анксиолитики - предотвращаем стресс, начальное звено в патогенезе
2.Антигипертензивная терапия ( препараты можно не называть)
Нейротропные антигипертензивные препараты центрального (понижаем тонус сосудодвигательного центра, уменьшаем высвобождение КА, снижаем САС и РАСС, также ОПСС,
ЧСС, МОС, ОЦК) и периферического (снижаем ОПСС) действия, средства, уменьшающие действие РААС (ингибиторы АПФ), средства понижающие базальный сосудистый тонус
(снижение тонуса сосудов, ОПСС, снижение сократимости миокарда)
5.Какие осложнения данного заболевания могут развиться у больного?
●Инсульт, энцефалопатия
●ретинопатия
●гипертрофия левого желудочка, ишемия миокарда, хсн
●ХПН, гиалиноз клубочков
●поражение периферических сосудов
Задача №40
Пациент К., 38 лет, курит более 1,5 пачек в день в течение последних 12 лет. Жалуется на частые бронхиты и трахеиты, постоянный кашель с мокротой, одышку во время физической нагрузки. При осмотре: пациент астенического типа телосложения; грудная клетка бочкообразная; в дыхательных движения участвует вспомогательная мускулатура. На рентгенограмме грудной клетки ослабление сосудистого рисунка лёгких, уплощённый купол диафрагмы, утолщение стенок бронхов. Результаты анализа крови: РаО2 – 83 мм рт ст; РаСО2 – 49 мм рт ст; Кислородная ёмкость крови – 19,0 об%; Результаты спирометрии (% от должных величин): Общая емкость легких – 119; Жизненная емкость легких – 80; Резервный объём вдоха – 88; функциональная остаточная емкость – 112; остаточный объём легких – 114. Снижение диффузионной способности лёгких. Частота дыхания 20/мин.
1.О каком нарушении функции внешнего дыхания может идти речь у данного пациента? ХОБЛ ( бронхит + эмфизема), смешанный тип нарушения функции внешнего дыхания, одышка.
2.Оцените показатели спирометрии. Увеличение общей емкости легких, функциональной остаточной емкости, остаточного объема. Уменьшены жизненная емкость легких, резервный объем вдоха. Смешанный тип нарушение функции внешнего дыхания.
3.Есть ли у пациента проявления нарушений альвеолярной вентиляции? Укажите тип альвеолярной дисфункции.
Снижение альвеолярной вентиляции. Об этом свидетельствует увеличение остаточного объёма легких, это связано с ограничением экскурсии грудной клетки.
4.Каковы причины и механизмы нарушения альвеолярной вентиляции?
Причиной является хронический бронхит, который перетёк в эмфизему ( хобл: хронический бронхит (обструктивный характер изменения) и эмфизема (рестриктивный характер))
5.Имеются ли в данном случае расстройства перфузии лёгких? Определите возможные причины и механизмы их развития.
Гиперкапния - показатель перфузионных нарушений. Причиной является эмфизема: шунтирование сосудов малого и большого кругов кровообращений, склерозирование стенок альвеол
Задача №41
Пациент Ч., 36 лет, по профессии рабочий горнорудной промышленности поступил в клинику с подозрением на силикоз. Жалуется на одышку, особенно выраженную при ходьбе и физическом напряжении, постоянный кашель (сухой, иногда с небольшим количеством мокроты), боли в грудной клетке. Данные газового состава артериальной крови: РаО2 – 90 мм рт ст; РаСО2 – 40 мм рт ст; кислородная ёмкость – 19,2 об%; Данные спирометрии: ЖЕЛ – 4,2л; ФЖЕЛ – 2,6л; ЖЕЛ (% от должной величины) – 92; МОД (% от должной величины) – 124; частота дыхания – 29/мин. После пробы с произвольной гипервентиляцией лёгких РаО2 – 92 мм рт ст.
1.Имеются ли у пациента признаки расстройства газообменной функции лёгких? Если да, то укажите
их. Ответ обоснуйте. У пациента нормальный газовый состав артериальной крови, но имеется одышка,
увеличенное ЧДД, МОД (норма – 70-80% от ЖЕЛ) Коэфициент Тиффно = ФЖЕЛ\ЖЕЛ = 62% при норме 75-80 то есть он сниженЭто говорит о наличии дыхательной недостаточности
2. Есть ли у пациента расстройства альвеолярной вентиляции? Если да, то определите его тип
(обструктивный или рестриктивный).
Поскольку имеется сниженный индекс Тиффно можно говорить о нарушении обструктивного типа, кроме того у пациента есть мокрота, которая также являектся препятствием в мелких воздухоносных путях
3. Учитывая возможность развития пневмокониоза, как, на Ваш взгляд, может измениться диффузионная способность лёгких?
Диффузная способность скорее всего буджет снижаться поскольку силикоз грозит развитием фиброза легких, то есть развитию соединительной ткани, нарушению альвеолярного дыхания и развитием смешанной дыхательной недостаточности
4.Каков механизм одышки у данного пациента?
У пациента гиперпноэ – оно развивается в результате усиленного раздражения хеморецепторов сонной пазухи и дуги аорты, реагирующих на повышение напряжения С02 и снижение напряжения 02 в крови и на возрастание в ней концентрации ионов водорода.
5.Какие осложнения могут развиться у пациента?
Может развится фиброз легких, гипоксия, силикотуберкулез, пневмоторакс, бронхит, нарушения функции ГМ и др.
Задача №42
Больная Ш.,48 лет, медицинская сестра туберкулезного стационара, в течение недели отмечала общую слабость, боли в мышцах, суставах рук и ног, зуд кожи, тошноту (однократно была рвота), снижение аппетита. В течение 4-х дней отмечалась лихорадка до 37,5-37,8гр. По рекомендации врача принимала антигриппин. В гепатологический центр была госпитализирована после появления желтухи в состоянии средней тяжести. К прежним жалобам добавились упорный кожный зуд, плохой сон и головные боли. При объективном обследовании: ярко выраженная желтуха кожи, склер и слизистых оболочек. На коже видны единичные геморрагии. Язык обложен белым налетом. Печень на 3см ниже реберной дуги, мягкая, чувствительная при пальпации и поколачивании. Селезенка не увеличена.
Анализ крови: Нв-120г/л, Эр.-4,5х1012/л, Л-4,7х109/л, СОЭ-27мм/ч. Активность АлАт в четыре раза превышает норму, повышена активность щелочной фосфатазы. Общий билирубин – 156,9мкмоль/л, билирубиновый показатель-81%. Выявлен ''австралийский'' антиген (HbsAg) и повышенное содержание IgG. Протромбиновый индекс – 73% (норма –95-105%), снижено содержание проакцелерина и проконвертина, снижен альбумино-глобулиновый коэффициент. Содержание глюкозы в крови натощак колеблется от 2-х до 4,5ммоль/л. Желтуха и зуд держались около 45 дней. Выписана через два месяца с показателями АлАТ в два раза больше нормы.
1.Какой вид желтухи у больной? Ответ обоснуйте.
Убольной с вирусным гепатитом типа B ( так как в условии есть подсказка про «австралийский антиген») развилась печёночная ( паренхиматозная) желтуха.
2.Объясните механизм выявленных клинических симптомов.
Симптомы (слабость, мышечные и суставные боли, диспептические явления, лихорадка. ускорение СОЭ) это проявление ответа острой фазы, обусловленное воспалительным процессом в печени и интоксикацией. Вирусы в сочетании с аутоимунным механизмом вызывают повреждения гепатоцитов, нарушение сначала экскреции, а затем захвата и конъюгации непрямого билирубина. Т.к. количество общего билирубина больше 35 мкмоль/л поэтому появляется желтуха. Воспалительный процесс в печени сопровождается отеком и инфильтрацией что ведет к увеличению печени; повышение желчные кислот в крови - зуд кожи, нарушение сна, головная боль; понижается синтез прокоагулянтов - геморагичсский
синдром, нарушается метаболическая функция печени следовательно гипоальбуминемия и гипогликемия.
3.Объясните механизм изменений лабораторных показателей. СОЭ увеличено из – за воспаления ( ответ острой фазы).
Активность АлАт в четыре раза превышает норму, это связано с синдромом цитолиза - возникает вследствие нарушения структуры клеток печени, увеличения проницаемости мембран, как правило, за счет усиления процессов перекисного окисления липидов (ПОЛ) и выхода ферментов в кровь.
Повышенная активность щелочной фосфатазы – вызвано холестазом, в данном случае желтушной его формой.
Повышение уровня общего билирубина - обусловлен нарушением внутрипеченочного обмена (метаболизма и транспорта) билирубина в связи с изменением проницаемости мембран гепатоцита и повышением в сыворотки крови фракции прямого и непрямого билирубина.
Нарушается метаболическая функция печени следовательно гипоальбуминемия и гипогликемия. Наличие иммуноглобулина M - обусловлен повреждением мезенхимы и стромы печени, он по сути является иммунным ответом на антигенную стимуляцию кишечного происхождения.
«Австралийский антиген» один из маркеров гепатита B. Так как австралийский антиген – это поверхностный компонент белковой оболочки клеток вирусного гепатита B, служащий защитным материалом для ДНК вируса.
4.Какие синдромы выявляются у больной?
Синдромы : желтуха, холестаз, холемия, синдром печеночноклеточной недостаточности, синдром цитолиза 5. Какие изменения можно обнаружить у больной в моче?
Моча становится темного цвета, пенистая, что связано с билирубинемией (за счет прямого билирубина) и уробилирубинурией (нарушено превращение уробилирубиногена, всасывающегося в кровь из тонкой кишки
и поступающего в печень). В моче также обнаруживаются следы стеркобилина и желчные кислоты.
Задача №43
Больная С., 32 лет, поступила в клинику с жалобами на резкую слабость, головокружение, одышку в покое, боли в области сердца и сердцебиение, головную боль. Данные обследования: кожные покровы бледные с лимонно-желтым оттенком, склеры желтушны, селезенка незначительно увеличена и болезненна при пальпации. АД-140/80, ЧСС-90-100 в мин. Анализ крови: Нв – 40г/л, Эр. – 1,5х1012/л, ретикулоцитов – 28%, тромбоцитов –240х109/л, лейкоцитов – 14,5х109/л. Проба Кумбса положительна. Общий билирубин
– 80 мкмоль/л, железо в сыворотке крови – 45 мкмоль/л (норма – 12-32 мкмоль/л), общий белок и альбумино-глобулиновый индекс без отклонений от нормы, активность АлАТ, АсАТ, щелочной фосфатазы и гаммаглутамилтранспептидазы – в пределах нормы, протромбиновый индекс – 95% (норма
