
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Вопрос 1
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Тема 6 Врожденные и приобретенные пороки сердца, ИБС, аневризмы, перикардиты
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Тема 7 Облитерирующие заболевания аорты, периферических и висцеральных артерий
- •Текст вопроса
- •Комментарии
- •Комментарий:
- •3 степени правой нижней конечности. Хроническая артериальная недостаточность 4 степени левой нижней конечности.
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Тема 8 Острые тромбозы и эмболии аорты и ее ветвей
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Тема 9 Продолжение темы "Заболевания вен, острые венозные тромбозы, ПТФС".
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Итоговое занятие
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •1. Тромб, вследствие отказа приема антикоагулянтов
- •4. Ампутация
- •5. Нет, уже нужно было оперативное вмешательство (неотложная ревизия сосуда)
- •Причина ишемии эмболия так более правильно
- •Вопро: 2
- •Выполнен
- •Баллов: 0,75 из
- •Отметить
- •вопрос
- •Пациент 3., 79 лет, поступил в отделение хирургии сосудов с выраженной болью в левой стопе, голени. Давность
- •заболевания 12 часов. Объективно: кожные покровы обеих нижних конечностей бледные. Чувствительность и активные
- •движения пальцев обеих стоп сохранены в полном объёме. Кожные покровы правой стопы прохладнее левой на ощупь.
- •Пальпация икроножных мышц безболезненна. Пульсация на магистральных артериях нижних конечностей: справа -
- •определяется в проекции бедренной подколенной артерий, тыльной артерии стопы, задней большеберцовой артерии;
- •слева - отсутствует на всех уровнях. Пациент в течение длительного времени страдает пароксизмальной формой
- •фибрилляции предсердий, антикоагулянтую терапию не принимает.
- •1. Предположите наиболее вероятную причину острой ишемии левой ноги.
- •2. Определите степень острой артериальной недостаточности у данного пациента.
- •3. Какие данные физикального обследования пациента свидетельствуют о степени ишемии, предполагаемой Вами.
- •4. Наиболее оптимальной лечебной тактикой в данном случае является.
- •5. Какой специалист в дальнейшем должен наблюдать данного пациента и какую терапию необходимо назначить для
- •снижения тромбоэмболических осложнений.
- •4. Консервативное медикаментозное лечение, при неэффективности - оперативное
- •Снова та же ошибка Причина ишемии эмболия и степень ишемии если есть болевой синдром 1Б
- •Конс терапия не показана
- •1. Поставьте предварительный диагноз
- •4. Определите хирургическую тактику в
- •1. Предварительный диагноз: полипы прямой
- •2. Классификация: Одиночные,
- •ОАК, ОАМ,Обзорная R-графия ОГК, ЭКГ,
- •Аноскопия, Ректороманоскопия ,
- •4. После проведения биопсии, и
- •отделение с жалобами на рвоту алой кровью,
- •везикулярное, тоны сердца приглушены.
- •Пульс 112 уд. в мин, ритмичный. АД 110/60
- •мм.рт.ст. Язык влажный. Живот мягкий,
- •Воротная вена в пределах нормы.
- •селезеночная вена четко не визуализируется.
- •В клиническом анализе крови: Эр. 2,8•Т/л.,
- •гемоглобин 78 г/л, гематокрит 0,32.
- •предоперационной и операционной гемостатической терапии
- •(свежезамороженная плазма, 10% р-р
- •хлористого кальция, дицинон, викасол),
- •Госпитальная хирургия, детская хирургия
- •Вопрос 1
- •Текст вопроса
- •Вопрос 2
- •Текст вопроса
- •Текст вопроса
- •Текст вопроса
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Текст вопроса
- •Комментарии
- •Текст вопроса
- •Комментарии
- •Вопрос 2
- •Текст вопроса
- •Текст вопроса
- •Вопрос 1
- •Текст вопроса
- •Текст вопроса
- •Текст вопроса
- •Текст вопроса
- •Текст вопроса
- •Текст вопроса
- •Текст вопроса
- •Текст вопроса
- •Текст вопроса
- •Текст вопроса
- •Текст вопроса
- •Текст вопроса
- •Текст вопроса
- •Текст вопроса
- •Текст вопроса
- •1. Гемангиома
- •Тема 1. Неопухолевые заболевания тонкой, толстой и прямой кишки.
- •Задача 1.
- •Тема 2. Заболевания печени, селезенки. Портальная гипертензия
- •Тема 4. Острая кишечная непроходимость (ОКН). Перитонит.

анестезии.
Для воздействия снижения вязкости крови применяются антикоагулянты.
Чтобы защитить головной мозг отнеобратимых изменений, используются препараты таких групп: антиоксиданты; антигипоксанты; но от;
Чтобы предотвратить кислородное голодание головного мозга, используются - барбитураты.
Хирургическое лечение заключается в стабилизации переломов и предотвращение травмирования костными отломками мягких тканей. Оперативное лечение переломов осуществляется с применением таких методик: чрескостный спицевой остеосинтез; интрамедуллярный остеосинтез штифтом.
Комментарий:
Более коротко это острая дыхательная и сердечная недостаточность. Речь идет о ТЭЛА но не жировой эмболии. Для развития жировой эмболии необходимо дефект в венозной системе. Чаще всего это венозные тромбы вызывающие эмболию из за перелома
Вопрос 2 Выполнен Баллов: 1,00 из 1,00
Текст вопроса
В срочном порядке оперирована больная Н., 56 лет, по поводу острой кишечной непроходимости. При ревизии брюшной полости установлено, что непроходимость вызвана опухолью сигмовидной кишки. Видимых метастазов не определяется. Опухоль размером 10x8 см., подвижна. Дистальнее ее кишечник находится в спавшемся

состоянии, а проксимальнее – кишечник умеренно растянут, содержит кишечное содержимое и газ. Выраженных явлений перитонита нет. В малом тазу небольшое количество серозного выпота.
1.Каков объем операции показан?
2.Какие осложнения опухолей толстой кишки Вы знаете?
3.Показана одноэтапная или двухэтапная операция по объёму и почему?
4.Перечислите основные мероприятия (принципы), которые следует выполнить у больной при лечении в послеоперационном периоде.
5.Какие осложнения возможны в послеоперационном периоде?
1. Показан такой объем операции:
Резекция сигмовидной кишки с формированием одноствольного противоестественного заднего прохода (операция Гартман А.) дренирование брюшной полости.
2.Осложнения опухолей толстой кишки:
перфорация,
кровотечение,
острая кишечная непроходимость.
3.Показана двухэтапная операция, так как имеются признаки кишечной непроходимости.
4.Основные мероприятия лечения:
Положение в постели по Фовлеру.
Инфузионная и дезинтоксикационная терапия.
Антибиотикотерапия.
Профилактика тромбоэмболических осложнений.
Удаление дренажа из брюшной полости на 3 сутки.
Швы снимают на 10-12 сутки.
5.В послеоперационном периоде возможны такие осложнения:
нагноение послеоперационной раны,
внутрибрюшное кровотечение,
ранняя спаечная кишечная непроходимость,
несостоятельность швов с развитием перитонита или абсцессов брюшной полости,
тромбоэмболия легочной артерии.
Комментарии
Комментарий:
Больная 45 лет, жалобы на одышку при умеренной физической нагрузке, головокружение. Боли в области сердца при физической нагрузке. Признаки порока сердца обнаружены в возрасте 30 лет
после перенесенной ангины и атаки ревматизма. Наблюдается у ревматолога. Указанные жалобы появились 6 месяцев назад, быстро прогрессируют. При объективном исследовании отмечается усиление верхушечного толчка и смещение его влево. Тоны сердца ритмичны. Ослабление II тона во втором межреберье слева от грудины. Диастолический шум выслушивается по левому краю грудины от III межреберья до мечевидного отростка. Пульс 76 уд/мин. АД 130/40 мм рт.ст. Печень не увеличена. Мочегонные препараты не принимала. При исследовании отмечено увеличение левого желудочка. Выполнена коронарография. Патологии коронарных артерий не обнаружено.
1.Сформируйте диагноз.
2.Какие необходимо выполнить дополнительные исследования, с какой целью.
3.Какова причина головокружения.
4.Какие способы хирургического лечения возможны при данном заболевании.
5.Какое лечение необходимо проводить в отдаленном послеоперационном периоде.
1.Ревматическая болезнь сердца, приобретенная аортальная недостаточность, ХСН 1, ФК 2
2.Электрокардиограмма (позволит выявить гипертрофию левого желудочка, увеличение левого предсердия, отклонение электрической оси сердца влево)
Рентгенография органов грудной клетки( гипертрофия левого желудочка , аортальная конфигурация сердца)
Эхокардиография-определить конечный систолический объем , фракцию выброса ЛЖ -позволит оценить функции ЛЖ , тяжесть и давность аортальной недостаточности, выявить гипертрофию ЛЖ, ЛП
Допплеровское исследованиепозволит выявить аортальную недостаточность и оценить ее тяжесть (по ширине регургитирующей струи и глубине ее проникновения в ЛЖ, по наличию обратного кровотока в грудной аорте и подключичных артериях)
3.Головокружение возникает по причине того ,что аортальная регургитация приводит к снижению диастолического давления, снижается коронарный кровоток, далее-снижение мозгового кровотока и формирование гиперперфузии мозга.
4.Протезирование или пластика аортального клапана.
5.Необходимо повторное Эхо КГ исследование не реже 1 раза в 6 месяцев с целью контроля систолической функции левого желудочка.
Антикоагулянтная терапия (варфарин).
Профилактика инфекционного эндокардита искусственного клапана сердцауменьшить возможность контаминации инфекции, применение антибиотиков широкого спектра действия при возникновении потенциально опасных состояний и манипуляций.
Больной 14 лет. Жалобы на одышку при незначительной физической нагрузке. Во время подвижных игр отстает от своих сверстников. Признаки порока сердца обнаружены с рождения. От предложенной операции родителя воздержались. Ухудшение состояния отмечают за последний год. При осмотре - бледность кожных покровов. При пальпации определяется дрожание АО во втором межреберье слева от грудины. Перкуторно имеет место умеренное увеличение левого желудочка и расширение ствола легочной артерии. Тоны сердца ритмичны. Во втором межреберье слева от грудины выслушивается постоянный шум.
1.Каков ваш диагноз.
2.Гемодинамика при данном пороке
3.Какие дополнительные методы обследования подтверждают наличие данного осложнения.
4.Способы хирургического лечения.
5.Противопоказания к хирургическому лечению.
1.Открытый артериальный проток, ХСН 1, ФК 3.
2.Гемодинамика: когда давление в легочной артерии ниже, чем в аорте, сброс крови происходит слева направо, вызывая объемную перегрузку левых отделов и приводит к гипертрофии левого желудочка Возникает гиперволемия малого круга и гиповолемия большого круга кровообращения. В малом круге возникают функциональные ,затем органические изменения сосудистого лёгочного русла, развивается легочная гипертензия и гипертрофируется ПЖ . При резкой легочной гипертензии давление в легочной артерии становится равным давлению в аорте и начинается перекрестный сброс крови.
3. Методы обследования: рентгенологическое исследование ,ЭКГ, фонокардиография, эхокардиоскопия, ангиокардиография, аортография , зондирование сердца ,катетеризация полостей сердца.
4.Хирургическое лечение:
Из левосторонней заднебоковой торакотомии перевязывают проток двумя-тремя лигатурами, клиппируют или пересекают его с последующим прошиванием и перевязкой обеих культей.
Транскатетерная эмболизация открытого артериального протока при помощи специальных конструкций окклюдеров.
Торакоскопическое клиппирование ОАП под контролем видеотехники.
5.Противопоказания: декомпенсация порока, стойкая лёгочная гипертензия и сброс крови справа налево.
Пациент Я., 68 лет, при поступлении предъявляет жалобы на наличие незаживающей раны на III пальце левой стопы, боль интенсивного, дергающего характера в пальцах левой стопы, в области трофических изменений, из-за которой пациент не спит ночью, опускает левую ногу, несмотря на прием ненаркотических анальгетиков, на «перемежающуюся хромоту» за счет левой ноги (боль в икроножных мышцах) на дистанции до 50 метров. Болеет в течение года. Кожные покровы обеих нижних конечностей бледные, кожа голеней истончена, волосяной покров редуцирован, ногтевые пластины гипертрофированы. На III пальце левой стопы трофическая язва размером 1,5 х 1 см. Пульсация на магистральных артериях нижних конечностей: справа – определяется в проекции бедренной, подколенной артерий, тыльной артерии стопы, задней большеберцовой артерии; слева – определяется в проекции бедренной артерии, на нижерасположенных уровнях не определяется. Систолический шум над магистральными артериями нижних конечностей не выслушивается. По данным бедренной ангиографии слева: окклюзия поверхностной бедренной артерии, подколенной артерии, окклюзия малой и передней берцовых артерий, задняя большеберцовая артерия без критический стенозов, проходима на всем протяжении. Диаметр ствола большой подкожной вены 4,5-5 мм.
1.Сформулируйте диагноз.
2.Какие данные физикального обследования пациента свидетельствуют о степени ишемии.
3.Наиболее оптимальной лечебной тактикой в данном случае является.
4.Какой пластический материал в качестве трансплантата необходимо использовать при данном диаметре ствола большой подкожной вены.
5.Какая терапия показана пациенту в последующем для снижения риска развития сердечнососудистых осложнений.
1.Облитерирующий атеросклероз, окклюзия поверхностной бедренной артерии, подколенной артерии, малой и передней берцовых артерий левой конечности.Ишемия нижней конечности 4 степени. Трофическая язва III пальца левой стопы.
2.Деструкция тканей дистальных отделов конечности-трофическая язва III пальца левой стопы, постоянная боль в покое, требующая обезболивания.
3.Хирургическое лечение: бедренно-тибиальное шунтирование или протезирование
,ангиопластика, рентгенэндоваскулярная дилатация сосудов.
4.Аутовена, большая подкожная вена
5.Лечебные дозы низкомолекулярного гепарина в течение 2 недель, антитромбоцитарная терапия, каждые 3 месяца ультразвуковое исследование, при рестенозе -повторное вмешательство .
Не употреблять жирную пищу, носить специальные носки для предотвращения образования тромбов, ежедневно ходить ,постепенно увеличивая пройденное расстояние, в положении сидя держать ноги в приподнятом состоянии , лёжа подкладывать под ноги подушку .
Пациент Э., 64 лет, при поступлении предъявляет жалобы на боль интенсивного, дергающего характера в пальцах правой стопы, из-за которой пациент не спит ночью, опускает правую ногу, несмотря на прием ненаркотических анальгетиков, на «перемежающуюся хромоту» правой ноги (боль в икроножных мышцах) на дистанции до 10 метров. Болеет в течение года. Объективно: Кожные покровы правой стопы бледные, левой – обычной окраски, кожа голеней истончена, волосяной покров редуцирован, ногтевые пластины гипертрофированы. Трофических изменений кожных покровов не выявлено. Пульсация на магистральных артериях нижних конечностей: справа – определяется в проекции бедренной артерии, на нижерасположенных уровнях не определяется; слева – определяется в проекции бедренной, подколенной артерий, тыльной артерии стопы, задней большеберцовой артерии. Систолический шум над магистральными артериями нижних конечностей не выслушивается. По данным аортографии: справа – окклюзия поверхностной бедренной артерии, подколенной артерии выше щели коленного сустава, удовлетворительное артериальное русло до стопы; слева: подвздошные артерии без гемодинамически значимых стенозов, бедренные артерии визуализируется, удовлетворительное артериальное русло до стопы. Диаметр ствола большой подкожной вены 2,5-3 мм.
1.Сформулируйте диагноз.
2.Какие данные физикального обследования пациента свидетельствуют о степени ишемии.
3.Наиболее оптимальная лечебная тактика в данном случае.
4.Какой пластический материал в качестве трансплантата необходимо использовать при данном диаметре ствола большой подкожной вены.
5.Какая терапия показана пациенту в последующем для снижения риска развития сердечнососудистых осложнений.
1.Облитерирующий атеросклероз. Окклюзия поверхностной бедренной и подколенной артерии правой конечности. Ишемия нижней конечности 3 степени
2.Артериальная недостаточность в покое, постоянная ночная боль.
3. Хирургическое лечение: бедренно - подколенное шунтирование ниже щели коленного сустава или протезирование ,ангиопластика, рентгенэндоваскулярная дилатация сосудов.
4.Аутовена -большая подкожная вена или синтетический протез
5.Лечебные дозы низкомолекулярного гепарина в течение 2 недель, антитромбоцитарная
терапия, каждые 3 месяца ультразвуковое исследование, при рестенозе -повторное вмешательство .
Не употреблять жирную пищу, носить специальные носки для предотвращения образования тромбов, ежедневно ходить ,постепенно увеличивая пройденное расстояние, в положении сидя держать ноги в приподнятом состоянии , лёжа подкладывать под ноги подушку .
Пациент Г., 46 лет, поступил в отделение хирургии сосудов с выраженной болью в правой стопе, голени. Давность заболевания 6 часов. Объективно: кожные покровы обеих нижних конечностей бледные. Чувствительность пальцев правой стопы и голени отсутствует. Объем пассивных движений в правом голеностопном суставе и пальцах правой стопы в полном объеме, активных движений в суставах нет. Чувствительность и активные движения пальцами левой стопы сохранены в полном объёме. Кожные покровы правой стопы прохладнее левой на ощупь. Пальпация икроножных мышц справа болезненная, голень плотная на ощупь, слева – безболезненна. Пульсация на магистральных артериях нижних конечностей: справа – определяется в проекции бедренной артерии, на нижерасположенных уровнях отсутствует; слева
– определяется в проекции бедренной, подколенной артерий, тыльной артерии стопы, задней большеберцовой артерии. При дуплексном сканировании у пациента выявлен тромбоз аневризмы подколенной артерии правой нижней конечности. Дистальная порция подколенной артерии, берцовые артерии проходимы.
1. Определите степень острой артериальной недостаточности правой ноги у данного пациента. 2. Какие данные физикального обследования пациента свидетельствуют о степени ишемии, предполагаемой Вами.
3. Наиболее оптимальной лечебной тактикой в данном случае является.
4. Назовите другие методы исследования, которые можно включить в план обследования пациента, для лучшей визуализации периферического русла.
5. Какой пластический материал в качестве трансплантата необходимо использовать при диаметре ствола большой подкожной вены 2,5-3 мм.
1. Степень 2А артериальной недостаточности правой ноги
2.О степени ишемии свидетельствует отсутствие активных движений в суставе, при сохранении пассивных, нарушение чувствительности правой стопы и голени, наличие боли.
3.Резекции аневризмы правой подколенной артерии с протезированием.
4. УЗДГ, рентгеноконтрастная ангиография, радиоизотопная ангиография.
5.Пластический материалсинтетический протез.
Пациентка Щ., 35 лет, доставлена бригадой скорой медицинской помощи с жалобами на интенсивную боль в левой икроножной области в покое, на онемение левой голени и стопы. Из анамнеза известно, что 4 суток назад появились боли при ходьбе в правой нижней конечности, 2 суток назад – одышка и сердцебиение. Около 3 часов назад возникла интенсивная боль в левой голени, онемение голени и стопы. Объективно: на левой бедренной артерии на уровне паховой связки пульс слабого наполнения, ниже паховой связки не определяется, на подколенной артерии и стопе пульса нет. Левая голень и стопа прохладные, дистальные отделы цианотичные, активных движений в левом голеностопном суставе нет, пассивные движения в полном объеме. Из анамнеза известно, что у пациентки врожденный порок сердца – открытое овальное окно.
1.Предположите наиболее вероятную причину острой ишемии левой ноги.
2.Определите степень острой артериальной недостаточности у данного пациента.
3.Какие данные физикального обследования пациента свидетельствуют о степени ишемии, предполагаемой Вами.
4.Наиболее оптимальной лечебной тактикой в данном случае является.
5.Назовите наиболее вероятный источник причины острой артериальной недостаточности.

1.Причина -острая эмболия бифуркации бедренной артерии.
2. Степень 2А артериальной недостаточности.
3.О степени ишемии свидетельствует отсутствие активных движений в суставе, при сохранении пассивных, нарушение чувствительности левой стопы и голени, наличие боли.
4.Хирургическое лечение:экстренная эмболэктомия бифуркации бедренной артерии.
5.Возможно у пациентки венозная недостаточность. Сформировался тромб и через овальное окно в предсердии попал в большой круг кровообращения и оттуда в ногу.
Вам пришлось приитй на помощь женщине Л., 58 лет, у которойвозникло обильное кровотечение из разорвавшегося варикозного расширенного венозного узла на левойголени.
1.Первая помощь.
2.План лечения.
1) Давящая повязка. Поднять ногу выше уровня тела. 2) Окончательная остановка кровотечения Оперативное лечение - кроссэктомия БВП Компрессионная терапия
Медикаментозная терапия (детралекс, флебодиа 600, аскорутин, клопидогрел, пентоксифиллин)
Местно - троксевазин
Больной T., 36 лет, страдает варикозной болезнью 15 лет. Заболевание связывает с занятиями спортом и физическими нагрузками. При осмотре обнаружено выраженное варикозное расширение подкожных вен обеих ног. При обследовании установлено, что глубокие вены проходимы, выраженная недостаточность остиального клапанов больших подкожных вен, клапаны перфорантных вен несостоятельны. От предложенного оперативного лечения больной временно воздерживается.
1.Дайте рекомендации больному.
2.Какие лечебные препараты вы назначите?
1)Модификация образа жизни. Устранение статических нагрузок, гиподинамии. Активные физ нагрузки: бег, велотренажер
2)Медикаментозная терапия (детралекс, флебодиа 600, аскорутин, клопидогрел, пентоксифиллин)
Местно – троксевазин
Выполнен Баллов: 1,00 из 1,00
Отметить вопрос Больной Т., 36 лет, страдает варикозной
болезнью 15 лет. Заболевание связывает с занятиями спортом и физическими нагрузками. При осмотре обнаружено выраженное
варикозное расширение подкожных вен обеих ног. При обследовании установлено, что глубокие вены проходимы, выраженная недостаточность остиального клапана больших подкожных вен, клапаны перфорантных вен несостоятельны. От предложенного оперативного лечения больной временно воздерживается.
1.Дайте рекомендации больному.
2.Какие лечебные препараты вы назначите?
1.Больному необходимо носить компрессионное белье, а также принимать венотонические препараты, использовать гепаринсодержащие мази, выполнять лечебную гимнастику.
2.Детралекс, Троксевазин, Трентал.
Баллы 2,00/2,00 Оценка 10,00 из 10,00 (100%) Вопрос 1 Выполнен
Баллов: 1,00 из 1,00 Не отмеченоОтметить вопрос Текст вопроса
Мальчик 2 лет, имеет тетраду Фалло. Внезапно стал возбужденным, усилились одышка, тахикардия, цианоз. В дальнейшем развилась вялость. Наблюдались судороги. Скорой помощью немедленно доставлен в больницу. 1.Установить диагноз 2.Назначить неотложную медикаментозную терапию 3.Дальнейшее лечение.
1 ВПС с обеднением малого круга кровообращения, тетрада Фалло, одышечно-цианотический приступ
2 Терапия одышечно цианотического приступа без потери сознания: кислород, седативные (0,5% раствор седуксена (0,5 мг/кг), 20% раствора оксибутирата натрия (50 мг/кг), димедрол, пипольфен, промедол), бетаадреноблокаторы (обзидан, анаприлин), положение с приведенными к груди ногами, кардиометаболические препараты (Кардонат, L-карнитина хлорид, милдронат, рибоксин, панангин, аспаркам, АТФ-лонг), коррекция метаболического ацидоза с помощью внутривенного капельного введения 4% раствора гидрокарбоната натрия в дозе 2-4 мл/кг; устранение спазма выходного отдела правого желудочка путем введения спазмолитических препаратов: 2,4% раствора эуфиллина, но-шпы или 2% раствора папаверина (0,3-1 мл). При потере сознания к выше указанному добавляется 20% раствор глюкозы 20-40 мл с инсулином (2-4 ЕД), кокарбоксилаза, витамин С в/в, аналептики (никетамид), ноотропы (пирацетам, ноотропил), при необходимости ИВЛ, при наличии признаков гиперкрагуляции гепарин в/в. При тяжелых приступах вводят 1% раствор промедола в дозе 0,1 мл/год жизни
3 Стол №5. Радикальная коррекция порока: резекция инфундибулярного
стеноза, пластика ДМЖП, реконструкция выводного тракта правого желудочка
КомментарииКомментарий: Вопрос 2 Выполнен
Баллов: 1,00 из 1,00
Не отмеченоОтметить вопрос Текст вопроса
Больной 14 лет. Жалобы на одышку при незначительной физической нагрузке. Во время подвижных игр отстает от своих сверстников. Признаки порока сердца обнаружены с рождения. От предложенной операции родителя воздержались. Ухудшение состояния отмечают за последний год. При осмотре - бледность кожных покровов. При пальпации определяется дрожание АО во втором межреберье слева от грудины. Перкуторно имеет место умеренное увеличение левого желудочка и расширение ствола легочной артерии. Тоны сердца ритмичны. Во втором межреберье слева от грудины выслушивается постоянный шум.
1.Каков ваш диагноз.
2.Гемодинамика при данном пороке
3.Какие дополнительные методы обследования подтверждают наличие данного осложнения.
4.Способы хирургического лечения.
5.Противопоказания к хирургическому лечению. · 1.Открытый артериальный проток, ХСН 1, ФК 3.
2.Гемодинамика: когда давление в легочной артерии ниже, чем в аорте, сброс крови происходит слева направо, вызывая объемную перегрузку левых отделов и приводит к гипертрофии левого желудочка Возникает гиперволемия малого круга и гиповолемия большого круга кровообращения. В малом круге возникают функциональные ,затем органические изменения сосудистого лёгочного русла, развивается легочная гипертензия и гипертрофируется ПЖ . При резкой легочной гипертензии давление в легочной артерии становится равным давлению в аорте и начинается перекрестный сброс крови.
3. Методы обследования: рентгенологическое исследование ,ЭКГ, фонокардиография, эхокардиоскопия, ангиокардиография, аортография , зондирование сердца ,катетеризация полостей сердца.
4.Хирургическое лечение:
Из левосторонней заднебоковой торакотомии перевязывают проток двумятремя лигатурами, клиппируют или пересекают его с последующим прошиванием и перевязкой обеих культей.
Транскатетерная эмболизация открытого артериального протока при помощи специальных конструкций окклюдеров.
Торакоскопическое клиппирование ОАП под контролем видеотехники.
5. Противопоказания: декомпенсация порока, стойкая лёгочная гипертензия и
сброс крови справа налево.
КомментарииКомментарий:
Баллы 1,90/2,00 Оценка 9,50 из 10,00 (95%)
Вопрос 1 Выполнен
Баллов: 0,90 из 1,00
Не отмеченоОтметить вопрос Текст вопроса
Пациент У., 66 лет, при поступлении предъявляет жалобы на боль интенсивного, дергающего характера в обеих стопах, из-за которой пациент не спит ночью, несмотря на прием ненаркотических анальгетиков, на «перемежающуюся хромоту» обеих ног (боль в ягодичных мышцах, мышцах бедра, икроножных мышцах) на дистанции до 15 метров. Болеет в течение 6 месяцев. Объективно: Кожные покровы обеих нижних конечностей бледные, кожа голеней истончена, волосяной покров редуцирован, ногтевые пластины гипертрофированы. Трофических изменений кожных покровов не выявлено. Пульсация на магистральных артериях нижних конечностей: справа – не определяется на всех уровнях; слева – не определяется на всех уровнях. Систолический шум над магистральными артериями нижних конечностей не выслушивается. По данным аортографии: аорта проходима до бифуркации; справа – окклюзия подвздошных артерий, бедренные артерии визуализируется, удовлетворительное артериальное русло до стопы; слева: окклюзия подвздошных артерий, бедренные артерии визуализируется, удовлетворительное артериальное русло до стопы.
1.Сформулируйте диагноз для данного клинического случая.
2.Какие данные физикального обследования пациента свидетельствуют о степени ишемии, предполагаемой Вами.
3.Наиболее оптимальной лечебной тактикой в данном случае является.
4.Какие клинические симптомы свидетельствуют в пользу наличия хронического облитерирующего заболевания артерий нижних конечностей у данного пациента.
5.Какая терапия показана пациенту в последующем для снижения риска развития сердечно-сосудистых осложнений.
1Облитерирующий атеросклероз сосудов нижних конечностей, окклюзия подвздошных артерий справа и слева.
2.данные о том, что пульсация на магистральных артериях нижних конечностей справа и слева - не определяется на всех уровнях
3. Пациенту показано хирургическое лечене.При окклюзии подвздошных артерий выполняется аорто-бедренное бифуркационное протезирование или шунтирование синтетическими протезами. Синтетические протезы изготавливаются из политетрафторэтилена, фторлонлавсана и других синтетических материалов.
4.«перемежающаяся хромота» обеих ног (боль в ягодичных мышцах, мышцах бедра, икроножных мышцах) на дистанции до 15 метров, боль интенсивного и дергающего характера в обеих стопах, из-за которой пациент не спит ночью , исчезновение волосяного покрова голеней и стоп, бледность кожных покровов обеих нижних конечностей, истончение кожи голеней, гипертрофия
ногтевых пластин.
5. Коррекция гиперлипидемии необходима для снижения риска сердечнососудистых осложнений. Используются гиполипидемические препараты, блокирующие всасывание холестерина из кишечника (колестирамин), тормозящие биосинтез и перенос холестерина и триглицеридов (производные фиброевой кислоты – клофибрат, ципрофибрат) и статины (ловастатин, симвастатин). С целью коррекции нарушений свертывающей системы и сосудорасширяющего воздействия применяются ангиопротекторы, дезагреганты и реологические препараты - ацетилсалициловая кислота, никотиновая кислота, клопидогрел, пентоксифиллин, тиклопидин, дипиридамол, низкомолекулярные гепарины, не требующие постоянного лабораторного мониторинга, гепарин-сульфаты, декстран; спазмолитики. Постоянное диспансерное наблюдение.
КомментарииКомментарий:
Это называется синдром Лериша
Вопрос 2 Выполнен
Баллов: 1,00 из 1,00
Не отмеченоОтметить вопрос Текст вопроса
Пациентка П., 68 лет, при поступлении пациентка жалоб на периодический шум в ушах, головокружение при смене положения тела в пространстве, пошатывания во время ходьбы, «мелькание мушек» перед глазами. Считает себя больной 4 месяца, когда отметила вышеописанные жалобы. Обратилась к неврологу по месту жительства. Рекомендован курс консервативной терапии, в качестве дообследования назначено УЗИ магистральных артерий шеи, где выявлен критический стеноз правой внутренней сонной артерии, окклюзия левой внутренней сонной артерии. В целях дообследования и определения дальнейшей тактики
лечения пациентка направлена к ангиохирургу. Консультирована сосудистым хирургом, выполнено повторно УЗДГ + ДС магистральных артерий шеи (атеросклеротический стеноз внутренних сонных артерий (D = 90 %, S = окклюзия).
1.Сформулируйте диагноз.
2.Какое инструментальное обследование наиболее точно определит процент поражения артериального русла.
3.Наиболее оптимальная лечебная тактика в данном случае.
4.Учитывая окклюзию левой внутренней сонной артерии, какой метод временной защиты головного мозга от ишемии может использовать хирург.
5.Какая терапия показана пациентке в последующем для снижения риска развития сердечно-сосудистых осложнений.
1Облитерирующий атеросклероз, критический стеноз правой внутренней сонной артерии, окклюзия левой внутренней сонной артерии (D = 90 %, S = окклюзия)
2 Ультразвуковая допплерография (дуплексное сканирование сосудов)
3 Необходимо решить вопрос о проведении экстра-интракраниальный микроанастамоз между поверхностной височной артерией и средней
мозговой артерией, а иненно установить гемодинамическую недостаточность мозгового кровотока (низкий уровень коллатеральной компенсации). Лучшим способом диагностики низкого уровеня коллатеральной компенсации считают ПЭТ. Допустимые способы диагностики исследование перфузии мозговой ткани с помощью КТ и МРТ, цифровой субтракционной ангиографии, транскраниальной допплерографии с определением ЦПР
4 Временное внутрипросветное шунтирование, заключающееся в сохранении регионарной гемодинамики и перфузионного давления в бассейне оперируемой артерии, /краниоцеребральная гипотермия/ использование индивидуализированной искусственной артериальной гипертензии, в котором используются стандартные сердечно-сосудистые препараты для поддержания уровня мозговой перфузии и уменьшения потребности в каротидном шунтировании для предотвращения инсульта
5 наблюдение у ангиохирурга 2 раза в год, ультразвуковое обследование артерий 1 раз в год, контроль липидного спектра крови, отказ от злоупотребления (курение, алкоголь, наркотические препараты), регулярная физическая активность, соблюдение диеты с ограничением употребления поваренной соли и ненасыщенных жиров, обогащенной богатыми клетчаткой фруктами и овощами, контроль уровня глюкозы крови, АД. Рекомендуется прием статинов с целевым уровнем холестерина ЛПНП менее 2,6 ммоль\л. Если имеются множественные факторы риска (очень высокий риск инсульта) рекомендуется целевой уровень холестерина ЛПНП менее 1,8 ммоль\л. Основание для отмены статинов: повышение креатинфосфокиназ более чем в 10 раз и функциональных проб печени более чем в 5 раз
КомментарииКомментарий:
Баллы 1,70/2,00 Оценка 8,50 из 10,00 (85%)
Вопрос 1 Выполнен
Баллов: 0,90 из 1,00
Не отмеченоОтметить вопрос Текст вопроса
Пациент З., 79 лет, поступил в отделение хирургии сосудов с выраженной болью в левой стопе, голени. Давность заболевания 12 часов. Объективно: кожные покровы обеих нижних конечностей бледные. Чувствительность и активные движения пальцев обеих стоп сохранены в полном объёме. Кожные покровы правой стопы прохладнее левой на ощупь. Пальпация икроножных мышц безболезненна. Пульсация на магистральных артериях нижних конечностей: справа – определяется в проекции бедренной подколенной артерий, тыльной артерии стопы, задней большеберцовой артерии; слева – отсутствует на всех уровнях. Пациент в течение длительного времени страдает пароксизмальной формой фибрилляции предсердий, антикоагулянтую терапию не принимает.
1.Предположите наиболее вероятную причину острой ишемии левой ноги.
2.Определите степень острой артериальной недостаточности у данного пациента.
3.Какие данные физикального обследования пациента свидетельствуют о степени ишемии, предполагаемой Вами.
4.Наиболее оптимальной лечебной тактикой в данном случае является.
5. Какой специалист в дальнейшем должен наблюдать данного пациента и какую терапию необходимо назначить для снижения тромбоэмболических осложнений.
1. Пароксизмальная форай фибрилляции предсердий, отсутствие антикоагулянтной терапии.
2.1Б степень
3. так как чувствительность и активные движения пальцев обеих стоп сохранены в полном объёме. Пульсация на магистральных артериях нижних конечностей:слева – отсутствует на всех уровнях.
4.реконструктивная операция ( эмболэктомия, резекция с протезированием (синтетическим протезом или аутовеной, шунтирование., балонная ангиопластика, стентирование).
5.Кардиолог. Антиагреганты (ацетилсалициловая кислота, тиклид, клопидогрель (плавике)), липидоснижающая терапия (препараты группы статинов - липостабил, ловастатин (мевакор), липоболид), активация метаболических процессов (трентал, актовегин, солкосерил, витамины)
КомментарииКомментарий: Вопрос 2 Выполнен
Баллов: 0,80 из 1,00
Не отмеченоОтметить вопрос Текст вопроса
Пациентка Н., 16 лет, доставлена бригадой скорой медицинской помощи с жалобами на интенсивную боль в правой икроножной области в покое, на онемение правой голени и стопы. Из анамнеза известно, что 5 суток назад появились боли при ходьбе в левой нижней конечности, ее выраженный отек. Около 2 часов назад возникла интенсивная боль в правой голени, онемение голени и стопы. Объективно: кожные покровы правой нижней конечности бледные, левой – цианотичны. Чувствительность пальцев правой стопы и голени отсутствует. Объем активных движений в суставах правой ноги снижен, пассивные движения в полном объеме. Чувствительность и активные движения пальцами левой стопы сохранены в полном объёме. Кожные покровы правой стопы прохладнее левой на ощупь. Пальпация икроножных мышц безболезненна. Пульсация на магистральных артериях нижних конечностей: справа – отсутствует на всех уровнях; слева – определяется в проекции бедренной подколенной артерий, тыльной артерии стопы, задней большеберцовой артерии. Из анамнеза известно, что у пациентки врожденный порок сердца – открытое овальное окно.
1.Предположите наиболее вероятную причину острой ишемии левой ноги.
2.Определите степень острой артериальной недостаточности у данного пациента.
3.Какие данные физикального обследования пациента свидетельствуют о степени ишемии, предполагаемой Вами.
4.Наиболее оптимальной лечебной тактикой в данном случае является.
5.Назовите наиболее вероятный источник причины острой артериальной недостаточности.
1.Эмболия правой бедренной артерии.
2.2А 3. Чувствительность пальцев правой стопы и голени отсутствует. Объем
активных движений в суставах правой ноги снижен, пассивные движения в полном объеме.
4.Хирургическое лечение:экстренная эмболэктомия.
5.Возможно у пациентки венозная недостаточность. Сформировался тромб и через овальное окно в предсердии попал в большой круг кровообращения и оттуда в ногу.
КомментарииКомментарий:
Баллы 1,80/2,00 Оценка 9,00 из 10,00 (90%)
Вопрос 1 Выполнен
Баллов: 0,90 из 1,00
Не отмеченоОтметить вопрос Текст вопроса
Больной Х., 42 лет, обратился к хирургу в поликлинику с жалобами на наличие варикозно расширенных вен, болей в нижней конечности и язвы на внутренней поверхности левой голени. Наличие варикозно расширенных вен впервые отметил у себя около 8 лет назад. Тромбофлебит глубоких вен в анамнезе отрицает. При осмотре состояние больного удовлетворительное. Повышенного питания. Пульс 76 в мин., АД - 130/80 мм.рт.ст. Тоны сердца приглушены, ритмичный. В легких - дыхание ослабленное, везикулярное. Живот мягкий, безболезненный. Стул, мочеиспускание не нарушены. Локально: на правой голени и бедре – большая подкожная вена и ее ветви варикозно расширены. На 4-5 см выше внутренней лодыжки трофическая гиперпигментация кожи 4х5 см с язвой размерами 1х0.5 см в центре. Проба Троянова-Тределенбурга положительная, проба Дельбе-Пертеса дает сомнительный результат, Проба Пратта-2 – положительная.
Общий анализ крови: Эр.-3,6 Т/л, Нв - 128 Г/л, лейкоциты - 6,6 Г/л, п.-2%,с.-
72%, лимф.-21%, мон.-4%, СОЭ-10 мм/ч. 4,6 ммоль/л
Общий анализ мочи: реакция-кислая, уд. вес-1017, белок-0,033 г/л, сахар-н/о, ацетон не определяется, микроскопия – без патологии.
ритм синусовый, признаки гипертрофии левого желудочка.
1.Каков Ваш предварительный диагноз?
2.Ваша диагностическая программа?
3.Проведите дифференциальную диагностику.
4.Установите клинический диагноз (основной, осложнения, сопутствующий).
5.Какой будет Ваша лечебная тактика?
1 Варикозная болезнь вен нижних конечностей, ХВН3
2 Инструментальная диагностика: УЗАС, флебография сосудов
3 Артрозоартриты коленных и тазобедренных суставов, пяточные шпоры, плоскостопие, киста Бейкера, остеохондроз, синдром Рота, различные дерматологические синдромы (локальная склеродермия, панникулит васкулиты и т.д.). Анамнез и внешняя картина (парциальный гигантизм, родимые пятна, нетипичная локализация и распространенность, наличие
артериовеноз-ных свищей), а также ультразвуковое или рентгеноконтрастное исследование, выявляющее патологию глубоких вен (или их аплазию), или раннее заполнение контрастным веществом вен при ангиографии позволяют поставить правильный диагноз. Следует проводить в первую очередь с посттромбофлебитическим синдромом, для которого характерны указания на перенесенный тромбоз глубоких вен, стойкий отек пораженной конечности, "рассыпной" тип расширения вен, большую выраженность трофических расстройств. Важны результаты функциональных проб, позволяющие заподозрить нарушения проходимости глубоких вен. Данные флебоманометрии и флебографии дают возможность уточнить диагноз. Необходимо исключить компенсаторное варикозное расширениие поверхностных вен вследствие сдавления подвздошных вен опухолями, исходящими из органов брюшной полости и таза, тканей забрюшинного пространства. Варикозное расширение вен как заболевание иногда приходится дифференцировать от врожденной ангиодисплазии типа синдромов Клиппеля - Треноне и Паркса-Вебера-Рубашова. Отсутствие гипертрофии и удлинения пораженной конечности, гипертрихоза, пульсации расширенных вен и систолического шума над их проекцией позволяет исключить синдром ПарксаВебера-Рубашова. Можно исключить и синдром Клиппеля-Треноне на основании характерной для него триады симптомов: сосудистых пигментных пятен на коже нижней конечности, извитых и резко расширенных вен преимущественно по латеральной поверхности конечности, увеличения объема и длины конечности. Аневризматическое расширение большой подкожной вены у сафенобедренного соустья может быть принято за бедренную грыжу. Дифференцированный диагноз возможен при проведении функциональных проб - по Троянову-Тренделенбургу, Дельбе-Пертесу, а также трех- и многожгутовые пробы по Шейнису и др., а также при проведении ультразвуковой допплерографии вен нижних конечностей
4 Варикозная болезнь вен нижних конечностей, ХВН3. Осложнения: венозная пигментация, образование язв
5 Постельный режим с обязательной элевацией конечности на начальной стадии лечения. Коррекцию рациона
питания, направленную на снижение избыточной массы тела. Местное лечение согласовано с фазой раневого процесса. Компрессионный бандаж, после заживления - медицинский трикотаж III-IV компрессионных классов. Беспрерывная комбинированная фармакотерапия. Парентеральное введение лечебных средств для более быстрого получения клинического эффекта. Терапию дезагрегантами (реополиглюкин, пентоксифилин), антибиотиками широкого спектра действия, нестероидными противовоспалительными средствами (диклофенак, кетопрофен), антиоксидантами. На втором (консолидирующем) этапе эффект лечения необходимо закрепить. Больной продолжает получать дезагрегантную и антибиотикотерапию. Дополнительно назначают флебопротекторы (аскорутин, доксиум и др.). Этап длится до 2-х недель, но при необходимости можетпродолжаться до 1 месяца. На этом же этапе назначают поливалентные флеботоники, которые пациент продолжает принимать и на третьем (поддерживаемом) этапе лечения,длительность которого2-2,5 месяцев. Топические врачебные формы (антисептики, раневые покрытия, гели, мази) Физиотерапия и лечебная гимнастика
КомментарииКомментарий: Вопрос 2 Выполнен
Баллов: 0,90 из 1,00
Не отмеченоОтметить вопрос Текст вопроса
Больная M., 48 лет, cтрадает варикозной болезнью вен нижних конечностей 25 лет. 3 месяца назад на правой голени появилась трофическая язва, которая не поддается консервативному лечению. При осмотре выявлено значительное варикозное расширение подкожных вен на обеих ногах. На правой голени в нижней ее трети по медиальной поверхности трофическая язва размером 6х3 см с гноиным̆ отделяемым. Края язвы инфильтрированы подрыты. При ультразвуковом исследовании выяснилось, что глубокие вены проходимы, клапаны их состоятельные. Остиальные клапаны больших подкожных вен несостоятельные, выраженная недостаточность клапанов множественных перфорантных вен на голенях.
1.Каков Ваш предварительный диагноз?
2.Какой будет Ваша лечебная тактика?
1.Варикозная болезнь вен нижних конечностей, ХВН трофические язва правой голени.
2. Хирургическое лечение
включать следующие этапы:
Приустьевая перевязка и пересечение БПВ и/или МПВ со всеми притоками (кроссэктомия), удаление стволов БПВ и/или МПВ, удаление варикозно измененных притоков БПВ и МПВ, пересечение несостоятельных перфорантных вен.Варикозные веныдолжны быть удалены через отдельные маленькие разрезы.
Коррекция образа жизни и питания позволяет исключить или уменьшить влияние модифицируемых факторов риска (избыточный вес или ожирение, вредное производство, плоскостопие и т. д.) на дальнейшее прогрессирование заболевания. Основные рекомендации должны быть направлены на профилактику гиподинамии, снижение массы тела, устранение авитаминоза. Важен тщательный гигиенический уход за кожей на пораженной конечности, исключающий травмы, а также возможность возникновения трещин и мозолей. Медикаментозное лечение - флеботоники (детралекс, троксерутин, диосмин, гинкор-форт). Компрессионная терапия. КомментарииКомментарий:
Модульная на тройку(
Баллы 1,45/2,00 Оценка 7,25 из 10,00 (73%)
Вопрос 1 Выполнен
Баллов: 0,85 из 1,00
Не отмеченоОтметить вопрос Текст вопроса
Больной Н., 32 лет, находится на лечении в травматологическом отделении по поводу компрессионного перелома позвоночника без неврологических нарушений. Из анамнеза: трое суток назад упал с высоты 3 этажа. Жалобы
на отсутствие отхождение стула и газов в течение трёх дней, вздутие живота, умеренные боли в животе. Состояние средней степени тяжести. Рs – 72 в 1 мин. Живот умеренно вздут, ассиметрии нет, в акте дыхания участвует. При пальпации мягкий, равномерно болезненный во всех отделах. Перитонеальных знаков и мышечного напряжения нет.
1. Диагноз?
2.С какими заболеваниями необходимо проводить дифференциальный диагноз?
3.Какие исследования необходимо провести?
4.Лечебная тактика.
1.Динамическая паралитическая кишечная непроходимость
2.Острая механическая кишечная непроходимость. Копростаз. Закрытая травма органов брюшной полости.
3.Ректальный осмотр, УЗИ органов брюшной полости, обзорная рентгенография брюшной и грудной полостей, проведение пробы пассажа бария по кишечнику, диагностическая лапароскопия.
4.В случае динамической кишечной непроходимости назначается консервативная терапия, при её не эффективности — оперативное лечение.
КомментарииКомментарий: Вопрос 2 Выполнен
Баллов: 0,60 из 1,00
Не отмеченоОтметить вопрос Текст вопроса
Больная Р., 56 лет, оперируется в экстренном порядке по поводу острой кишечной непроходимости. Компенсирована, тяжёлой сопутствующей патологии в дооперационном периоде не выявлено. До операции подозревалась острая спаечная кишечная непроходимость, но во время ревизии органов брюшной полости выяснилось, что непроходимость вызвана опухолью сигмовидной кишки. Опухоль размерами 5,0х4,0х4,0 см циркулярно суживает просвет кишки, прорастает серозную оболочку, подвижна, не связана с окружающими органами. Ниже её кишка спавшаяся. Тонкая и ободочная кишка до опухоли переполнены газом и содержимым.
1.Ваш диагноз?
2.На что необходимо обратить внимание хирургу при проведении ревизии брюшной полости в данном случае?
3.Какое оперативное пособие показано?
1.Рак сигмовидной кишки. Острая обтурационная толстокишечная непроходимость.
2.При проведении ревизии брюшной полости в данном случае хирургу необходимо обратить внимание на наличие метастазов.
3.Обструктивная резекция сигмовидной кишки.
Мальчик 8 лет заболел после обеда, когда появились боли в правой по характера, тошнота, однократная рвота, повысилась температура до 37. желудок, дала-шпунои отвар ромашки, так как ребенокучете состоитпоповодуна холецистита провел спокойно. Утром отмечал слабость, тошноту, умеренные боли в п четкой локализации. Медикаментозная терапия была повторена. В школу р резко усилились боли поту,всемунарослажив жажда, повторилась 6 раз рвота, был д Ребенок побледнел, предпочитает лежать неподвижно, холодный пот.
При осмотре: пульс 142 уд/мин, температура 38.6 С, частота дыхания до 28 в белым налетом. Животневздут, в акте дыхания не участвует. При пальпации н всем протяжении. Симптом-БлюмбергаЩеткина положительный на всем протяжении. П ослаблена. При ректальном исследовании отмечается нависание и болезнки прямой кишки. Лейкоциты-17х крови910/л.
1.Ваш предварительный диагноз.
2.Какие клинические признаки подтверждают Ваш диагноз?
3.Какая лечебная тактика?
4.Какая фаза перитонита в данном случае?
5.Какие реабилитационные мероприятия?
1.Разлитой перитонит
2.-Резкаяболь в правой половине живота, к вечеру резко усилилась по всему
-тошнота, жажда, рвота 6 раз, жидкий стул дважды был -язык обложен белым налетом -холодныйпот
-болезненность и мышечное напряжение на всем протяжении -пульс 142уд/мин, ЧДиндо 28 в м -температура 38.6 -лейкоциты 17*10^9
-Симптом Щеткина-Блюмберга положительный на всем протяжении. -перистальтика ослаблена
-ректальном исследовании отмечается нависание и болезненность передней
3. Лапаротомия, санация брюшнойи,антибиотикотерапияполост после операции, профил осложнений
4.Токсическая фаза-72 часа)(24 5. Диетотерапия, постельный режим, исключение физической нагрузки
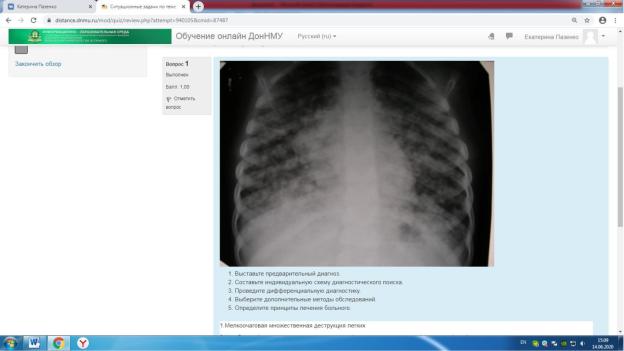
1.Выставьте предварительный диагноз.
2.Составьте индивидуальную схему диагностического поиска.
3.Проведите дифференциальную диагностику.
4.Выберите дополнительные методы обследований.
5.Определите принципы лечения больного.
1.Мелкоочаговая множественная деструкция легких
2.На обзорной рентгенограмме органовпросветлениягрудной клетки(ячеистость)не на фо неинтенсивного затенения;
3.Бронхогенный рак лёгкого в фазе распада, туберкулёз, инфицированная узел с центральным некрозом, гранулематоз Вегенёра.
4.Рентгенография ОГК, КТ, бактериоскопия и бактериолмокротыгическоепозволяютисследов выявить возбудителя,бактериологического исследования мокроты и определе антибиотикам, общий анализ крови
5.Постуральный дренаж,антибактериальная терапия, цефалоспорины 2 и 3 п дезинтоксикационная терапия.

Удевочки 3 месяцев выявлены следующие опухолевидные образования.
1.Ваш предварительный диагноз?
2.Какова клиника заболевания?
3.Классификация.
4.С какими заболеваниями необходимо провести дифференциальную диагностику?
5.Ваша лечебная тактика?
1.Гемангиома
2.Бугристое новообразование красного цвета, возвышающееся над поверхностью окружающей здоровой кожи
3.простая, кавернозная, смешанные, ветвистые
4.Гемангиомы необходимо дифференцировать с поверхностными и глубокими сосудистыми мальформациями ,заднее - и переднемедиальными сосудистыми невусами Унны, ангиосаркомами, лимфгемангиомами, лимфангиомами, множественным гемангиоматозом. Каждое из вышеперечисленных заболеваний имеет свою характерную клиническую картину.
5.Лечение гемангиом в целом В лечении гемангиом используются различные методы лечения или их комбинации:
•хирургический (наиболее радикальный и в большинстве случаев безрецидивный метод лечения этой патологии);
•электрокоагуляция (чаще используется только при небольших про-стых гемангиомах);
•склерозирующая терапия – это введение в ткань опухоли веществ, вызывающих склероз и запустевание сосудов опухоли. Чаще всего это спиртовой раствор 30-50% концентрации или суспензии гормональных препаратов;
•криотерапия – неплохая альтернатива электрокоагуляции;
•гормональная терапия – введение преднизолона замедляет рост опухоли;
•комбинированное лечение – это применение нескольких методов при лечении одного пациента.
Лечение в данной задачи : пропранололом

У девочки 4 лет выявлено оепухолевиднобразование, находящееся на передней поверх
1.Ваш предварительный диагноз?
2.Каковы характерные симптомы заболевания?
3.Классификация.
4.С какими заболеваниями необходимо провести дифф диагностику?
5.Ваша лечебная тактика?
1.Лимфангиома 2. риП каждой форме свои симптомы:
Простая лимфангиома представляет собой утолщениекабугристоекожи, слегнерезко очерченн правило, с небольшойнойподкожчастью. Иногда на коже наблюдают разрастанияэле ангиомы в виде небольшиховерхнузелкостьв.Плимфангиомы может быть несколько вла (лимфорея).
Кавернозную лимфангиому диагностируют по сти,наличиюнерезкимприпухлоочертаниям, мягк консистенции. Часто ощущается флюктуация. Кожа может быть спаянаненас обра илимало изменена. При надавливании опухоль может сжиматься, затем медле Смещаемость опухоли тельнанезначи. Рост достаточно медленный. Наиболеезацияхаракте кавернозных лимфангиом—шея, околоушная область, щёки,Весьмаязык,характерныгубы. частые воспалительные процессы, развивающиеся в лимфангиоме. Иногда в -результа ангиома останавливает свой рост и даже исчезает.
Кистозная лимфангиома представляет собой эластичноение,покрытоеобразоварастянутой коже которая, как правило,нане.Отмечаизменется отчётливая флюктуация. Иногда через просвечивает синеватое образование. При пальпации можно уловить неровно часто эти лимфангиомы встречаются на шееь(причёмопухолиоднаможетчастнаходиться в средостении в виде «песочных часов»). При этполнятьмцелесообразнорентгенографиювы грудн клетки с целью выявления узла опухоли такой локализации. Кистозныео лимф медленно, но при своём ростедавливатьмогутсосуды, нервы, а при расположении вбл пищевода— эти органы, чтобуеттрепорой экстренных оперативных вмешательств.
3. • Простыеслегка возвышается над поверхностью кожи. Границы не четкие. П безболезненна.
•Пещеристыевернозные)(ка . Поражение кожи, мышц, межмышечных пространств. М выстланных эндотелием. Между ними соединительные тяжи с мышечными волок клетками.
•Кистозныенаиболее часто встречающаяся форма. Эти опухоливблизичаще локализуюкрупных

сосудистых пучков, поэтому типичными наружными локализациями для них яв поверхность шеи, подмышечная область, внутренняя поверхность-внутренняяплеча, пер поверхность бедра и т.д. Для внутренних локализацийжениебрыжейкихарактернокишечникапора и средостения.
• Системныепроявляется поражением одной или двух конечностей на всем прот всех тканей, вплоть до надкостницы. Кожа изменена.
4.Дифференциальную диагностику лимфангиомы проводяткистамибрахиогеннымишеи, кистами и остатков щитовидноподъязычного прот ка, дермоидами, липратомами, телимфаденитами шеи
5.Хирургическое лечение заключается в иссечении лимфангиомы в пределах
У ребенка 9 месяцев приступообразныеболив животе-кратнаяи 2 рвота. В правой подвздошно пальпируется округлое образование. При ректальном исследовании выявлен Давность заболевания 8 часов. Выполнено следующее рентгенологическое ис
1.Ваш предварительный диагноз?
2.Назовите рентгенологический метод исследования.
3.С какими заболеваниями необходимо провести дифференциальную диагнос
4.Какие рентгенологические признаки подтверждают диагноз?
5.Какова лечебная тактика?
1.Инвагинация кишечника
2.Пневмоирригоскопия
3.Дизентерией, диспепсией, аппендицитом
4.Гомогенная тень инвагината овальнойСлепая кишкаформы,остается незаполненной возд Локализуется тень инвагината чаще в поперечной ободочной или восходящей
5.Консервативное е,вначалпри неудачной попытке или частичном расправлении инв необходимо ребенка немедленно перевести в операционную и приступить к х вмешательству
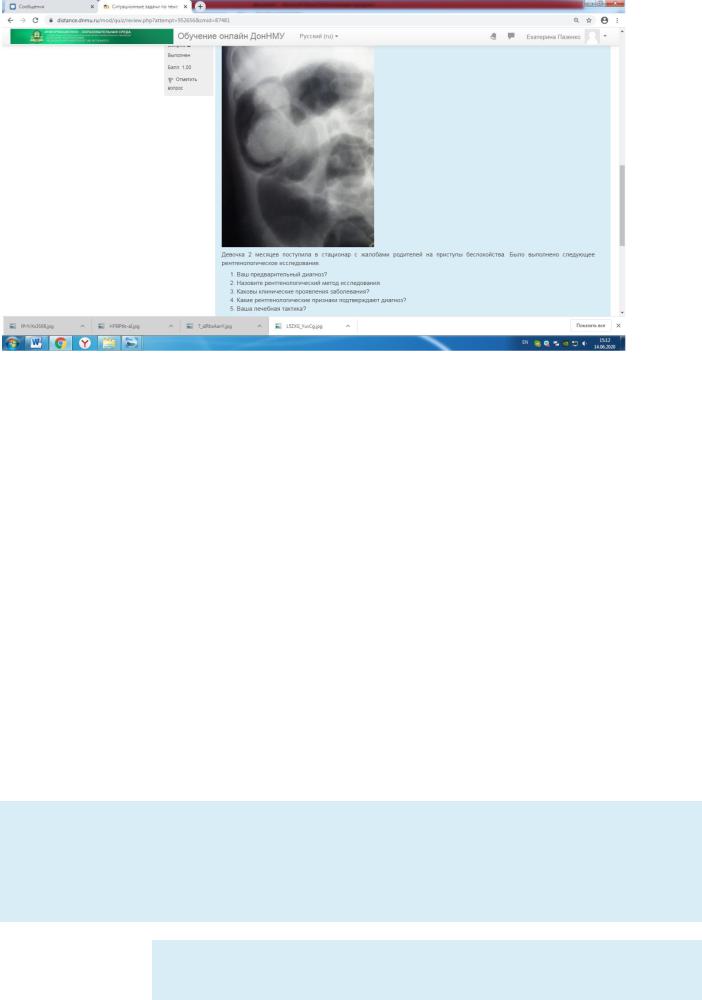
Девочка 2 месяцев поступила в стационар с жалобами родителей на при выполнено следующее рентгенологическое исследование.
1.Ваш предварительный диагноз?
2.Назовите рентгенологический метод исследования.
3.Каковы клинические проявления заболевания?
4.Какие рентгенологические признаки подтверждают диагноз?
5.Ваша лечебная тактика?
1.Инвагинация кишечника
2.Пневмоирригоскопия
3 У грудного ребенка заболевание начинается нерезким кратковременным бе состояние остается без изменений, приступы болей сравнительно редкие, м рвота.
4.Характеризуетсяуглойокртенью с расширенным основанием.
5.Консервативное вначале, при неудачной попытке или частичном расправл необходимо ребенка немедленно перевести в операционную и приступить к х вмешательству
Тема |
1 |
Ребенок от 1 беременнти,одился на 32 неделе беременности100гс .массойПеренестелагипок2
в интранатальном периоде. Пуповинный остаток отпал на 4е сутки, отмеча пупочной ранки-го. дняС5 отмечается рвота с примесью желчи,ержкавздутиестулаживота,газо
При осмотре: состояние тяжелое, адинамичен, крик слабый, кожа бледная, т Живот вздут, симметричный, умеренный венозный рисунок, пупочная ранка с брюшная стенка эластичная, вызываетпальпациябеспокойство ребенка. Печеночная определяется. Перистальтика угнетена. Газы не отходят. Стул после клизм
1.Ваш предварительный диагноз.
2.Каковы причины перитонита у новорожденных?
3.Какова причина в конкретном случае?

4.Какойдополнительный метод исследования необходим для диагноза?
5.В данном случае необходимо радикальное или паллиатив лечение?
6.В каких реабилитационных мероприятиях нуждается ребе позднем послеоперационных периодах ?
1.перитонит новорожденных
2.перитонит у новорожденныхзаболевание полиэтиологическое, причиной его может перфорация стенки желудо-кишечного тракта при его пороках развития, некротич а также воспалительные заболеваниябрюшнойорганополости (например, острый аппенди Бактериальное инфицирование брюшины при этом, как правило, происходит к сепсисе возможен также гематогенный или лимфогенный путь попадания инфе что приводит кновевознию в ней метастатических, обычно отграниченных гнойн
3.омфалит, недоношенность
4.обзорная рентгенограмма органов брюшной полости в вертикальном положе
5.паллиативноеоп ративное лечение
6.мероприятия, направленные на устранкишечниканиемедикаментознаяпарез стимуляция, физиотерапевтические процедуры. Антибиотикотерапия, как профилактика пр инфекции.
1.Выставьте предварительный диагноз.
2.Составьте индивидуальную схему диагностического поиска.
3.Проведите дифференциальную диагностику.
4.Выберите дополнительные методы обследований.
5.Определите принципы лечения больного.

1 Абсцесс легкого
2)Рентген ОГК в двух проекциях
3)Дифф диагноз с кистой легкого
4)ОАК, ОАМ,КТналегких, определим точное расположение абсцесса
5)Дренирование абсцесса. Антибактериальная терапия
Ребенок 6 лет поступил с жалобами на приступообразные боли в животе, р Болеет в течение 10 часов. Из анамнеза известно, что 1 год назад оп флегмонозного аппендицита.
При осмотре: состояние средней тяжести, вял, бледен. Со стороны органов гру Пульс 128 уд/мин. Язык сухой, покрыт белым налетом. Живот умеренно вз выбухания правой половины,в участвуетактедыхания. Положительные симптомы Валя Мышечная защита отсутствует, печеночная тупость сохранена, умеренная подвздошной области возле послеоперационного рубца-Блюмберга.СимптомотрицательныЩеткина Аускультативноотмечается периодически усиление перистальтики. Ректально пустая. Газы не отходят.
1.Ваш предварительный диагноз.
2.Какие клинические признаки подтверждают Ваш диагноз?
3.Какие дополнительные исследования необходимо произвестиияд агноза?дляподтвер
4.Какие признаки данного заболевания имеются на обзорной рентгенограм
5.Дать объяснение симптомам Валя и Склярова.
6.В каких реабилитационных мероприятиях нуждается ребенок в последующ
1)острая кишечная непроходимость
2)Асимметрживота,ятсутствиео газов выбуханиекала , правой половины живота, положи симптомы непроходимости (Валя и Склярова)
3)Рентген ОБП с контрастированием
4)застой контраста, Возможны чаши Клойбера
5)Симптом Валя –асимметрия живота, может пальпаторноляться опредеухолевидное образов (раздутая петля) и тимпанит при перкусии над ним
Симптом Склярова–«шум плеска», который выслушивается у больных с кишечной при легких толчкообразных движениях передней брюшной стенки.
6) Оперативное е,леченипо поводу спаечной болезни
У девочки 3 месяцев выявлено следующее опухолевидное образование.
