
- •1. Немедленный тип
- •2. Промежуточный тип при участии раас
- •3. Долговременный механизм
- •3. Острый коронарный синдром: патогенез, диагностика, врачебная тактика в зависимости от формы острого коронарного синдрома
- •Классификация митрального стеноза по степени тяжести.
- •10. Инфекционный эндокардит. Определение. Предрасполагающие факторы. Этиология. Патогенез. Клиническая картина. Критерии диагностики. Принципы лечения.
- •1.Повреждение эндокарда. В каких ситуациях оно происходит?
- •2. Бактериемия.
- •3. Некардиальные симптомы
- •1. Положительные результаты посева крови:
- •2. Эхокардиографические признаки поражения эндокарда:
- •14. Суправентрикулярная экстрасистолия: Определение. Механизмы возникновения, диагностика, лечение.
- •15. Желудочковая экстрасистолия: Определение, механизмы возникновения, диагностика, классификация, лечение.
- •17. Гипертрофическая кардиомиопатия. Определение. Нарушение внутрисердечной гемодинамики. Клиническая картина. Диагностика. Лечение.
- •2) Специфичные для хсн (по клин рекам):
- •3) Неспецифические:
- •4) Объективно:
- •Характерные жалобы
- •I. Модификация образа жизни больного;
- •II. Контроль этиологических причин развития хсн и профилактика декомпенсации
- •III. Собственно лечение сердечной недостаточности.
- •19. Неотложные состояния в кардиологии: отек легких, сердечная астма. Этиология, патогенез, клиническая картина, лечение
- •20. Гипертонический криз: классификация, клиническая картина, лечение
- •1) Наличие осложнений:
- •2) В зависимости от поражения органов-мишеней (aha/acc)
- •3) Тип гемодинамики (а. П. Голиков)
- •4) Клинические проявления (а.Л. Мясников)
- •5) Клинические проявления (м. С. Кушаковский)
- •6) Патогенез (н. А. Ратнер)
- •7) Клинические проявления (с. Г. Моисеев)
- •8) Клинические проявления (е. В. Эрина)
- •21. Бронхиальная астма. Определение. Этиология. Патогенез. Классификация. Клиническая картина. Основные методы диагностики. Лечение. Осложнения (астматический статус). Лечение астматического статуса.
- •3. Классификация бронхиальной астмы по контролю заболевания
- •23. Пневмония. Определение. Этиология. Классификация. Патогенез пневмонии. Клиническая картина. Лабораторная и инструментальная диагностика пневмонии. Лечение. Принципы антибактериальной терапии.
- •24. Легочная гипертензия. Тромбоэмболия легочной артерии. Патогенез гемодинамических расстройств. Клинические проявления. Диагностика. Лечение.
- •1. По этиологии и патогенезу:
- •4 Стадии печеночной энцефалопатии:
- •29. Неалкогольная жировая болезнь печени. Определение. Этиология. Патогенез. Клиническая картина. Диагностика. Лечение
- •31. Хронический гломерулонефрит. Определение. Этиология, патогенез. Классификация. Основные клинические проявления. Методы обследования. Принципы терапии, прогноз.
- •32. Хронический пиелонефрит. Определение. Актуальность темы. Этиология. Патогенез. Клиническая картина. Методы диагностики. Лечение. Прогноз, профилактика.
- •33. Интерстициальный нефрит. Определение. Этиология. Патогенез. Клиническая картина. Диагностика. Лечение.
- •34. Острое повреждение почек. Определение. Понятие преренальной, ренальной, постренальной острой почечной недостаточности. Клиническая картина. Диагностика. Лечение.
- •35. Анемии. Определение. Классификация анемий
- •36. Железодефицитная анемия. Понятие. Распространенность. Роль железа в организме. Этиология и патогенез. Клиническая картина. Диагностика железодефицитной анемии. Лечение. Прогноз и профилактика.
- •Этиология.
- •Механизмы нарушения кроветворения.
- •Классификация.
- •Основные клинические синдромы.
- •Критерии диагностики острых лейкозов.
- •Принципы терапии.
- •Критерии ремиссии.
- •Прогноз.
- •41. Хронический миелолейкоз: определение, этиология, патогенез. Механизмы нарушения кроветворения. Клиническая картина. Лабораторная и инструментальная диагностика. Лечение. Прогноз и профилактика.
- •42. Геморрагические диатезы. Механизмы первичного и вторичного гемостаза. Классификация. Типы кровоточивости и их клинико-лабораторные критерии.
- •43. Понятие о коагулопатии. Гемофилия. Этиология. Патогенез. Клиническая картина. Прогноз. Лечение.
- •44. Тромбоцитопении. Болезнь Верльгофа. Определение. Этиология. Патогенез. Клиническая картина. Диагностика. Лечение.
- •45. Тромбофилии. Классификация (первичные и вторичные тромбофилии). Понятие о первичных тромбофилиях.
- •46. Антифосфолипидный синдром. Определение. Этиология. Патогенез. Клиническая картина. Диагностика. Лечение.
- •47. Подагра. Определение. Этиология. Патогенез. Клиническая картина. Диагностика. Лечение.
- •48. Остеоартрит. Этиология. Патогенез. Клиническая картина. Диагностика. Лечение.
Классификация митрального стеноза по степени тяжести.
В зависимости от площади митрального отверстия выделяют три степени МС:
• легкий МС — площадь отверстия от 2 до 4 см2;
• умеренный МС — площадь отверстия от 1 до 2 см2;
• тяжелый (критический) — площадь отверстия менее 1 см2.
Показания и методы хирургического лечения
Показания к оперативному лечению:
• тромбэмболии сосудов большого круга кровообращения в анамнезе;
• тяжелый МС;
• умеренный МС (площадь МО 1–2 см²) в сочетании с выраженными клини-
ческим проявлениями.
В настоящее время используются следующие методы хирургической коррекции:
• баллонная вальвулопластика — при изолированном или преобладающем
МС без выраженных подклапанных изменений или у тяжелых, соматически
неоперабельных больных. Противопоказанием к баллонной вальвулопла-
стике является недавний (до 6 мес) эпизод тромбоэмболии;
• комиссуротомия — открытая или закрытая;
• протезирование МК.
Запомните!
При имплантации искусственных клапанов пациенты пожизненно принимают непрямые
антикоагулянты (варфарин). Необходимо проводить профилактику инфекционного эн-
докардита.
Терапевтической лечение
Фармакологическое лечение больных с МС направлено на уменьшение выра-
женности ЛГ. С этой целью показано применение средств, ограничивающих при-
ток крови в ЛА: диуретиков (фуросемид, торасемид), нитратов (изосорбида 5-ди-
нитрат, изосорбида 5-мононитрат).
При наличии синусовой тахикардии показано применение β-адреноблокаторов
(метопролол, бисопролол, карведилол). При возникновении тахисистолической
формы ФП показано применение сердечных гликозидов, β-адреноблокаторов с
целью урежения ЧСС.
Запомните!
Применение сердечных гликозидов у больных с МС при синусовом ритме противопо-
казано, так как повышение ударного объема ПЖ увеличивает приток и, соответственно,
застой крови в малом круге.
С целью профилактики тромбоэмболических осложнений у больных с ФП по-
казано назначение непрямых пероральных антикоагулянтов (варфарина) под кон-
тролем МНО (целевые значения 2,0–3,0).
Выраженная правожелудочковая недостаточность требует продолжения терапии
петлевыми диуретиками, назначения антагонистов альдостерона (спиронолактон).
Целесообразно применение ингибиторов АПФ (эналаприл, периндоприл, лизино-
прил) или антагонистов рецепторов к ангиотензину II (лозартан, валсартан, эпро-
сартан), которые снижают активность ренин-ангиотензин-альдостероновой систе-
мы (РААС) и положительно влияют на процессы ремоделирования сердца и сосудов.
Возникновение тромбоэмболических осложнений требует применения прямых
антикоагулянтов (гепарина, НМГ) с последующим переходом на пероральную те-
рапию варфарином.
7. Митральная недостаточность Определение. Этиология. Патогенез гемодинамических изменений. Клиническая картина. Инструментальная диагностика. Классификация митральной регургитации по степени тяжести. Показания к хирургическому лечению. Возможности терапевтической коррекции.
Митральная недостаточность — неполное смыкание створок МК, приводящее к патологическому забросу крови (регургитации) в ЛП из ЛЖ во время его систолы.
Этиология
Различают две формы МН: органическую и функциональную. Органическая недостаточность характеризуется сморщиванием и укорочением створок клапана, отложением в них кальция и поражением подклапанных структур. Наиболее частыми причинами такой МН являются:
• острая ревматическая лихорадка;
• инфекционный эндокардит;
• дегенеративные изменения митрального клапана (фиброз и кальциноз);
• системные заболевания соединительной ткани;
• пролапс МК;
• дисфункция папиллярных мышц, вызванная ИБС, инфарктом миокарда, постинфарктным кардиосклерозом, миокардитом;
• разрыв хорд или папиллярных мышц.
Функциональная МН обусловлена нарушением функции клапана при неизмененных клапанных структурах. Причинами функциональной МН являются заболевания, сопровождающиеся гемодинамической перегрузкой ЛЖ и расширением клапанного кольца:
• артериальная гипертензия;
• «митрализация» при аортальных пороках;
• постинфарктный кардиосклероз.
Патогенез гемодинамических изменений.
Основными гемодинамическими изменениями при МН являются:
• митральная регургитация;
Неполное смыкание створок МК во время систолы ЛЖ приводит к появлению обратного тока крови из ЛЖ в ЛП — регургитации.
• гипертрофия и дилатация ЛП и ЛЖ;
Возвратившаяся в ЛП кровь смешивается с поступившей из легочных вен. ЛП и легочные вены переполняются кровью и давление в них к концу систолы повышается. В диастолу в ЛЖ поступает избыточный объем крови. ЛЖ и ЛП испытывают перегрузку объемом, что ведет к развитию их эксцентрической гипертрофии, то есть сочетанию гипертрофии миокарда и дилатации полости.
• снижение эффективного сердечного выброса;
В тяжелых случаях объем крови, выбрасываемой в аорту, может достигать всего 50% от общей величины ударного объема ЛЖ. Остальное количество крови циркулирует между ЛП и ЛЖ, что ведет к снижению эффективного сердечного выброса.
• легочная гипертензия;
При большой величине митральной регургитации повышается давление в ЛП и венах малого круга кровообращения. Развивается пассивная ЛГ, которая при митральной недостаточности менее выражена, чем при митральном стенозе.
• левожелудочковая сердечная недостаточность.
При длительном течении заболевания и выраженной гипертрофии и дилатации левых камер сердца постепенно снижается сократительная способность ЛЖ и формируется левожелудочковая недостаточность
Клиническая картина
Первые жалобы больных — это слабость, сердцебиение, быстрая утомляемость. Затем появляются жалобы, обусловленные ЛГ: одышка, ортопноэ, кашель, сердечная астма, реже кровохарканье. При длительном течении заболевания появляются жалобы, связанные с вовлечением ПЖ: отеки на ногах, тяжесть в правом подреберье вследствие гепатомегалии, асцит.
Инструментальная диагностика
При электрокардиографическом исследовании выявляются гипертрофия ЛП и ЛЖ. Признаки гипертрофии ЛЖ:
• увеличение амплитуды зубца R в левых грудных отведениях (V5, V6) и глубины зубца S в правых грудных (V1, V2) или RV5,6 + SV1,2 ≥ 38 мм (признак Соколова–Лайона);
• признаки поворота сердца вокруг продольной оси против часовой стрелки — смещение переходной зоны вправо в V2; углубление зубца Q V5,6; исчезновение или резкое уменьшение глубины зубца S в левых грудных отведениях V5,6;
• смещение электрической оси сердца влево;
• смещение сегмента ST в отведениях V5,6, I, аVL ниже изоэлектрической линии и формирование отрицательного или двухфазного (–/+) зубца Т в отведениях I, аVL, V5,6.
Рентгенография легких: увеличение левых камер, сглаживание талии за счет ЛП и выбухания ствола ЛА, увеличение правых отделов; при контрастировании пищевода в косых проекциях видно его отклонение по дуге большого радиуса, признаки ЛГ, линии Керли (яркие горизонтальные линии в средних и нижних отделах легких вызваны отеком междолевых щелей и переполнением лимфатических сосудов).
Эхокардиография. Достоверными признаками митральной недостаточности является определение при допплерэхокардиографическом исследовании потока крови из ЛЖ в ЛП во время систолыжелудочка (ток регургитации)
Также при ЭхоКГ выявляют увеличение размеров ЛП, гипертрофию и дилатацию ЛЖ, устанавливают причину регургитации (кальциноз, вегетация и др.).
Классификация митральной регургитации по степени тяжести
Различают четыре степени МН.
• легкая МН (I степень) — объем регургитации (ОР) <20% от ударного объема
(УО);
• умеренная МН (II степень) — ОР= 20–40% от УО;
• средней тяжести МН (III степень) — ОР = 40–60% от УО;
• тяжелая МН (IV степень) — ОР >60% от УО.
Оценить тяжесть МН позволяет также цветное допплерографическое исследование. Струя крови во время систолы, возвращающаяся в ЛП, при цветном сканировании окрашена в синий цвет. Определив площадь струи регургитации, можно оценить тяжесть МН:
I степень — менее 4 см2;
II степень — 4–8 см2;
III степень — более 8 см2;
IV степень — ток регургитации определяется в устье легочных вен.
Показания к хирургическому лечению.
• тяжелая митральная недостаточность (III–IV степени) с объемом регургитации больше 40–60%, даже при наличии умеренно выраженных клинических проявлений заболевания;
• умеренная и тяжелая митральная недостаточность II–IV степени при наличии признаков систолической дисфункции ЛЖ (одышка в покое, снижение работоспособности, ФВ меньше 60%, индекс КДО больше 100–120 мл/м2).
Виды оперативного вмешательства:
• протезирование МК;
• пластика митрального кольца.
Возможности терапевтической коррекции.
Фармакологическое лечение направлено на компенсацию сердечной недостаточности. С этой целью используются ингибиторы АПФ (эналаприл, периндоприл, лизиноприл), антагонисты рецепторов к ангиотензину II (лозартан, валсартан, эпросартан), диуретики (фуросемид, торасемид), антагонисты альдостерона (спиронолактон), изосорбида 5-мононитраты. При возникновении фибрилляции предсердий терапия направлена на достижение нормосистолии. С этой целью используются β-адреноблокаторы (метопролол, бисопролол, небиволол), сердечныегликозиды (дигоксин).
8. Аортальный стеноз. Определение. Этиология. Патогенез гемодинамических изменений. Классификация по степени тяжести. Клиническая картина, данные объективного осмотра. Инструментальная диагностика. Показания и методы хирургического лечения. Возможности терапевтической коррекции.
Аортальный стеноз - сужение выносящего тракта левого желудочка (ЛЖ) в области аортального клапана, приводящее к затруднению оттока крови из ЛЖ в аорту.
Этиология
1. Склеродегенеративный (кальцинированный) АС в настоящее время является самой распространенной причиной АС у взрослых. Генез изменений аортального клапана при данной патологии до конца не ясен. Из предложенных теорий наибольшего внимания заслуживают две. Одни исследователи считают, что длительное механическое микроповреждение клапана ведет к появлению надрывов эндотелия клапанов и вторичной его кальцификации. Другие авторы придают большое значение существующему хроническому воспалению на аортальном клапане, исходом которого будет склероз клапана и его кальцификация.
2. Врожденный АС характеризуется как сужением самого клапанного аортального кольца, так и сращением между собой створок аортального клапана, который может быть трехстворчатым, двух- и даже одностворчатым.
3. Ревматический АС развивается вследствие воспалительного «склеивания» и сращения комиссур с последующей васкуляризацией створок клапанного кольца, что приводит к втяжению и уплотнению свободных краев створки. В дальнейшем происходит кальцификация створок, и клапанное отверстие, уменьшаясь, приобретает округлую или треугольную форму. Ревматическому поражению клапана свойственно сочетанное нарушение функции (формирование стеноза и недостаточности).
Патогенез гемодинамических нарушений
При АС (для преодоления механического препятствия кровотоку) в полости ЛЖ создается высокое давление, в то время как в аорте его значение остается нормальным. Эту разницу в давлении между ЛЖ и аортой называют «трансаортальным градиентом давления». На протяжении длительного времени ЛЖ адаптируется к повышенной постнагрузке за счет развития концентрической гипертрофии миокарда (увеличение толщины миокарда без дилатации полости). Со временем это приводит к формированию диастолической дисфукции (ДД) за счет увеличения жесткости ЛЖ, нарушения расслабления и повышения КДД (т.е. желудочек не растягивается, поэтому крови туда поступает меньше). Важную роль в наполнении ЛЖ играют усиленные сокращения ЛП, а потеря предсердного компонента (например, при ФП) зачастую приводит к серьезному ухудшению течения заболевания. Из-за того, что не вся кровь переходит в ЛЖ повышается давления в ЛП и легочных венах, что манифестирует признаками застоя в малом круге кровообращения. Важную роль в развитии гемодинамических нарушений при этом пороке играет неспособность ЛЖ увеличивать ударный объем во время физических нагрузок («фиксированный ударный объем»).
Нарушение коронарной перфузии, характерное для АС, обусловлено следующими основными механизмами: уменьшением объема крови, поступающей в коронарные артерии (фиксированный ударный объем), затруднением их наполнения вследствие диастолической дисфункции и повышения потребности гипертрофированного миокарда в кислороде.
Появление систолической дисфункции ЛЖ характерно для конечной стадии АС. При снижении УО увеличивается КСО ЛЖ, что ведет к развитию миогенной дилатации с растяжением кольца митрального клапана и появлением митральной регургитации. Происходит так называемая «митрализации аортального порока». Систолическая дисфункция в сочетании с митральной недостаточностью усугубляет застой в малом круге кровообращения и проявляется тяжелой систолодиастолической левожелудочковой СН.

Классификация по степени тяжести
Клиническая картина
1. Быстрая утомляемость, слабость при физической нагрузке, которая обусловлена недостаточной перфузией скелетных мышц, а также явлениями вазоконстрикции.
2. Головокружения, потери сознания (синкопе), как правило, возникают при физической нагрузке, резком изменении положения тела и обусловлены снижением перфузии головного мозга вследствие фиксированного ударного объема. Появление обмороков также объясняют разбалансировкой барорецепторного механизма при выраженном АС и особенностями вазодепрессорной реакции на критическое увеличение систолического давления в ЛЖ при физической нагрузке. Наиболее распространенным механизмом патогенеза нагрузочных обмороков является активация барорецепторов ЛЖ с сопутствующей артериальной гипотензией и последующей брадикардией. Этот феномен называют рефлексом Бецольда–Яриша. Т.е. смотрите, при физ.работе, нагрузка на сердце увеличивается, давление в ЛЖ растет, активируются барорецепторы, которые активируют вагус, а он снижает ЧСС и АД (т.к. расширяются артериолы БКК), и происходит обморок. Для обмороков, возникающих вне физической нагрузки, наиболее вероятной причиной являются желудочковые аритмии или транзиторные нарушения проводимости.
3. Стенокардия напряжения наблюдается приблизительно у 2/3 пациентов с критическим АС. Клинически сходна со стенокардией напряжения при ишемической болезни сердца: характеризуется давящими, сжимающими болями за грудиной, возникающими при физических нагрузках, купирующимиcя в покое и/или приемом нитратов, иррадиирующими в левую руку. Патогенетически развитие стенокардии обусловлено:
· выраженной гипертрофией миокарда ЛЖ, что увеличивает потребность миокарда в кислороде;
· преобладанием мышечной массы над количеством капилляров (так называемая относительная коронарная недостаточность);
· сдавлением субэндокардиальных сосудов гипертрофированным миокардом ЛЖ, что ухудшает перфузию миокарда.
4. Нарушения ритма. При АС нередко возникают нарушения ритма и проводимости, которые также могут приводить к синкопальным состояниям. Это эпизоды желудочковых нарушений ритма (желудочковые тахикардии, фибрилляции желудочков); пароксизмы фибрилляции предсердий (при этом уменьшается предсердный компонент диастолического заполнения ЛЖ, что приводит к резкому снижению сердечного выброса), а также транзиторных AВ-блокад II и III степени. Считается, что тяжесть аритмии тесно коррелирует с систолической дисфункцией миокарда и не зависит от этиологии клапанного стеноза и величины градиента.
5. Сердечная недостаточность. На начальных этапах заболевания характерно появление одышки при физической нагрузке, что свидетельствует о диастолической дисфункции ЛЖ. В дальнейшем возникают приступы сердечной астмы или альвеолярного отека, что говорит о присоединении к диастолической дисфункции ЛЖ систолической и вовлечении в патологический процесс митрального клапана.
Данные объективного осмотра
При общем осмотре выявляется бледность кожных покровов, которая обусловлена фиксированным ударным объемом и возникающей на этом фоне склонностью периферических сосудов к вазоконстрикции.
Пальпация области сердца характеризуется:
· усиленным, смещенным влево верхушечным толчком, что указывает на гипертрофию ЛЖ
· на основании сердца может определяться систолическое дрожание, усиливающееся при наклоне пациента вперед при полном выдохе
· при развитии левожелудочковой недостаточности верхушечный толчок становится протяженным и смещается вниз и латерально
Артериальный пульс. При тяжелом аортальном стенозе отмечается медленный подъем, поздний пик и низкая амплитуда пульсовой волны: медленный и малый пульс. Систолическое АД снижено за счет фиксированного ударного объема. Следует отметить, что у пациентов с легким АС с сопутствующей аортальной регургитацией, а также пожилых пациентов с неэластичными артериями систолическое и пульсовое давление может быть нормальным или даже повышенным.
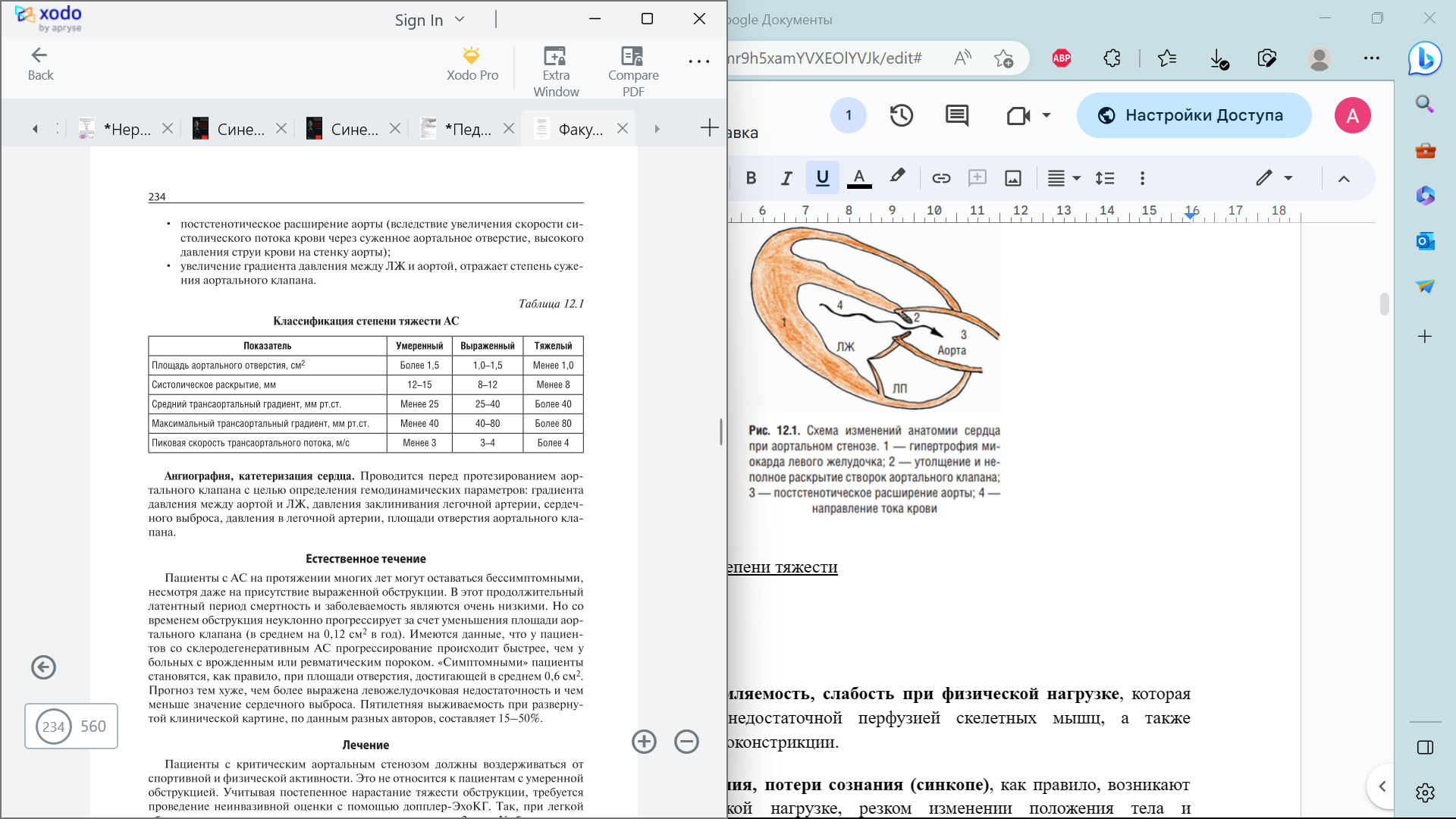
Перкуссия. При развитии дилатации ЛЖ левая граница относительной сердечной тупости смещается кнаружи от среднеключичной линии в пятое межреберье. Также может определяться расширение границы сосудистого пучка во второе межреберье (за счет формирования постстенотического расширения аорты).
Аускультация. При сохранной фракции выброса ЛЖ и неизмененном конечно-диастолическом давлении (КДД) I тон остается нормальным. Выраженное обызвествление и уменьшение подвижности створок аортального клапана могут вызвать ослабление аортального компонента II тона. Но следует отметить, что также возможно усиление аортального компонента II тона или щелчок — если подвижность створок сохранена. Вслед за I тоном выслушивается интенсивный веретенообразный мезосистолический шум, который прекращается перед II тоном и лучше всего слышен у левого края грудины. Шум проводится на сонные артерии. По мере прогрессирования АС шум становится все более интенсивным, а пик его — все более поздним. При выраженном обызвествлении аортального клапана высокочастотные компоненты шума могут проводиться в подмышечную область, имитируя шум митральной регургитации (симптом Галлавердена). Может выслушиваться IV патологический тон, возникающий за счет увеличения силы сокращения левого предсердия. И тогда выслушивается мелодия трехчленного ритма, состоящая из IV, I и II тонов (пресистолический галоп).
Инструментальная диагностика
ЭКГ. Основным ЭКГ-признаком является гипертрофия ЛЖ. Наиболее типичные признаки гипертрофии ЛЖ:
· отклонение ЭОС влево,
· R V5–V6 больше R V4,
· увеличение времени внутреннего отклонения в V5–V6 более 0,05 с,
· углубление S V1–V2.
· инверсия зубца Т
· депрессия сегмента ST в отведениях с положительными комплексами QRS. Депрессия сегмента ST более чем на 0,2 мм у пациентов с АС (систолическая «перегрузка» ЛЖ) свидетельствует о наличии выраженной гипертрофии ЛЖ.
Распространение кальцинатов с аортального клапана на проводящую систему может вызывать появление различных вариантов атриовентрикулярных и внутрижелудочковых блокад.
Рентгенограмма органов грудной клетки. Рутинное рентгенологическое исследование органов грудной клетки у пациентов с критическим АС может не выявить отклонений, но со временем становится подчеркнута «талия» сердца за счет гипертрофии ЛЖ. Довольно распространенной находкой является постстенотическое расширение восходящей части аорты. При застое крови в малом круге кровообращения выявляется артериальная и венозная легочная гипертензия.
Эхокардиография. Двухмерная трансторакальная ЭхоКГ позволяет обнаружить АС, определить степень его тяжести и этиологию.
Критерии АС по ЭхоКГ:
• уменьшение степени расхождения створок аортального клапана во время систолы (менее 16 мм);
• систолический прогиб створок клапана в сторону аорты;
• уплотнение и неоднородность структуры, кальциноз створок аортального клапана и корня аорты;
• выраженная гипертрофия ЛЖ (увеличение толщины межжелудочковой перегородки и задней стенки ЛЖ более 11 мм, превышение индекса массы миокарда ЛЖ более 125 г/м2 у мужчин и 110 г/м2 у женщин);
• постстенотическое расширение аорты (вследствие увеличения скорости систолического потока крови через суженное аортальное отверстие, высокого давления струи крови на стенку аорты);
• увеличение градиента давления между ЛЖ и аортой, отражает степень сужения аортального клапана.
Ангиография, катетеризация сердца. Проводится перед протезированием аортального клапана с целью определения гемодинамических параметров: градиента давления между аортой и ЛЖ, давления заклинивания легочной артерии, сердечного выброса, давления в легочной артерии, площади отверстия аортального клапана.
Показания и методы хирургического лечения
Показания для протезирования аортального клапана:
• ПАК рекомендуется симптомным пациентам с тяжелым АС
• ПАК рекомендуется пациентам с тяжелым АС, подлежащим аортокоронарному шунтированию (АКШ), операции на восходящей аорте или на других клапанах сердца.
• ПАК рекомендуется асимптомным пациентам с тяжелым АС и патологическим нагрузочным тестом.
• ПАК рекомендуется пациентам с тяжелым АС и систолической дисфункцией ЛЖ (фракция выброса меньше 50%)
• ПАК рекомендуется пациентам с умеренным АС, подлежащим АКШ или операции на аорте либо на других клапанах сердца.
• ПАК рекомендуется бессимптомным пациентам с тяжелым АС и патологическим нагрузочным тестом проявляющимся снижением АД.
• ПАК рекомендуется симптомным пациентам с низкой скоростью кровотока, низким градиентом и сохраненной ФВ ЛЖ только после получения данных о выраженности аортального стеноза.
• ПАК рекомендуется симптомным пациентам с тяжелым АС, низкой скоростью кровотока, низким градиентом, сниженной ФВ ЛЖ и признаками сохраненного сократительного резерва миокарда.
• ПАК рекомендуется взрослым пациентам с бессимптомным тяжелым АС, если операционный риск низкий и имеется один или более из нижеуказанных признаков: значительное повышение мозгового натрий-уретического пептида ( более 100пг.мл); увеличение среднего градиента при проведении нагрузочного теста на 20мм рт.ст и более; выраженная гипертрофия ЛЖ ( межжелудочковая перегородка 15мм и/или задняя стенка ≥ 15 мм) при отсутствии артериальной гипертензии
• ПАК рекомендуется бессимптомным пациентов с критически тяжелым АС (площадь аортального клапана менее 0,6 см2, средний градиент более 60 мм рт. ст. и максимальная скорость кровотока больше 5,5 м/с), когда ожидаемая (рассчитанная на основе прогностических моделей) послеоперационная летальность не более 1,0%.
Катетерная баллонная аортальная вальвулопластика.
Показания к катетерной баллонной аортальной вальвулопластике (КБАВ):
• Катетерная баллонная аортальная вальвулопластика рекомендуется как этапная операция у гемодинамически нестабильных взрослых пациентов с АС и высоким риском для ПАК
• Катетерная баллонная аортальная вальвулопластика рекомендуется как паллиативная операция у взрослых пациентов сАС, у которых ПАК не может быть выполнено из-за выраженной сопутствующей патологии, а проведение эндоваскулярного протезирования аортального клапана невозможно.
У детей при врожденном аортальном стенозе без обызвествления клапана безопасность и эффективность аортальной баллонной вальвулопластики сопоставима с протезированием. В то время как эффективность этого метода у взрослых значительно ниже, поскольку при приобретенном АС створки клапана уплотнены, ригидны и, как правило, имеют обызвествления. Выполнение вальвулопластики на время уменьшает тяжесть стеноза, но следует помнить о возможном повреждении створок (створки переламываются, гнутся по линиям излома), что в свою очередь может привести к их несмыканию и формированию аортальной недостаточности. В течение полугода примерно в половине случаев развивается рестеноз. Баллонная вальвулопластика не повышает выживаемость взрослых больных с АС и до недавнего времени использовалась лишь как паллиативное вмешательство в ожидании протезирования клапана.
Транскатетерное эндоваскулярное (внутрисосудистое) протезирование аортального клапана (TAVI) — это процедура замены аортального клапана при его критическом стенозе (сужении) доступом через бедренную артерию под местной анестезией.
Показания для транскатетерной имплантации аортального клапана (ТИАК/TAVI):
• Транскатетерную имлантацию аортального клапана рекомендуется проводить мультидисциплинарной команде, включающую кардиолога, кардиохирурга и при необходимости других специалистов.
• Транскатетерную имплантацию аортального клапана рекомендуется выполнять только в кардиохирургических центрах.
• Транскатетерная имплантация аортального клапана рекомендуется пациентам с тяжелым АС и прогнозируемой продолжительностью жизни более 1 года (с учетом сопутствующих заболеваний), которым по оценке мультидисциплинарной команды, противопоказано протезирование аортального клапана и у которых можно ожидать улучшения качества жизни.
• Транскатетерная имплантация аортального клапана рекомендуется пациентам высокого риска с тяжелым симптомным АС, у которых нет абсолютных противопоказаний к ПАК, но у которых ТИАК признана методом выбора с учетом индивидульного профиля риска.
• ТИАК не рекомендуется при несоответствие размеров фиброзного кольца АК типу применяемого протеза, при наличии тромба в ЛЖ, активном инфекционном эндокардите, повышенном риске обструкции коронарных артерий ( короткая дистанция между фиброзным кольцом и устьями коронарных артерий, ассиметричный кальциноз),выраженном атероматозе восходящей аорты с подвижными тромбами, повышенным риском эмболии, патологической извитости или тяжелом стенозе бедренных, подвздошных артерий, брюшной аорты ( для трасфеморального доступа)
Доступ может быть трансфеморальным (катетер вводится через бедренную артерию), трансапикальным (через верхушку сердца) и трансаортальным (через стенку аорты). Система состоит из трехстворчатого биологического клапана (из бычьего перикарда), установленного в стент из нержавеющей стали, баллонного катетера и устройства для введения баллона в доставляющий катетер.

Возможности терапевтического лечения
Консервативная терапия пациентов с АС направлена на:
• лечение симптомов заболевания;
• лечение сопутствующей патологии.
Медикаментозная терапия АС носит симтоматической характер. Используются следующие группы препаратов:
1. β-Адреноблокаторы (под контролем ЧСС и АД), при этом не следует добиваться брадикардии, как при лечении стенокардии напряжения.
2. Диуретики назначаются при лечении сердечной недостаточности. Важно помнить о возможном развитии гиповолемии, при которой снижается сердечный выброс и возможно развитие ортостатической гипотензии.
3. иАПФ/БРА, нитраты, являясь смешанными вазодилататорами, уменьшают как пред-, так и постнагрузку.
4. Сердечные гликозиды — учитывая их возможность увеличивать градиент давления на аортальном клапане за счет положительного инотропного действия, применяются с осторожностью. Назначают их только при декомпенсации порока и систолической дисфункции ЛЖ, для снижения ЧСС при постоянной форме фибрилляции предсердий.
Для лечения AВ-блокад по показаниям имплантируются электрокардиостимуляторы.
Для купирования пароксизмов трепетания или фибрилляции предсердий используется кардиоверсия, чаще электрическая. При постоянной форме фибрилляции предсердий осуществляют контроль за ЧСС (с помощью β-адреноблокаторов, антагонистов кальция (верапамила) и/или сердечных гликозидов). Должное внимание следует уделять профилактике инфекционного эндокардита (а/б терапия).
9. Аортальная недостаточность: Определение. Этиология. Патогенез гемодинамических изменений. Клиническая картина, данные объективного осмотра. Инструментальная диагностика. Показания и методы хирургического лечения. Возможности терапевтической коррекции.
Определение.
- Это порок сердца, при котором происходит неполное смыкание створок аортального клапана во время диастолы желудочков, что приводит к возникновению обратного тока крови из аорты в левый желудочек — аортальной регургитации
Этиология
ОРЛ - створки клапана утолщаются, деформируются и сморщиваютс
Инфекционный эндокардит - чаще поражает уже измененные створки клапана в результате предшествующих заболеваний.
Относительная АН возникает вследствие расширения аорты и фиброзного кольца аортального клапана при артериальной гипертензии, аневризме аорты любого генеза.
Гемодинамика.
При недостаточности клапана аорты ЛЖ наполняется кровью из левого предсердия, а также за счет аортальной регургитации => постепенное нарастание давления в полости ЛЖ => длительная перегрузка проявляется дилатацией и гипертрофией ЛЖ (эксцентрический тип гипертрофии), что позволяет компенсировать порок.
С течением времени ударный объем остается прежним, или даже может снижаться => увеличение давления в ЛЖ, в ЛП и венах малого круга кровообращения => развитие относительной митральной недостаточности вследствие расширения ЛЖ и растяжения фиброзного кольца => дисфункция и дилатация правого желудочка, регургитация на трехстворчатом клапане => прогрессирование СН с последующей декомпенсацией по большому кругу кровообращения.
+ Ухудшение коронарной перфузии из-за относительной коронарной недостаточностью (вследствие гипертрофии миокарда) и низким диастолическим давлением в аорте (вследствие быстрого возврата крови в ЛЖ), что снижает наполнение коронарного русла в диастолу.
Основные клинические проявления АН:
1) ощущения усиленной пульсации в шее, голове;
2) сердцебиение;
3) головокружения, ощущения преходящей дурноты, обмороки;
4) стенокардия;
5) одышка.
Основные данные физикального обследования:
1) признаки пульсации периферических артерий: «пляска каротид», симптом Мюссе, симптом Квинке, симптом Ландольфи, симптом Мюллера;
2) пульс скорый; высокий, большой и быстрый;
3) повышение систолического и снижение диастолического АД, повышение давления;
4) разлитой, усиленный верхушечным толчок, смещенный влево и вниз;
5) аускультативно: ослабление II тона на аорте, диастолический шум на аорте и в точке Боткина;
6) шум на периферических артериях: двойной шум Дюрозье, двойной тон Траубе.
Инструментальная диагностика.
1) гипертрофия ЛЖ без признаков систолической нагрузки (ЭКГ, ЭхоКГ);
2) «аортальная» конфигурация сердца (рентгенография);
3) увеличение конечно-диастолического размера ЛЖ, гиперкинезия задней стенки ЛЖ и межжелудочковой перегородки, диастолическое дрожание передней створки митрального клапана (ЭхоКГ);
4) уменьшение времени полуспада (Т1/2) диастолического градиента давления между аортой и ЛЖ позволяет количественно оценить степень АН (допплер-эхокардиография).
Показания и методы хирургического лечения.
Важным этапом в лечении АН и улучшении прогноза заболевания является протезирование аортального клапана.
Показания к протезированию аортального клапана при АН:
1) симптоматически тяжелая АН;
2) бессимптомная АН с ФВ ЛЖ менее 50%;
3) тяжелая АН при наличии показаний к выполнению АКШ, операций на восходящем отделе аорты или других клапанах;
4) бессимптомная АН с ФВ ЛЖ более 50%, но при выраженной дилатации ЛЖ (увеличение КДР ЛЖ более 70 мм, КСР ЛЖ более 50 мм).
Возможности терапевтической коррекции.
1) иАПФ (для уменьшения объема аортальной регургитации);
2) нитраты (для уменьшения преднагрузки);
3) сердечные гликозиды (при систолической дисфункции, фибрилляции предсердий);
4) диуретики (для лечения ХСН)
