
- •1. Немедленный тип
- •2. Промежуточный тип при участии раас
- •3. Долговременный механизм
- •3. Острый коронарный синдром: патогенез, диагностика, врачебная тактика в зависимости от формы острого коронарного синдрома
- •Классификация митрального стеноза по степени тяжести.
- •10. Инфекционный эндокардит. Определение. Предрасполагающие факторы. Этиология. Патогенез. Клиническая картина. Критерии диагностики. Принципы лечения.
- •1.Повреждение эндокарда. В каких ситуациях оно происходит?
- •2. Бактериемия.
- •3. Некардиальные симптомы
- •1. Положительные результаты посева крови:
- •2. Эхокардиографические признаки поражения эндокарда:
- •14. Суправентрикулярная экстрасистолия: Определение. Механизмы возникновения, диагностика, лечение.
- •15. Желудочковая экстрасистолия: Определение, механизмы возникновения, диагностика, классификация, лечение.
- •17. Гипертрофическая кардиомиопатия. Определение. Нарушение внутрисердечной гемодинамики. Клиническая картина. Диагностика. Лечение.
- •2) Специфичные для хсн (по клин рекам):
- •3) Неспецифические:
- •4) Объективно:
- •Характерные жалобы
- •I. Модификация образа жизни больного;
- •II. Контроль этиологических причин развития хсн и профилактика декомпенсации
- •III. Собственно лечение сердечной недостаточности.
- •19. Неотложные состояния в кардиологии: отек легких, сердечная астма. Этиология, патогенез, клиническая картина, лечение
- •20. Гипертонический криз: классификация, клиническая картина, лечение
- •1) Наличие осложнений:
- •2) В зависимости от поражения органов-мишеней (aha/acc)
- •3) Тип гемодинамики (а. П. Голиков)
- •4) Клинические проявления (а.Л. Мясников)
- •5) Клинические проявления (м. С. Кушаковский)
- •6) Патогенез (н. А. Ратнер)
- •7) Клинические проявления (с. Г. Моисеев)
- •8) Клинические проявления (е. В. Эрина)
- •21. Бронхиальная астма. Определение. Этиология. Патогенез. Классификация. Клиническая картина. Основные методы диагностики. Лечение. Осложнения (астматический статус). Лечение астматического статуса.
- •3. Классификация бронхиальной астмы по контролю заболевания
- •23. Пневмония. Определение. Этиология. Классификация. Патогенез пневмонии. Клиническая картина. Лабораторная и инструментальная диагностика пневмонии. Лечение. Принципы антибактериальной терапии.
- •24. Легочная гипертензия. Тромбоэмболия легочной артерии. Патогенез гемодинамических расстройств. Клинические проявления. Диагностика. Лечение.
- •1. По этиологии и патогенезу:
- •4 Стадии печеночной энцефалопатии:
- •29. Неалкогольная жировая болезнь печени. Определение. Этиология. Патогенез. Клиническая картина. Диагностика. Лечение
- •31. Хронический гломерулонефрит. Определение. Этиология, патогенез. Классификация. Основные клинические проявления. Методы обследования. Принципы терапии, прогноз.
- •32. Хронический пиелонефрит. Определение. Актуальность темы. Этиология. Патогенез. Клиническая картина. Методы диагностики. Лечение. Прогноз, профилактика.
- •33. Интерстициальный нефрит. Определение. Этиология. Патогенез. Клиническая картина. Диагностика. Лечение.
- •34. Острое повреждение почек. Определение. Понятие преренальной, ренальной, постренальной острой почечной недостаточности. Клиническая картина. Диагностика. Лечение.
- •35. Анемии. Определение. Классификация анемий
- •36. Железодефицитная анемия. Понятие. Распространенность. Роль железа в организме. Этиология и патогенез. Клиническая картина. Диагностика железодефицитной анемии. Лечение. Прогноз и профилактика.
- •Этиология.
- •Механизмы нарушения кроветворения.
- •Классификация.
- •Основные клинические синдромы.
- •Критерии диагностики острых лейкозов.
- •Принципы терапии.
- •Критерии ремиссии.
- •Прогноз.
- •41. Хронический миелолейкоз: определение, этиология, патогенез. Механизмы нарушения кроветворения. Клиническая картина. Лабораторная и инструментальная диагностика. Лечение. Прогноз и профилактика.
- •42. Геморрагические диатезы. Механизмы первичного и вторичного гемостаза. Классификация. Типы кровоточивости и их клинико-лабораторные критерии.
- •43. Понятие о коагулопатии. Гемофилия. Этиология. Патогенез. Клиническая картина. Прогноз. Лечение.
- •44. Тромбоцитопении. Болезнь Верльгофа. Определение. Этиология. Патогенез. Клиническая картина. Диагностика. Лечение.
- •45. Тромбофилии. Классификация (первичные и вторичные тромбофилии). Понятие о первичных тромбофилиях.
- •46. Антифосфолипидный синдром. Определение. Этиология. Патогенез. Клиническая картина. Диагностика. Лечение.
- •47. Подагра. Определение. Этиология. Патогенез. Клиническая картина. Диагностика. Лечение.
- •48. Остеоартрит. Этиология. Патогенез. Клиническая картина. Диагностика. Лечение.
4 Стадии печеночной энцефалопатии:
I стадия — продромальная.
Появляются нарушения поведения, эмоциональная неустойчивость, чувство тревоги, замедление мышления, расстройство сна. Замедление психических реакций и речи, Отмечаются начальные нарушения речи и письма.
II стадия — характеризуется углублением психических и неврологических на- рушений, свойственных I стадии.
Больные совершают бессмысленные поступки, становятся агрессивными. Рефлексы повышены. В ряде случаев у больных отмечается неопрятность, агрессивность по отношению к больничному персоналу. Характерен симптом хлопающего тремора пальцев рук (астериксис). Часто появляется лихорадка, возможны желтуха, печеночный запах изо рта, диспепсические нарушения.
III стадия — ступор.
Выявляется комплекс общемозговых, пирамидных и экстрапирамидных расстройств. Выраженные нарушения. Больные пребывают в длительном сне, но с периодическими пробуждениями. Отмечаются недержание мочи, нарушения зрачковых рефлексов, скрип зубов, тризм, фибриллярные подергивания и судороги мышц.
IV стадия — кома
Сознание отсутствует, исчезает реакция на болевые раз- дражители, отмечаются ригидность мышц конечностей, затылка, маскообразное лицо. В терминальной стадии расширяются зрачки, исчезает реакция на свет, угасают рефлексы. Отмечается дыхание типа Куссмауля или Чейна–Стокса.
Осложнения цирроза печени:
Портальная гипертензия; Кровотечение из варикозно расширенных вен пищевода, желудка, прямой кишки; Асцит (с или без инфицирования асцитической жидкости); Печеночная энцефалопатия; Гепаторенальный синдром; Гипонатриемия разведения.
Методы обследования:
1. Скрининг на вирусы гепатита В, С, D: антиHСV, HBsAg, антиHBс, анти-HDV.
2. Скрининг на злоупотребление алкоголем — анамнез, применение специальных тестов-опросников (CAGE-тест). В биохимическом анализе преобладание АсАТ над АлАТ, повышение ГГТП, IgA, среднего объема эритроцитов (MCV).
3.Анамнез употребления гепатотоксичных лекарств.
4. Выявление риска неалкогольной жировой болезни печени. Факторы риска неалкогольной жировой болезни печени — сахарный диабет 2-го типа, ожирение, дислипопротеидемия, возраст старше 45 лет.
5. Для исключения гемохроматоза эффективно определение железа и ферритин сыворотки крови, ОЖСС, насыщения железом трансферрина.
6. Скрининг аутоиммунных заболеваний печени включает определение в крови антинуклеарных (ANA), антигладко- мышечных (SMA), почечных и печеночных микросомальных антител (LKM). Определение иммуноглобулинов — повышение IgG характерно для аутоиммунного гепатита, IgA — для алкогольного, IgM — для первичного билиарного цирроза.
7. В ряде случаев причину цирроза печени выявить не удается, в этом случае устанавливают диагноз криптогенного цирроза.
8.Клинический анализ крови на стадии цирроза: может наблюдаться тромбоцитопения, лейкопения, повышение СОЭ.
9.При биохимическом исследовании крови выделяют 4 синдрома: цитолитический, мезенхимально- воспалительный, холестатический и печеночно-клеточной недостаточности. Для синдрома печеночно-клеточной недостаточности: снижение альбумина, холестерина, повышение в крови непрямой (свободной) фракции билирубина, аммиака, фенолов.
10.Коагулограмма: возможно снижение активированного частичного тромбопластинового времени — АЧТВ, протромбинового времени — ПТИ, фибриногена.
11. Пациентам с циррозом печени необходимо определение печеночного онкомаркера α-фетопротеина для исключения гепатоцеллюлярной карциномы (повышение более 500 нг/мл).
12.Фиброгастродуоденоскопия выявляет степень варикозно-расширенных вен пищевода и желудка — признак портальной гипертензии, сопутствующую патологию пищевода, желудка, двенадцатиперстной кишки.
13.Сканирование печени, при котором определяются размеры и положение органа, равномерность распределения РФП, активность его накопления в селезенке — признак портальной гипертензии.
14. УЗИ органов брюшной полости, при котором выявляется увеличение диаметра портальной и селезеночной вен, изменение размеров и эхоструктуры печени, внепеченочных желчных протоков, желчного пузыря, наличие асцита.
15.Биопсия печени, гистологическое исследование биоптата — важный метод диагностики и контроля эффективности лечения, определения активности и стадии процесса, выраженности структурных изменений в печени.( !!! При компенсированном состоянии)
16.Для определения стадии фиброза печени существуют неинвазивные методы: эластография печени («Фиброскан»), «Фибротест».
17. Исследование асцитической жидкости: определение клеточного состава для исключения опухолевой природы асцита, определение содержания белка, микро- биологический анализ. При портальной гипертензии содержание альбумина в крови превышает таковое в асцитической жидкости более чем на 1,1 г/л.
Стадии цирроза печени:
Цирроз проходит в своем развитии три стадии- начальную (компенсированная), стадию сформировавшегося цирроза (субкомпенсированная) и стадию декомпенсации.
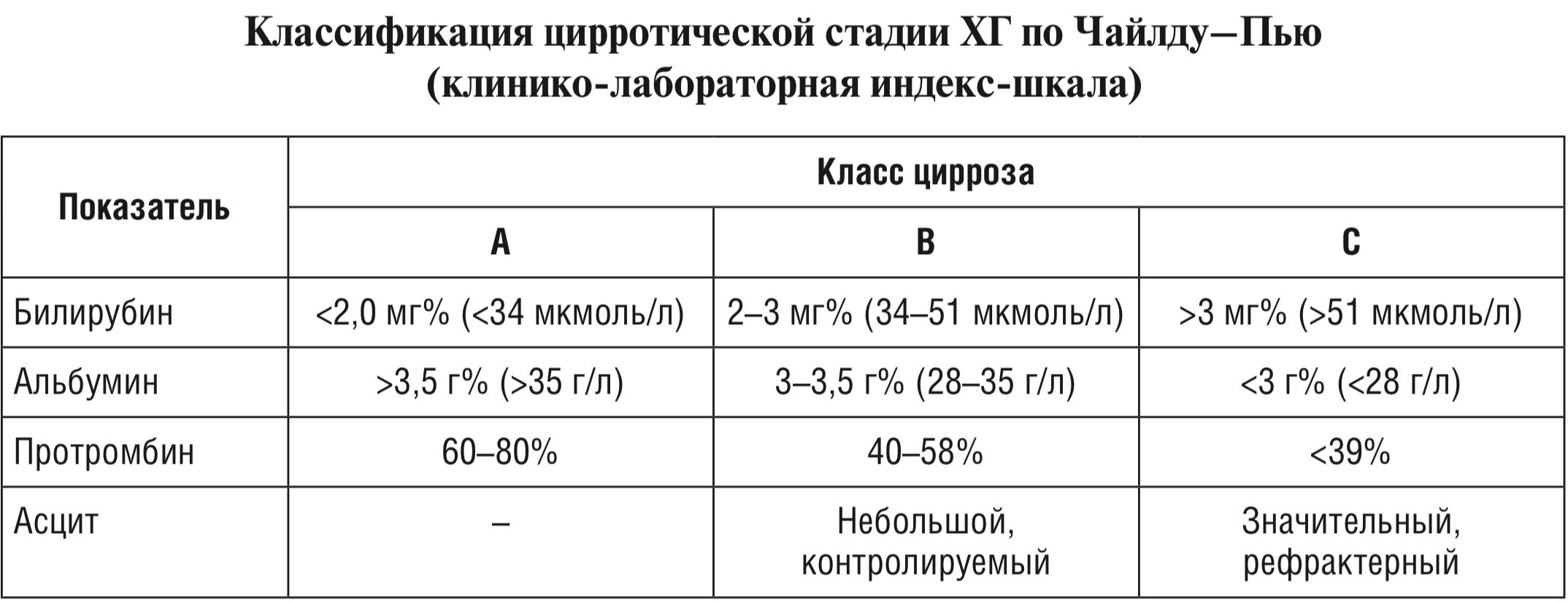
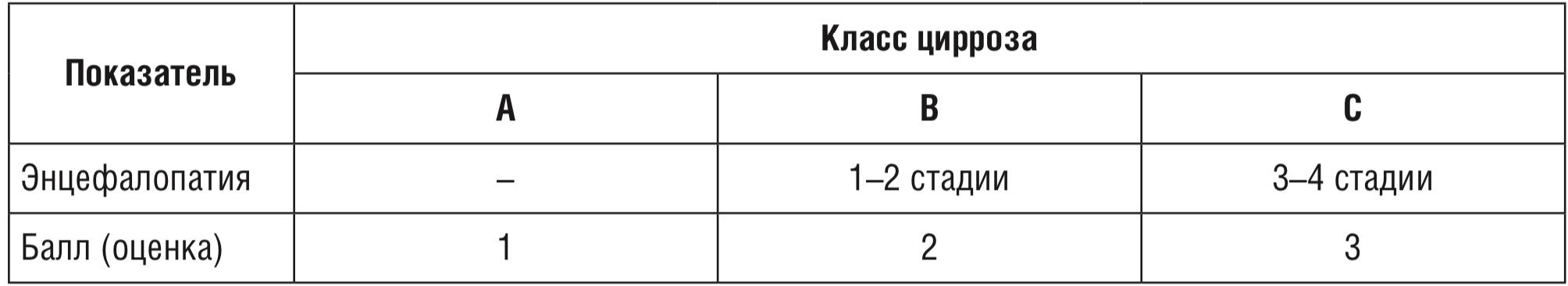
Цирроз класс A — 5–6 баллов. Цирроз класс B — 7–9 баллов. Цирроз класс C — >9 баллов. Сумма баллов (оценка) coответствует классу цирроза (A, B, C).
Для оценки стадии, тяжести цирроза печени, а также для определения необходимости трансплантации печени используется индекс-модель MELD. Для подсчета индекса необходимы следующие показатели: креатинин мг/дл, билирубин мг/дл, МНО.
Лечение:
1. Лечебный режим.
2. Лечебное питание. Пациенту циррозом печени показано питание с достаточным количеством белка. Ограничение белка показано только во время эпизодов печеночной энцефалопатии. При асците показано ограничение соли и жидкости.
3. Этиотропная терапия (противовирусное лечение, отмена алкоголя и гепато- токсичных лекарств).
4. Патогенетическое лечение — иммунодепрессанты, гепатопротекторы, антиоксиданты.
5. Лечение портальной гипертензии и осложнений цирротической стадии:
а) лечение отечно-асцитического синдрома;
соблюдение водно-солевого режима
Достаточное количество белка в рационе
Диуретики
Плазма, альбумин
Коррекция нарушений электролитного состава крови
Парацентез при рефрактерном и напряженном асците, эвакуация не более 3-5 л.
Хирургические методы (портокавальное шунтирование и тд)
б) лечение кровотечений из варикозно-расширенных вен пищевода и желудка;
постельный режим
Холод на эпигастрий
Переливание крови, Er массы и тд
Гемостаз (аминокапроновая кислота, глюконат Са, дицинон, вазопрессин)
Зонд блэкмора
Гепатохирургическое лечение( лигирование варикозных вен, эндоваскулярная эмболизация желудочных вен, электрокоагуляция, эндоскопическое склерозирование пищеводных вен)
в) лечение печеночной энцефалопатии
сокр. белка
Уменьшение образования аммиака в кишечнике(антибиотики– альфанормикс, метранидазол; лактулоза, лактитол, дюфалак).
Связывание аммиака в крови( натрия бензоат)
Усиление обезвреживания аммиака в печени (гепамерц)
Очищение кишечника
Хирургическое лечение: трансплантация печени, лигирование варикозно- расширенных вен пищевода, портосистемное шунтирование.
Прогноз:
Сформировавшийся цирроз печени является необратимым состоянием, однако этиотропная терапия, правильный образ жизни, успешное воздействие на активность процесса, проведение всего комплекса лечебных мероприятий могут способствовать тому, что цирроз печени длительное время остается компенсированным. Накапливается опыт по применению препаратов ингибиторов фиброгенеза (колхицин).
Профилактика:
Мероприятиями профилактики являются устранение или ограничение действия этиологических факторов (снижение употребления алкоголя, вакцинация от гепатита В, снижение риска гепатита С), своевременное распознавание и лечение хронического гепатита и жировой дистрофии печени. При наличии цирроза необходимо проводить мероприятия, направленные на прекращение прогрессирования процесса и профилактику осложнений.
