
- •Вопросы по неврологии 1. Кровоснабжение головного мозга. Ангиотопическая диагностика нарушений мозгового кровообращения в бассейне внутренней сонной артерии и ее ветвях.
- •2. Кровоснабжение головного мозга. Ангиотопическая диагностика нарушений мозгового кровообращения в вертебрально-базилярном бассейне. БАРАНОВ
- •Задняя мозговая артерия:
- •3. Кровоснабжение головного мозга. Виллизиев круг, анатомия и клиническое значение системы анастомозов на основании головного мозга. Дазиев (3,28,53,78)
- •4. Цереброваскулярные заболевания. Эпидемиология, социальная значимость. Классификация. Церебральные инсульты. Классификация и определения. Формулировка диагноза по МКБ.
- •5. Преходящие нарушения мозгового кровообращения. Классификация. Транзиторная ишемическая атака. Этиология, патогенез, клиника, диагностика.
- •6. Транзиторная ишемическая атака. Определение, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы), профилактика, прогноз.
- •7. Ишемический церебральный инсульт. Определение. Классификация. Этиология, патогенез, патологическая анатомия, основные клинические проявления, методы диагностики, принципы терапии. Формулировка диагноза по МКБ.
- •10. Геморрагический церебральный инсульт. Классификация. Внутримозговой геморрагический инсульт. Этиология, патогенез, патологическая анатомия, клиника, диагностика. Формулировка диагноза по МКБ.
- •11. Внутримозговой геморрагический церебральный инсульт. Дифференциальный диагноз, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы, реабилитация), профилактика, прогноз. Формулировка диагноза по МКБ.
- •12. Геморрагический церебральный инсульт. Классификация. Субарахноидальное кровоизлияние (нетравматическое). Этиология, патогенез, клиника, диагностика. обследование, лечение, профилактика. Формулировка диагноза по МКБ.
- •13. Субарахноидальное кровоизлияние (нетравматическое). Дифференциальный диагноз, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы), профилактика, прогноз. Формулировка диагноза по МКБ.
- •14. Цереброваскулярные заболевания. Классификация. Хроническая ишемия мозга. Дисциркуляторная энцефалопатия. Этиология, клиника, обследование, лечение, профилактика.
- •16. Дифференциальный диагноз ишемического и геморрагического инсультов.
- •17. Недифференцированное и дифференцированное лечение ишемического и геморрагического инсультов.
- •19. Классификация спондилогенных неврологических синдромов. Краткая клиническая характеристика.
- •22. Спондилогенный компрессионный корешковый синдром L5. Патогенез, клиника, диагностика, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы, реабилитация), профилактика, прогноз.
- •1. Мануальная терапия.
- •2. Физиотерапевтическое лечение (аппаратное).
- •3. Лечебная физкультура, включая постизометрическую релаксацию (ПИР). Является как лечебной процедурой, так и основным направлением профилактики.
- •4. Массаж.
- •5. Иглорефлексотерапия.
- •+ никаких тяжелых физ. нагрузок и провоцирования боли
- •24. Лечение рефлекторных и компрессионных спондилогенных синдромов. Показания к хирургическому лечению.
- •29. Токсические полиневропатии. Влияние факторов внешней среды. Этиология, патогенез, клиника, диагностика, лечение, прогноз, профилактика.
- •31. Диабетическая полиневропатия. Диагностика, дифференциальный диагноз, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы, реабилитация), профилактика, прогноз.
- •32. Нейроинфекции. Классификация. Менингиты. Определение. Классификация (по течению, возбудителю, характеру воспаления, локализации). Основные клинические синдромы. Методы диагностики.
- •33. Гнойные менингиты. Классификация. Вторичные гнойные менингиты. Патогенез, клиника, диагностика, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы, реабилитация), профилактика, прогноз.
- •34. Менингококковый менингит. Эпидемиология. Этиология, патогенез, патологическая анатомия, клиника, диагностика.
- •35. Менингококковый менингит. Диагностика, дифференциальный диагноз, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы), осложнения, профилактика, прогноз.
- •38. Вторичные вирусные менингиты. Этиология , патогенез, клиника, диагностика, лечение, прогноз, профилактика.
- •39. Клещевой энцефалит. Эпидемиология. Этиология, патогенез, патологическая анатомия, клинические варианты, диагностика.
- •Клещевой вирусный энцефалит — природно-очаговая вирусная инфекция, характеризующаяся лихорадкой, интоксикацией и поражением серого вещества головного мозга (энцефалит) и/или оболочек головного и спинного мозга (менингит и менингоэнцефалит).
- •41. Японский комариный энцефалит. Этиология, патогенез, патологическая анатомия, клиника, диагностика, лечение, прогноз, профилактика.
- •42. Неврологические проявления герпетической инфекции. Патогенез, клинические варианты, диагностика, лечение.
- •43. Герпетическая ганглиорадикулопатия. Клинические проявления, диагностика, дифференциальный диагноз, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы), осложнения, профилактика, прогноз.
- •Прогноз и профилактика герпетической инфекции
- •44. Менингеальный симптомокомплекс. Причины возникновения. Клиническая характеристика.
- •46. Состав ликвора в норме, при разных видах воспаления и при кровоизлиянии.
- •47. Продукция и циркуляция ликвора. Гипертензионный синдром. Этиология, патогенез, клиника, лечение.
- •48. Головная боль. Классификация. Эпидемиология, социальная значимость. Принципы дифференциального диагноза первичной и вторичной головной боли.
- •51. Мигрень. Эпидемиология, социальная значимость. Этиология, патогенез, классификация, клиника, диагностика.
- •53. Головная боль напряжения. Факторы риска, клиника, диагностика, лечение, профилактика. Дазиев
- •54. Невралгия тройничного нерва. Этиология, патогенез, клиника, лечение. (Огородникова)
- •55. Болезнь Паркинсона. Эпидемиология, социальная значимость. Этиология, патогенез, клиника, диагностика.
- •56. Болезнь Паркинсона. Диагностика, дифференциальный диагноз, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы), прогноз.
- •57. Симптоматический /вторичный/ паркинсонизм. Этиология, патогенез, клиника, лечение.
- •58. Паркинсонизм. Классификация. Дифференциальный диагноз первичного и вторичного (симптоматического) Паркинсонизма, лечение.
- •59. Хорея Гентингтона. Эпидемиология, этиология, клиника, диагностика, лечение.
- •60. Хорея Гентингтона. Генетические и этические аспекты заболевания. Диагностика, прогноз.
- •62. Гепато-церебральная дистрофия (болезнь Вильсона-Коновалова). Генетические аспекты заболевания. Диагностика, тактика лечения, прогноз.
- •63. Прогрессирующие мышечные дистрофии (миопатии). Этиология, генетические аспекты, клиническая характеристика (на примере миодистрофии Дюшена), диагностика, лечение.
- •64. Миастения. Эпидемиология, этиология, патогенез, клиника, диагностика, лечение.
- •65. Миастенический криз. Патогенез, клинические проявления, тактика ведения пациента.
- •66. Болезнь двигательного нейрона (боковой амиотрофический склероз). Этиология, патогенез, патологическая анатомия, клиника, диагностика, лечение.
- •67. Рассеянный склероз. Эпидемиология, социальная значимость.Этиология, патогенез, патологическая анатомия, клиника.
- •Характеристика:
- •2) Только прогрессирующее течение, заканчивается тяжелыми расстройствами (смертью)
- •3) Поражение одних и тех же органов и систем (исключительно ЦНС)
- •4) Поражения одного и того же вида
- •Механизмы вирус-индуцированной демиелинизации при РС:
- •Прямая инфекция и апоптоз олигодендроглии
- •Иммунный ответ на вирусы с сопутствующей демиелинизацией
- •При РС увеличивается число дендритных (антиген-представляющих) клеток, нагруженных антигенами, которые активируют Т-аутореактивные клетки, превращаясь при этом в аутоагрессивные.
- •Мишенью является олигодендроцит, который контролирует работу миелина. Он повреждается, происходит деструкция миелина, оголяется аксон, нарушается проведение нервного импульса → гибель клетки.
- •Показатели, подтверждающие наличие иммуннопатологического процесса в организме:
- •Увеличение иммуноглобулина, в том числе олигоклонального IgG в крови и ЦСЖ
- •Увеличение титра противомозговых Ат
- •Наличие ЦИК – процесс антителообразования (неспецифический показатель)
- •Изменение активности протеолитических ферментов ЛАП (лейцинаминопептидаза)
- •Повышение свободных легких цепей иммуноглобулинов каппа и лямбда (показатель интратектальной продукции)
- •Клиника:
- •КИС (клинический изолированный синдром) – появляется симптоматика в виде отдельного клинического эпизода: ретробульбарный неврит, невралгия тройничного нерва, поперечный миелит, нарушения чувствительности и др.
- •РИС (радиологически изолированный синдром) – клинических проявлений нет, но имеются радиологические признаки в виде очагов демиелинизации при нейровизуализационном исследовании.
- •2 и более атаки, 2 атаки и 1 очаг
- •1 атака и более 2 очагов
- •МРТ критерии в режиме Т2 – наличие гиперинтенсивных очагов перивентрикулярно
- •МРТ в режиме Т1 – «черные дыры» - очаги пониженной плотности, отражают потерю аксонов
- •Цель патогенетической терапии – остановить воспалительный процесс в ЦНС → предотвратить нейродегенерацию
- •1. Лечение обострений
- •2. Предупреждение и снижение частоты обострений, продлить период ремиссии
- •3. Симптоматическая терапия в период обострения и ремиссии
- •Стандарты лечения:
- •1) Противовоспалительная терапия
- •2) Иммуномодулирующая терапия
- •3) Иммуносупрессивная терапия
- •4) Симптоматическая терапия
- •5) Нейропротективная терапия
- •6) Репаративная терапия
- •Профилактика включает 2 типа мероприятий:
- •Прогноз:
- •Длительные стадии ремиссии позволяют вести нормальный образ жизни, учиться и работать. Хорошие прогнозы и у пациентов, у которых первым симптомом было нарушение зрения. В таком случае есть высокая вероятность легкого протекания заболевания.
- •69. Эпилепсия. Классификация. Этиология, патогенез, клиника, диагностика, лечение.
- •II. Острый миелопатический синдром
- •Миелопатия - поражение спинного мозга.
- •III. Острый полиневропатический синдром (пораженние периферической нервной системы) Полиневропатия - множественное, симметричное поражение периферических нервов, преимущественно в дистальных отделах.
- •72. Энцефалопатический синдром, как осложнение соматической патологии. Этиология, клиническая характеристика (на примере печеночной энцефалопатии), принципы диагностики и лечения.
- •73. Энцефалопатический синдром при воздействии экзогенных факторов (производственных, токсических). Этиология, клиническая характеристика (на примере марганцевой интоксикации), принципы диагностики и лечения.
- •74. Основные неврологические проявления наркотической интоксикации (психостимуляторы и опиаты). Клиническая характеристика, диагностика и лечение.
- •75. Методы исследования в неврологии: лучевые, электрофизиологические и ультразвуковые. Показания и информативность.
- •77. Семиотика генетических болезней. Примеры аномалий кисти.
- •78. Генеалогический метод. Правила графического отображения родословной. Дазиев
- •79. Генеалогический метод. Принципы сегрегационного анализа. (Огородникова)
- •80. Гоносомные болезни. Клиническая характеристика. Цитогенетические варианты.
- •81. Аутосомные болезни. Клиническая характеристика. Цитогенетические варианты.
- •82. Классификация врожденных пороков развития.
- •83. Множественные врождённые пороки развития при генетических заболеваниях.
- •84. Классификация генетических болезней.
- •85. Onlne Mendelian Inheritance in Man (OMIM) – характеристика электронной базы данных.
- •86. Патогенез наследственных болезней обмена веществ.
- •88. Общие клинические признаки генетической патологии.
- •90. Уровни профилактики генетической патологии.

Ангиотопическая диагностика нарушений мозгового кровообращения в вертебральнобазилярном бассейне.
Позвоночная артерия: поражение мозжечка и продолговатого мозга
-вестибулярные нарушения (головокружение, тошнота, рвота, нистагм)
-расстройства статики и координации движений
-симптомы поражения IX, X, XI, XII ЧН
-нарушение чувствительности на лице
-симптомокомплекс Горнера (птоз, миоз, лагофтальм на пораженной стороне)
-зрительные и глазодвигательные нарушения, дизартрия, расстройства памяти
Базилярная артерия:
-нарушение координации, дисметия, адиодохокинез, гипотония, атаксия, нистагм, замедлен речь
-альтернирующие синдромы (сочетают в себе поражение черепно-мозговых нервов на стороне очага с расстройствами двигательной и чувствительной функций на противоположной стороне)
-нарастающий, двусторонний синдром (тетрапарез, мозжечковые нарушения)
Задняя мозговая артерия:
- гемианопсия (сохранение центрального зрения,выпадение полей с противоположенной стороны)
-зрительная агнозия -алексия
3. Кровоснабжение головного мозга. Виллизиев круг, анатомия и клиническое значение системы анастомозов на основании головного мозга. Дазиев (3,28,53,78)
Кровоснабжение головного мозга обеспечивается двумя артериальными системами: внутренних сонных артерий (каротидных) и позвоночных артерий.
Позвоночные артерии берут начало от подключичных артерий, входят в канал поперечных отростков шейных позвонков, на уровне I шейного позвонка (C\) покидают этот канал и проникают через большое затылочное отверстие в полость черепа. В полости черепа ПА располагаются на основании продолговатого мозга. На границе продолговатого мозга и моста мозга ПА сливаются в общий ствол крупной базилярной артерии. У переднего края моста базилярная артерия разделяется на 2 задние мозговые артерии.
Внутренняя сонная артерия является ветвью общей сонной артерии, которая слева отходит непосредственно от аорты, а справа - от правой подключичной артерии. Внутренняя сонная артерия проникает в полость черепа через одноименный канал
(Can. caroticus), из которого выходит по обе стороны турецкого седла и зрительного перекреста. Конечными ветвями внутренней сонной артерии являются средняя мозговая
артерия, и передняя мозговая артерия
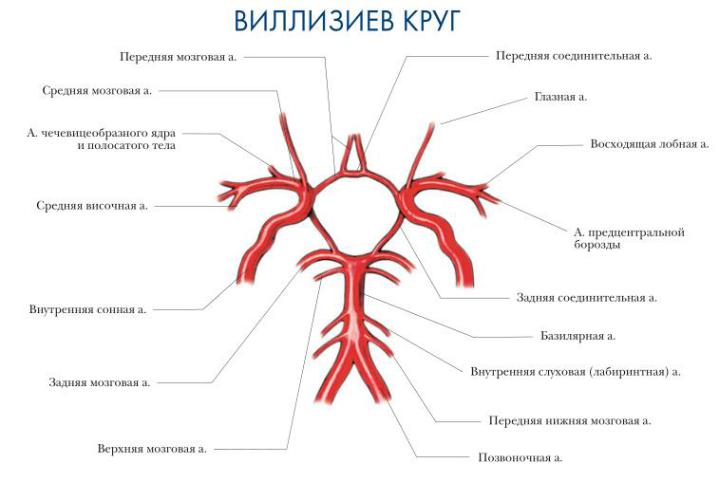
Связь двух артериальных систем осуществляется благодаря так называемого виллизиева круга). Две передние мозговые артерии анастомозируют с помощью передней соединительной артерии. Две средние мозговые артерии анастомозируют с задними мозговыми артериями с помощью задних соединительных артерий (каждая из которых является ветвью средней мозговой артерии).
Виллизиев круг — артериальный круг головного мозга, расположенный в основании головного мозга и обеспечивающий компенсацию недостаточности кровоснабжения за счет перетоков из других сосудистых бассейнов.
4. Цереброваскулярные заболевания. Эпидемиология, социальная значимость. Классификация. Церебральные инсульты. Классификация и определения. Формулировка диагноза по МКБ.
Цереброваскулярные заболевания (ЦВБ) являются важнейшей медико-социальной проблемой современного общества, что связано с их широкой распространенностью (1–4 случая на 1 000 населения в год), высокой смертностью (до 35% в остром периоде инсульта), значительными показателями временных трудовых потерь и первичной инвалидизации.
В соответствии с оценками ВОЗ (2006) в мире ежегодно регистрируется около 6 млн случаев мозгового инсульта, каждый четвертый из них — с летальным исходом. В экономически развитых странах смертность от инсульта занимает 2–3-е место в структуре общей смертности. В России ежегодно регистрируют около 400–450 тысяч инсультов (80–85% ишемических), из них до 200 тысяч заканчиваются летально. В России инсульты занимают первое место по первичной инвалидизации. Только 10–20% пациентов возвращаются к труду, из них около 8% сохраняют свою профессиональную пригодность, 25% нуждаются в посторонней помощи. К концу года после перенесенного инсульта у 25–30% больных развивается деменция, причем с возрастом она имеет тенденцию к увеличению. По данным ВОЗ, за период 2005–2015 гг. потеря ВВП в России из-за преждевременных смертей от сосудистых причин может составить 8,2 трлн рублей. Расходы на лечение больных сосудистой патологией мозга достигают до 20% всех затрат на здравоохранение России.
Классификация нарушений мозгового кровообращения
1. Острые нарушения мозгового кровообращения.
А. Преходящие нарушения мозгового кровообращения:
• Транзиторные ишемические атаки (ТИА).
•Гипертонический криз. Б. Инсульты:
•Ишемический инсульт: а) эмболический; б) тромботический; в) гемодинамический; г) гемореологический; д) лакунарный.
•Геморрагический инсульт (нетравматическое кровоизлияние): а) паренхиматозный; б) субарахноидальный; в) внутрижелудочковый; г) смешанный.
В. Острая гипертоническая энцефалопатия.
2. Хроническая ишемия головного мозга.
А. Начальные проявления недостаточности кровообращения (НПНК). Б. Дисциркуляторная энцефалопатия (ДЭ) I, II, III стадии.
3. Сосудистая деменция
Острое нарушение мозгового кровообращения (ОНМК) характеризуется быстро развивающимся локальным нарушением функций мозга, вызванным причинами сосудистого характера, делится на ишемический и геморрагический инсульты, ТИА.
ИШЕМИЧЕСКИЙ ИНСУЛЬТ — это фокальная ишемия мозга, возникающая в результате снижения локального кровотока ниже критического уровня при нарушении проходимости артерии органического или функционального характера (гемодинамически значимым является стеноз > 70%), и проявляющаяся очаговыми и общемозговыми симптомами.
ГЕМОРРАГИЧЕСКИЙ ИНСУЛЬТ — это кровоизлияние (в результате разрыва сосуда или диапедеза) в вещество головного мозга, в подоболочечное пространство или желудочки (или их сочетания), проявляющееся выраженными общемозговыми симптомами.
ТРАНЗИТОРНАЯ ИШЕМИЧЕСКАЯ АТАКА (ТИА) — преходящее нарушение мозгового кровообращения, с кратковременным (не превышающим 24 часа) нарушением функций головного мозга в виде очаговой и (или) общемозговой симптоматики с последующим полным регрессом симптомов и отсутствием по данным нейровизуализации (КТ, МРТ) признаков инфаркта головного мозга.
Характеристика различных патогенетических подтипов ишемического инсульта
I. Атеротромботический инсульт
1. Начало — чаще прерывистое, ступенеобразное, с постепенным нарастанием симптоматики на протяжении часов или суток. Часто дебютирует во время сна.
2.Наличие атеросклеротического поражения экстра- и/или интракраниальных артерий (выраженный стенозирующий, окклюзирующий процесс, атеросклеротическая бляшка с неровной поверхностью, с прилежащим тромбом) на стороне очагового поражения головного мозга (по данным дополнительных методов обследования — ТКДГ, дуплексного сканирования, ангиографии).
3.Возможные ТИА в анамнезе.
4.Размер очага может варьировать от малого до обширного.
II. Кардиоэмболический инсульт
1.Начало — как правило, внезапное появление неврологической симптоматики у бодрствующего, активного пациента. Неврологический дефицит максимально выражен в дебюте заболевания.
2.Локализация — преимущественно зона васкуляризации средней мозговой артерии. Инфаркт
— чаще средний или большой, корково-подкорковый. Характерно наличие геморрагического компонента (по данным КТ).
3.Анамнестические указания и КТ-признаки множественного очагового поражения мозга в его различных бассейнах, вне зон смежного кровоснабжения.
4.Наличие кардиальной патологии — источника эмболии.
5.Отсутствие грубого атеросклеротического поражения сосуда проксимально по отношению к закупорке интракраниальной артерии. Симптом «исчезающей окклюзии» при динамическом ангиографическом обследовании.
6.В анамнезе — возможны тромбоэмболии других органов.
III. Гемодинамический инсульт
1. Начало — внезапное или ступенеобразное, как у активного пациента, так и у находящегося в покое.
2.Локализация очага — чаще зона смежного кровоснабжения, в т. ч. корковые инфаркты, очаги в перивентрикулярном белом веществе. Размер инфаркта — от малого до большого.
3.Наличие патологических нарушениц экстра- и (или) интракраниальных артерий (стенозирующее атеросклеротическое поражение, аномалии сосудистой системы).
4.Наличие гемодинамического фактора: – снижение АД (физиологическое — во время сна, после приема пищи и др., ортостатическая гипотензия, гиповолемия); – «падение» минутного объема сердца (при ишемии миокард, резком изменении ЧСС).
IV. Лакунарный инсульт — это ишемический инсульт, вызванный поражением мелких
перфорирующих артерий, приводящий к образованию небольших (до 15 мм) очагов ишемии в головном мозге, протекающий бессимптомно либо, проявляющийся «чисто» двигательным или чувствительным неврологическим дефицитом. Лакунарный инфаркт составляет 15–30% случаев ишемического инсульта.
1.Предшествующая артериальная гипертония, сахарный диабет.
2.Начало — чаще интермиттирующее, симптоматика нарастает в течение часов или дня. АД повышено.
3.Локализация инфаркта — подкорковые ядра, внутренняя капсула, основание моста. Размер очага — малый, до 1–1,5 см, может не визуализироваться при КТ.
4.Наличие характерных неврологических синдромов (чисто двигательный, чисто чувствительный, атактический гемипарез и др.). Отсутствие общемозговых симптомов, нарушений высших корковых функций при локализации очага в доминантном полушарии.
V. Инсульт по типу гемореологической микроокклюзии.
1.Отсутствие или минимальная выраженность сосудистого заболевания установленной этиологии (атеросклероз, артериальная гипертензия, васкулит).
2.Наличие выраженных гемореологических изменений, нарушений в системе гемостаза и фибринолиза (высокий гематокрит, фибриноген, агрегация тромбоцитов и др.).
3.Выраженная диссоциация между клинической картиной (умеренный неврологический дефицит, небольшой размер очага) и значительными гемореологическими нарушениями.
4.Течение заболевания — с относительно быстрым (3 недели) регрессом неврологического дефицита и отсутствием и/или минимально выраженными резидуальными симптомами
Формулировка диагноза:
1.Вид нарушения мозгового кровообращения.
2.Бассейн сосуда, в котором произошло нарушение.
3.Дата.
4.Основные клинические неврологические симптомы.
5.Основное заболевание (этиологическая причина, если известна). Пример:
I63.30 — Инфаркт мозга, вызванный тромбозом левой внутренней сонной артерии от 02.10.13 г. с правосторонней гемиплегией, правосторонней гемигипестезией, сенсомоторной афазией на фоне распространенного атеросклероза мозговых и коронарных сосудов, гипертонической болезни 3, артериальной гипертензии 2, риск 4.
I63.4 — Инфаркт мозга, вызванный эмболией в бассейне правой средней мозговой артерии от 30.07.13 г. с левосторонней гемиплегией, гемигипестезией на фоне ревматизма, активной фазы, комбинированного порока сердца.
I61.5 — Внутрижелудочковое кровоизлияние от 11.10.13 г. на фоне гипертонической болезни 3,
артериальной гипертензии 3, риск 4. Кома 3.
I69.1 — Последствия перенесенного внутримозгового кровоизлияния (2001 г.) с правосторонним глубоким гемипарезом и частичной моторной афазией на фоне гипертонической болезни 3, артериальной гипертензии 2, риск 4.
F01.3 — Сосудистая деменция (смешанная корковая и подкорковая) на фоне церебрального атеросклероза и гипертонической болезни 2, артериальной гипертензии 2, риск 3.
5. Преходящие нарушения мозгового кровообращения. Классификация. Транзиторная ишемическая атака. Этиология, патогенез, клиника, диагностика.
Классификация нарушений мозгового кровообращения:
1. Острые нарушения мозгового кровообращения.
А. Преходящие нарушения мозгового кровообращения: • Транзиторные ишемические атаки (ТИА). • Гипертонический криз.
Б. Инсульты: • Ишемический инсульт: а) эмболический; б) тромботический; в) гемодинамический; г) гемореологический; д) лакунарный. • Геморрагический инсульт (нетравматическое кровоизлияние): а) паренхиматозный; б) субарахноидальный; в) внутрижелудочковый; г) смешанный.
В. Острая гипертоническая энцефалопатия.
2. Хроническая ишемия головного мозга.
А. Начальные проявления недостаточности кровообращения (НПНК). Б. Дисциркуляторная энцефалопатия (ДЭ) I, II, III стадии.
3. Сосудистая деменция.
ТРАНЗИТОРНАЯ ИШЕМИЧЕСКАЯ АТАКА (ТИА) — преходящее нарушение мозгового кровообращения, с кратковременным (не превышающим 24 часа) нарушением функций головного мозга в виде очаговой и (или) общемозговой симптоматики с последующим полным регрессом симптомов и отсутствием по данным КТ, МРТ признаков инфаркта головного мозга.
Начало острое, очаговые симптомы появляются в течение нескольких секунд или минут и держатся, чаще, от 10 до 30 минут, реже несколько часов. Общемозговые симптомы редки. Отличить ТИА от ишемического инсульта можно по факту исчезновения очаговых симптомов в течение 24 часов и отсутствию очаговых изменений при проведении КТ или МРТ. Почти у 30– 40% пациентов, перенесших ТИА, в течение следующих 5 лет, развивается ишемический инсульт.
Этиология, факторы риска: АГ, курение, дислипидемия, СД, инсулинорезистентность, абдоминальный жир, алко, гиподинамия, стресс, ОИМ, инфекционный эндокардит, ФП, наркота, васкулит, гиперкоагуляция.
К неустранимым факторам риска относятся следующие: Инсульт в анамнезе, Пожилой возраст, Семейный анамнез инсульта, Мужской пол.
Патогенез: ТИА преимущественно обусловлена церебральной эмболией, источником которой служат бляшки в сонных или позвоночных артериях, хотя ишемический инсульт также может привести к ТИА.
Иногда ТИА развивается на фоне гипоперфузии вследствие тяжелой гипоксемии, снижения кислородно-транспортной функции крови (например, при выраженной анемии, отравлении угарным газом) или вследствие повышенной вязкости крови (например, при тяжелой полицитемии), особенно в сочетании со стенозом церебральных артерий.
При синдроме подключичного обкрадывания стеноз подключичной артерии проксимальнее места отхождения позвоночной артерии приводит к тому, что в ситуациях повышенного кровоснабжения руки (физическая работа) кровь из позвоночной артерии уходит обратно в подключичную артерию, «обкрадывая» вертебробазилярный бассейн с развитием симптомов ишемии.
Симптомы ТИА: общемозговая + очаговая неврологическая симптоматика. Транзиторная ишемия ствола мозга может сопровождаться симптомами бульбарного паралича, глазодвигательными расстройствами.
·Внезапно развивающееся преходящее нарушение зрения на один глаз (характерно для эмболии артерий сетчатки), нарушение зрения на один глаз в сочетании с контралатеральным гемипарезом (альтернирующий оптикопирамидный синдром, патогномоничный для поражения внутренней сонной артерии).
·Гипертонические церебральные кризы – это остро развивающиеся нарушения церебральной гемодинамики в результате срыва ауторегуляции с развитием отека мозга, которые сопровождаются общемозговыми и очаговыми симптомами, исчезающими в течение суток. В патогенезе гипертонических церебральных кризов основное место отводится повышению венозного и внутричерепного давления, повреждению гематоэнцефалического барьера с выходом во внеклеточное пространство богатой белком жидкости. Развивается вазогенный отек мозга.
Вклинической картине на первый план при развитии гипертонического церебрального криза выступают общемозговые симптомы: резкая головная боль, локализующаяся главным образом в затылочной или теменно-височной области, изменение сознания в виде оглушения, спутанности, психомоторного возбуждения. Иногда возможна кратковременная утрата сознания.
·В отдельных случаях выявляются менингеальные симптомы.
