
- •1. Исторические этапы развития дерматовенерологии.
- •2. Защитная реакция кожи. Кожа – физиологический барьер между организмом и внешней средой. Кожа – орган чувств. Различные виды кожной чувствительности. Роль кожи в регуляции тепла в организме и в обмене веществ.
- •3. Процесс ороговения, меланогенез. Патоморфологические изменения в эпидермисе и дерме.
- •4. Пятно. Клинические разновидности.
- •5. Экссудативные первичные высыпные элементы: волдырь, пустула, пузырек, пузырь. Вторичные высыпные элементы. Понятие о полиморфизме.
- •6. Пролиферативные первичные высыпные элементы: папула, бугорок, узел. Вторичные высыпные элементы. Понятие о полиморфизме
- •7. Дерматиты. Общая характеристика, классификация. Роль облигатных раздражителей и веществ, вызывающих сенсибилизацию, в патогенезе развития дерматита.
- •9. Простой контактный дерматит от действия облигатных химических раздражителей (кислоты, щелочи). Клиника. Лечение. Профилактика.
- •10. Поздняя кожная порфирия. Этиология и патогенез. Клинические проявления. Лечение и профилактика.
- •11. Ознобление. Патогенез. Клинические разновидности. Лечение профилактика.
- •12. Аллергические дерматиты. Этиология, патогенез. Клиника. Лечение, профилактика.
- •13. Токсикодермии. Общая характеристика, патогенез, типы аллергических реакций. Клинические разновидности. Лечение, профилактика
- •15. Многоформная экссудативная эритема. Этиология. Патогенез. Клинически е проявления. Лечение, профилактика.
- •16. Эпидермальный некролиз. Синдром Стивенса-Джонсона. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
- •17. Эпидермальный некролиз. Синдром Лайелла. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
- •19. Экзема (истинная, дисгидротическая, помфолекс). Этиология, патогенез, патоморфология. Клиника. Лечение и профилактика.
- •20. Микробная и микотическая экзема. Этиология, патогенез, патоморфология. Клиника. Лечение и профилактика.
- •21. Атопический дерматит. Этиология, патогенез. Клиника. Лечение, профилактика.
- •22. Острые поверхностные стафилодермии. Клинические разновидности. Диагностика. Лечение. Профилактика.
- •23. Острые глубокие стафилодермии. Клинические разновидности Особенности течения фурункула на лице. Клиника, диагностика, лечение.
- •24. Хроническая стафилодермия. Патогенетические факторы развития. Клиника. Лечение. Профилактика.
- •25. Эпидемическая стафилококковая пузырчатка новорожденных. Клиника, дифференциальная диагностика с сифилитической пузырчаткой. Лечение, профилактика.
- •26. Острые стрептодермии. Клинические разновидности. Клиника, диагностика. Лечение, профилактика.
- •27. Хронические стрептодермии. Вульгарная эктима. Клиника, диагностика. Лечение, профилактика.
- •28. Чесотка. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
- •29. Норвежская чесотка. Характеристика возбудителя. Эпидемиология. Диагностика. Клиника. Лечение. Профилактика.
- •30. Педикулез. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
- •33. Поверхностный кандидоз слизистых оболочек: полости рта, вульвовагинит, баланопостит. Патогенетические факторы. Клинические проявления. Лечение и профилактика.
- •37. Трихофития поверхностная. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
- •39. Дифференциальная диагностика паразитарного и вульгарного сикозов.
- •40. Микроспория. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
- •42. Дискоидная и диссеминированная красная волчанка. Этиология и патогенез. Клинические проявления. Патоморфология. Лечение. Диспансеризация.
- •43. Ограниченные формы склеродермии. Этиология и патогенез. Клинические проявления. Патоморфология. Лечение. Диспансеризация.
- •44. Пузырные дерматозы. Этиология, патогенез истинных акантолитических пузырчаток. Патоморфология. Современная классификация. Методы диагностики.
- •Буллезные дерматозы – группа заболеваний, для которых характерно образование пузырей в виде мономорфных высыпаний или в сочетании с другими первичными морфологическими элементами (полиморфная сыпь).
- •Этиология и патогенез пузырчатки до сих пор не выяснены. Предложены инфекционная, нейрогенная, токсическая и наследственная теории его развития, но ни одна из них не получила убедительных подтверждений.
- •Выделяют 2 вида акантолиза - высокий и низкий. Первый развивается на уровне зернистого слоя и характерен для листовидной и себорейной пузырчатки, второй - супрабазально, отмечается при вульгарной пузырчатке и ее варианте - вегетирующей.
- •Выделяют 4 основных формы, отличающиеся по клиническим, гистологическим и иммунопатологическим параметрам:
- •1) вульгарная
- •2) вегетирующая
- •3) листовидная
- •+ есть еще паранеопластическая (связана с раком).
- •Листовидная пузырчатка - аутоиммунное интраэпидермальное буллезное заболевание, характеризующееся образованием аутоантител класса IgG к десмоглеину-1.
- •Паранеопластическая пузырчатка (паренеопластический пемфигус) – редкое патологическое состояние кожи, слизистой оболочки рта и других слизистых оболочек, чаще развивается на фоне злокачественных лимфом различной локализации.
- •1. симптом Никольского, Асбо-Хансена, симптом груши.
- •– круглые, разобщенные;
- •– более мелкие, чем нормальные кератиноциты;
- •– объем ядер увеличен относительно объема цитоплазмы;
- •– цитоплазма базофильная, окрашивается неравномерно
- •3. Гистологическое исследование биоптатов кожи
- •5. Метод непрямой иммунофлюоресценции – поиск антител к Ig G в крови.
- •Для пузырчатки характерны следующие симптомы:
- •1) симптом Никольского - характеризуется сползанием верхних слоев эпидермиса при скользящем надавливании на непораженную на вид кожу. Краевой симптом определяется при потягивании за обрывки покрышки пузыря в виде отслойки эпидермиса;
- •Лечения в билете нет, но на всякий: ГКС, системно, наружно, ванны, душ со стероидами и тд.
- •45. Вульгарная пузырчатка. Вегетирующая пузырчатка. Этиология, патогенез, патоморфология, диагностика. Клиника. Лечение. Диспансеризация.
- •Жалобы и анамнез
- •48. Вирусные дерматозы. Общая характеристика. Простой пузырьковый герпес. Характеристика возбудителей. Клиника. Лечение, профилактика.
- •49. Опоясывающий герпес. Этиология, патогенез. Клинические разновидности, лечение, профилактика.
- •50. Бородавки. Папилломовирусная инфекция. Заразительный контагиозный моллюск. Характеристика возбудителей. Клинические проявления. Лечение. Профилактика.
- •51. Возбудитель сифилиса. Пути и условия заражения. Методы бактериологической и серологической диагностики. Биологические свойства бледной трепонемы. Иммунитет, реинфекция и суперинфекция при сифилисе.
- •52. Общая характеристика течения сифилиса. Современная классификация ВОЗ. Инкубационный период.
- •53. Ранний период сифилиса: первичный период. Твердый шанкр, клинические проявления. Атипичные и осложненные шанкры. Диагностика. Лечение. Профилактика.
- •54. Дифференциальная диагностика твердого шанкра с мягким шанкром и простым пузырьковым герпесом.
- •55. Ранний период сифилиса: вторичный период. Пятнистые сифилиды. Алопеция. Клиника Диагностика (серодиагностика). Лечение. Профилактика.
- •56. Ранний период сифилиса: вторичный период. Папулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
- •57. Ранний период сифилиса: вторичный период. Пустулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
- •58. Поздний период сифилиса: розеола Фурнье, бугорковые и гуммозные сифилиды. Клиника, диагностика (серодиагностика). Лечение.
- •59. Серодиагностика сифилиса. Скрытый ранний и поздний сифилис. Лечение.
- •60. Ранний врожденный сифилис: плода, грудного возраста, раннего детского возраста. Клинические проявления, диагностика. Профилактика.
- •61. Поздний врожденный сифилис. Клинические проявления, диагностика. Профилактика.
- •62. Лепра. Характеристика возбудителя. Эпидемиология. Лепроматозный тип лепры. Клинические проявления. Диагностика. Лепрозории. Лечение. Профилактика.
- •Мультибациллярная проказа
- •Олигобациллярная проказа
- •63. Лепра. Характеристика возбудителя. Эпидемиология. Турбекулоидный и недифференцированный типы. Клинические проявления. Диагностика. Лепрозории. Лечение. Профилактика.
- •64. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Туберкулезная волчанка. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •65. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Скрофулодерма. Бородавчатый туберкулез. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •66. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Диссеминированные формы туберкулеза. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •67. Дифференциальная диагностика бугоркового сифилида и туберкулезной волчанки.
- •69. Классификация сосудистых аномалий кожи. Этиология. Классификация, диагностика, лечение.
- •ГЕМАНГИОМА
- •МАЛЬФОРМАЦИИ
- •70. Меланоцитарные невусы – Этиология. Классификация, диагностика, профилактика.

Применение антибиотиков в лечении герпес-ассоциированной МЭЭ оправдано лишь при наличии признаков вторичной бактериальной инфекции — нарастание интоксикации и появление гнойного отделяемого.
Чтобы предупредить присоединение вторичной инфекции, эрозированные участки и пузыри обрабатывают растворами антисептиков, например, фукорцином, фурацилином или хлоргексидином.
Прогноз. Профилактика В большинстве случаев МЭЭ прогноз для жизни и здоровья благоприятный, за исключением
редких особо тяжёлых форм болезни у людей с пониженной резистентностью организма. Рубцы при заживлении повреждений не образуются, за редким исключением. Иногда на месте бывших элементов сыпи изменяется окрас кожи.
Рецидивировать МЭЭ может приблизительно в 30 % случаев. Особое внимание следует уделять тяжёлым поражениям слизистой оболочки и бактериальной суперинфекции[15].
В качестве первичной профилактики рекомендуется минимизировать риск заражения герпетической инфекцией:
соблюдать нормы личной гигиены;
избегать случайных половых связей;
практиковать защищённый секс.
Чтобы сохранить сопротивляемость организма инфекциям в норме, нужно рационально питаться, соблюдать оптимальный режим труда и отдыха, полноценно спать, регулярно закаляться, отказаться от вредных пристрастий.
Меры неспецифической вторичной профилактики формируются с учётом возможных триггерных факторов. Целесообразно обратить внимание на следующие моменты:
регулярное прохождение профилактических осмотров и своевременная санация (очищение) хронических очагов инфекции, при ассоциации с герпесвирусной инфекцией
— противовирусная терапия;
защита от избыточного облучения солнечным светом и ультрафиолетового облучения;
уменьшение вероятности переохлаждения;
исключение стрессовых воздействий и т. п.
Для предупреждения рецидивов герпес-ассоциированной МЭЭ применяется герпетическая поливакцина, которая вводится по особой схеме. Её эффективность достигает более 70 %: она в 2-4 раза уменьшает частоту рецидивов.
Сокращению числа рецидивов также способствует длительный превентивный приём синтетических ациклических нуклеозидов, препаратов интерферона[6], его индукторов и целого ряда неспецифических иммуномодуляторов[9].
16. Эпидермальный некролиз. Синдром Стивенса-Джонсона. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
ОПРЕДЕЛЕНИЕ
Синдром Стивенса-Джонсона / токсический эпидермальный некролиз – эпидермолитические лекарственные реакции (ЭЛР) – острые тяжелые аллергические реакции, характеризующиеся обширными поражениями кожи и слизистых оболочек, индуцированные приемом лекарственных препаратов.
В зависимости от площади пораженной кожи выделяют следующие формы ЭЛР:
·Синдром Стивенса-Джонсона (ССД) – менее 10% поверхности тела;
·Токсический эпидермальный некролиз (ТЭН, синдр. Лайелла) – более 30% пов. тела;
·Промежуточная форма ССД/ТЭН (поражение 10–30% кожи).
ЭТИОЛОГИЯ
(Т.к. это токсико-аллергическая реакция, то тут не прям этиологические факторы, а факторы риска, на которые может пойти реакция)
Факторы риска:
1) |
Прием ЛС: |
|
|
a. |
Чаще: сульфаниламиды, аллопуринол, фенитонин, карбамазепин, |
|
фенибутазол, пироксикам, хлормазанон, пенициллины |
|
|
b. |
Реже: цефалоспоринов, фторхинолонов, ванкомицина, рифампицина, |
|
этамбутола, теноксикама, тиапрофеновой кислоты, диклофенака, сулиндака, |
|
|
ибупрофена, кетопрофена, напроксена, тиабендазол |
|
2) |
В любом возрасте м.б., но после 40 лет риск выше |
|
3) |
ВИЧ+, Mycoplasma pneumoniae |
|
4) |
Сист. кр. волчанка в анамнезе |
|
5) |
Онкологические больные |
|
6) |
Воздействие лучевой терапии (из лекции) |
|
7) |
|
Наследственная предрасположенность (HLA*1502 только у лиц азиатского |
происхождения при назначении карбамазепина) – тоже из лекции
ПАТОГЕНЕЗ
Скрытый период м/у приемом ЛС и развитием клинич. картины (от 2 до 8 недель), необходимый для формирования иммунного ответа.
Т-клеточный (Т-киллеры или лучше Т-цитотоксические клетки или они же CD8+)
цитотоксический иммунный ответ: массовая гибель базальных кератиноцитов кожи и эпителия слизистых оболочек, вызванных Fas-индуцированным и перфорин/гранзимопосредованным апоптозом клеток
КЛИНИКА
1)Поражение слизистых оболочек (СО) как минимум двух органов, площадь поражения достигает не более 10% всего кожного покрова. Поражаются (по частоте встречаемости):
a.СО полости рта (СОПР) – 100% (также м.б. и носа, коже красной кайме губ)
b.Глаз – 91% (→ изъявления и рубцовые изм-я роговицы)
c.СО Половых органов – 57% (+СО мочевого пузыря → задержка мочи)
d.СО заднего прохода и в перианальной области – 5%
e.СО бронхов – 6%
2)Характер поражения СО:
a.Пузыри, которые быстро вскрываются, обнажая обширные, резко болезненные эрозии, покрытые сероватым фибринозным налетом.
b.На красной кайме губ часто образуются толстые буро-коричневые геморрагические корки.
c.При поражении глаз → блефароконъюнктивит → риск развития язвы роговицы и увеита.
d.Пациенты отказываются от приема пищи, жалобы на боль, жжение, повышенную чувствительность при глотании, парестезии, светобоязнь, болезненное мочеиспускание.
3)Начало острое (с-м интоксикации):
a.Температура тела (38...40°С),
b.Головной болью,
c.Коматозным состоянием,
d.Диспепсическими явлениями и др.
4)Высыпания на коже:
a.Ограниченный характер (до 10% пов-сти туловища)
b.Появляются на 3-5ый день от момента заболевания (от интоксикационных проявлений)
c.Локализуются преимущественно на коже лица и туловища.
d.Множественные полиморфные высыпания в виде багрово-красных пятен с синюшным оттенком, папул, пузырьков, мишеневидных очагов.
e.Очень быстро (в течение неск. часов) на этих местах формируются пузыри размером до ладони взрослого и больше; сливаясь, они могут достигать гигантских размеров.
f.Покрышки пузырей сравнительно легко разрушаются (+ симптом Никольского) → обширные ярко-красные эрозированные мокнущие поверхности, окаймленные обрывками покрышек пузырей («эпидермальный воротник»).
g.Иногда на коже ладоней и стоп появляются округлые темно-красные пятна с геморрагическим компонентом.
5)Осложнения: пневмония, гломерулонефрит, диарея, стриктуры пищевода
6) Течение около 6 нед., без лечения – летальный исход в 5-10% случаев (на фоне пневмонии, нефрита)
Фотки с лекции: https://docs.google.com/document/d/1CC2DipnIWEzt2IFW2jFDoEOwrHNu1ZLDnF0Lqk4zqBM/e dit?usp=sharing
ЛЕЧЕНИЕ (по клин. рекам и чуток Олисову)
Цели лечения
üУлучшение общего состояния пациента;
üРегресс высыпаний;
üПредупреждение развития системных осложнений и рецидивов заболевания.
Общие принципы:
A.Неотложная мед. помощь + транспортировка в ожоговый центр (отделение) либо в реанимационное отделение.
B.Немедленная отмена приема препарата, спровоцировавшего развитие ЭЛР (если не знаем, что именно спровоцировало, то отменить все не прям жизненно необходимые ЛС, особенно те, которые были назначены в последние 8 нед.)
C.Показания к госпитализации: Установленный д-з Синдрома Стивенса-Джонсона / токсического эпидермального некролиза.
Схемы лечения:
A.Системная терапия
a.ГКС системного действия:
§Преднизолон 90–150 мг в сутки в/м или в/в Или
§Дексаметазон 12–20 мг в сутки в/м или в/в.
b.Инфузионная терапия (допустимо чередование различных схем):
·Калия хлорид + натрия хлорид + магния хлорид (C) 400,0 мл внутривенно капельно, на курс 5–10 вливаний
или
·Натрия хлорид 0,9% (C) 400 мл внутривенно капельно на курс 5–10 вливаний или
·Кальция глюконат 10% (C) 10 мл 1 раз в сутки внутримышечно в течение 8–10 дней;
·Тиосульфат натрия 30% (C) 10 мл 1 раз в сутки внутривенно на курс 8–10 вливаний.
Также является оправданным проведение процедур гемосорбции, плазмафереза
c.При возникновении инфекционных осложнений: антибактериальные препараты с учетом выделенного возбудителя, его чувствительности к антибактериальным препаратам и тяжести клинических проявлений.
B.Наружная терапия
a. Тщательный уход и обработка кожных покровов путем очищения, удаления некротической ткани.
b.Не следует проводить обширное и агрессивное удаление некротически измененного эпидермиса, т.к. поверхностный некроз не является преградой для реэпителизации и может ускорять пролиферацию стволовых клеток посредством воспалительных цитокинов.
c.Растворы антисептиков:
·Раствор перекиси водорода 1%,
·Раствор хлоргексидина 0,06%,
·Раствор перманганата калия
d.Для обработки эрозий применяют раневые покрытия, анилиновые красители: метиленовый синий, фукорцин, бриллиантовый зеленый.
e.При поражении глаз –
·Консультация офтальмолога.
·Глазные капли с ГКС (дексаметазоном),
·Препараты искусственной слезы.
·Механическая деструкция ранних синехий в случае их формирования.
·Не рекомендуется использовать глазные капли с АБ препаратами в связи с
частым развитием синдрома «сухого глаза».
f. При поражении СОПР - полоскания неск. раз в день антисептическими (хлоргексидин, мирамистин) или противогрибковыми (клотримазол) растворами.
ПРОФИЛАКТИКА
Исключение препаратов, вызвавших данное заболевание.
Рекомендуется носить опознавательный браслет с указанием препаратов, вызвавших синдром Стивенса–Джонсона.
17. Эпидермальный некролиз. Синдром Лайелла. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
Синдром Лайелла = токсический эпидермальный некролиз - токсико-аллергическая реакция, характеризующаяся поражением кожи и слизистых оболочек в виде интенсивной отслойки и некроза эпидермиса, общей интоксикацией и изменениями внутренних органов.
Факторы риска:
•Прием лекарственного препарата
•Инфекция Mycoplasma pneumoniae, ВИЧ
•Наследственная предрасположенность (определяется аллелями HLA)
•Наличие онкологических заболеваний
•Воздействие лучевой терапии
Как правило, синдром Лайелла, развивается у лиц с отягощенным аллергологическим анамнезом, наиболее часто — на фоне перенесенной острой респираторной вирусной инфекции, по поводу которой больные принимали НПВП, жаропонижающие средства, антибиотики, витамины, пищевые добавки, т. е. на фоне полифармакотерапии.
Этиология (по методе):
•Медикаменты (К препаратам высокого риска относятся противосудорожные ароматические амины, такие как карбамазепин, фенобарбитал и фенитоин, ламотриджин, Бета-лактамные антибиотики, сульфаниламидные препараты (к которым относятся триметоприм/сульфаметоксазол и сульфасалазин), миноциклин, цефалоспорины, хинолоны, НПВП (в особенности пироксикам и мелоксикам, парацетамол), аллопуринол и невирапин)
•Инфекционные факторы (M.pneumoniae) (в основном у детей)
•<5% случаев имеют неизвестную причину
Патогенез
Массовая гибель кератиноцитов и клеток слизистых оболочек возникает в результате Fasиндуцированного и гранулизин-опосредованного апоптоза, при участии цитотоксических Т- клеток (CD8+ T-лимфоциты). Точный механизм, с помощью которого лекарственный препарат или инфекция приводит к активации цитотоксических Т-клеток и сигнального пути Fas/FasL, неизвестен.
Диагностика
Диагноз устанавливают на основании клинической картины (площадь пораженной кожи больше 30%), подтвержденной лабораторными данными Клиническая картин:
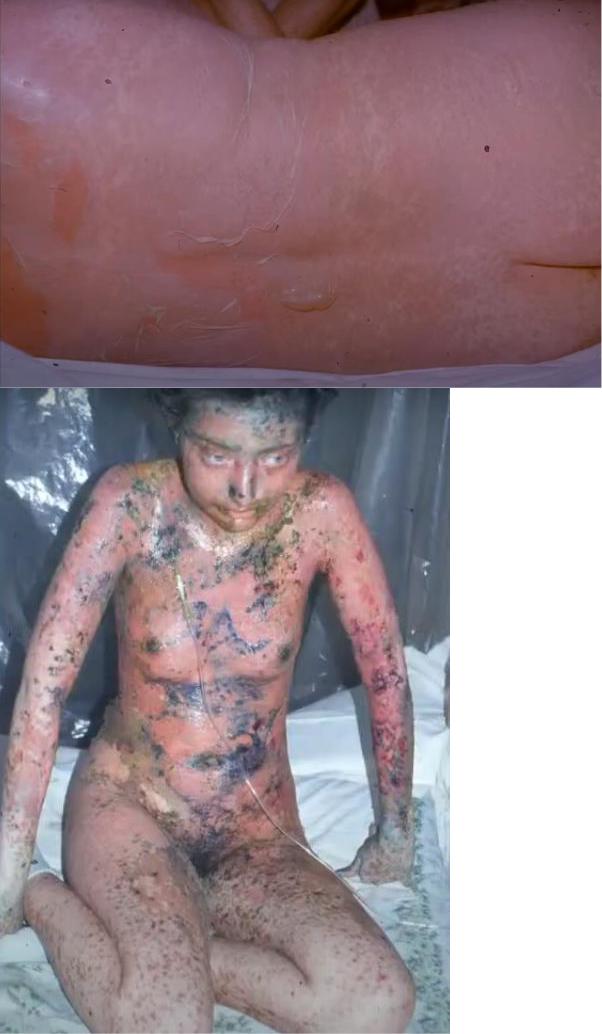
Острое начало (фебрильная температура, слабость, головная боль, боли в мышцах, болезненность, зуд, жжение кожи и слизистых оболочек). Затем по всему кожному покрову, особенно в складках и местах трения, появляются болезненные эритематозные очаги с «гофрированной» поверхностью. На фоне эритемы возникают крупные уплощенные пузыри с дряблой покрышкой, наполненные серозно-кровянистым содержимым. При надавливании на кожу, трении, в том числе бельем, эпидермис отслаивается сплошным пластом. Вследствие отслойки эпидермиса и вскрытия пузырей образуются обширные мокнущие болезненные эрозии, возникают некротические изменения в эпидермисе (симптом «обожженной кожи»). Эрозии могут занимать до 90 % всей поверхности кожи, из них выделяется обильный серозный или серозно-кровянистый экссудат, что приводит к обезвоживанию и нарушению водноэлектролитного баланса. Феномен Никольского резко положительный как в области высыпаний, так и на видимо неизмененной коже. Подобные изменения наблюдаются на слизистой оболочке глаз, ротовой полости, гортани, глотки, трахеи, бронхов, мочевого пузыря, гениталий. В зоне поражения происходит выпадение волос и ногтей, развиваются полиаденопатия и полиорганная недостаточность (нарушение функции почек, печени, легких, расстройство кровообращения).

Лабораторная диагностика:
В крови отмечаются лейкоцитоз, сдвиг формулы влево с появлением токсических форм нейтрофилов, лимфопения, исчезновение эозинофилов, гипопротеинемия; повышается уровень трансаминаз, билирубина, азота и мочевины. В моче наблюдаются белок и эритроциты. Тяжелое общее состояние больных характеризуется эндогенной интоксикацией, нарушением электролитного баланса, дегидратацией.
Тяжесть заболевания определяется степенью поражения слизистых оболочек и
системных поражений
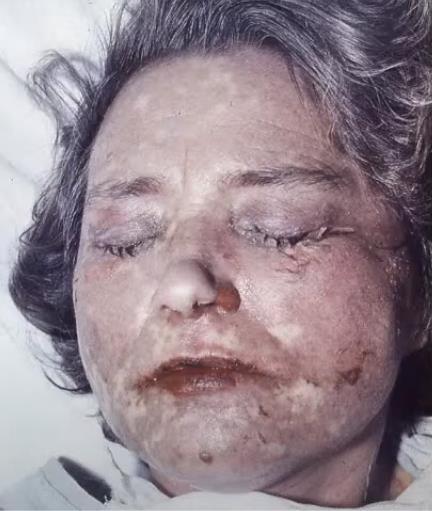
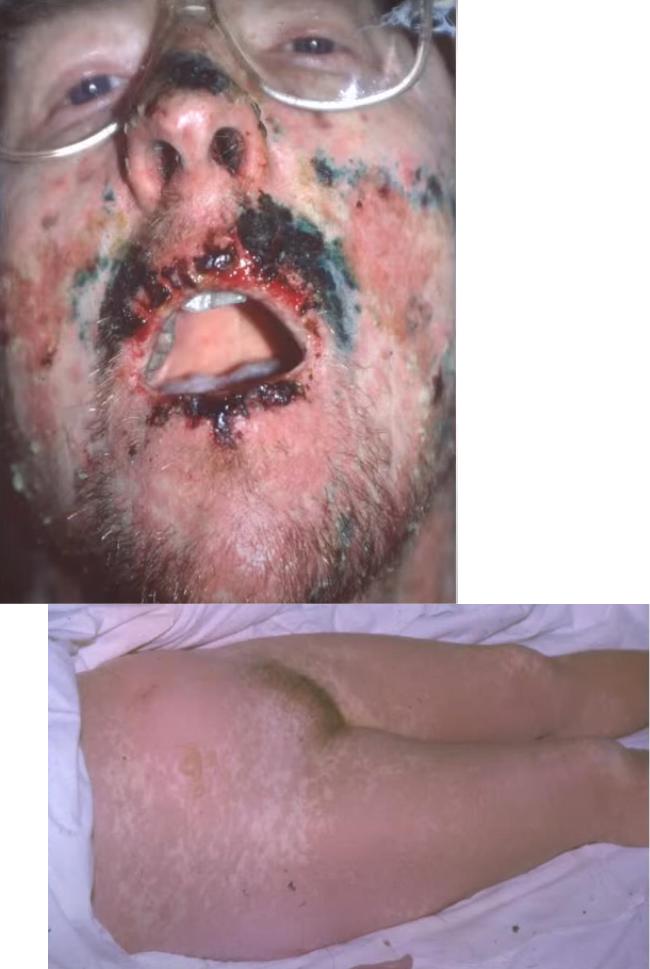
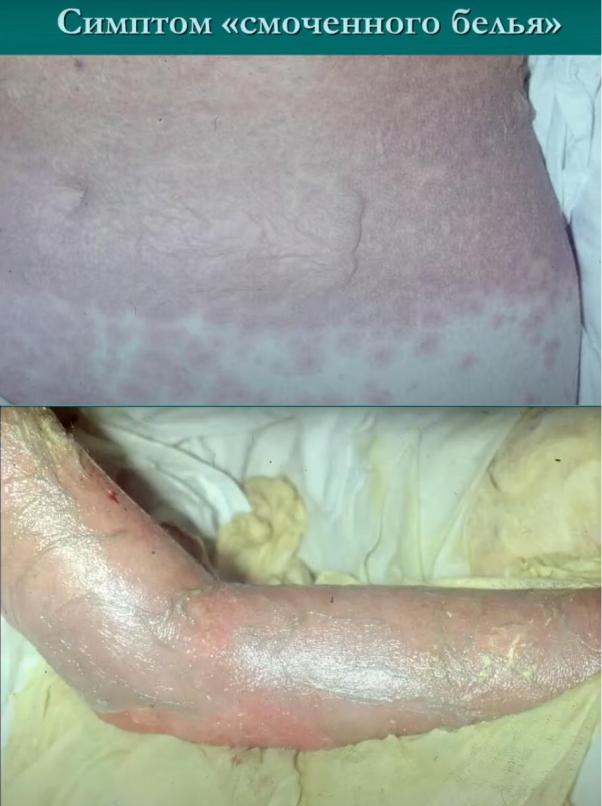
Смоченное бельё - полная потеря изначальной структуры кожей, как бы один большой пузырь
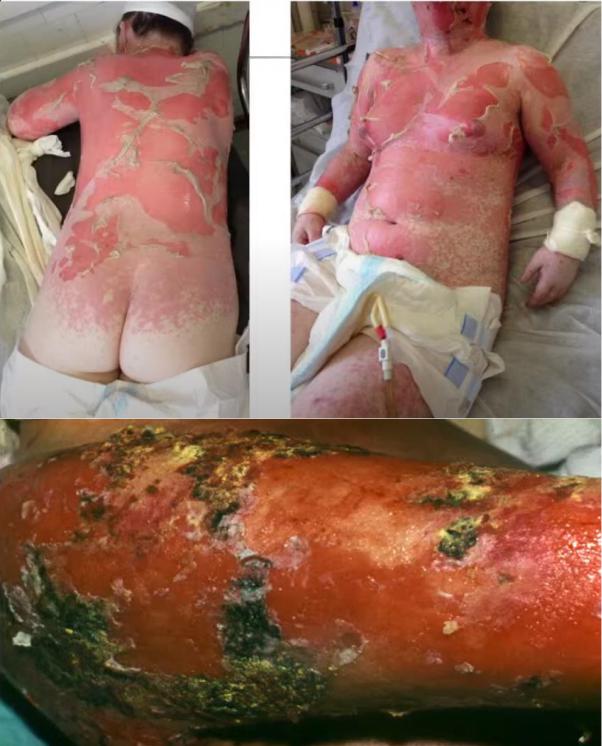
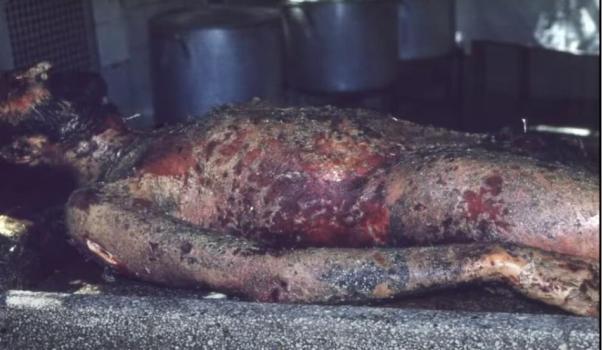
Лечение:
1.Отменить потенциально провоцирующие препараты.
2.Необходима ранняя госпитализация больных в реанимационное отделение для борьбы с синдромом интоксикации и нарушениями гомеостаза и нормализации водного, электролитного, белкового баланса.
3.Назначается кортикостероидная терапия из расчета по преднизолону 2—5 мг/кг, предпочтительно при парентеральном введении. Необходимо поддержание водноэлектролитного баланса.
4.Возможно проведение гемосорбции и плазмафереза. В литературе имеются сообщения об успешном применении внутривенного иммуноглобулина (IVIG).
5.Назначается антибактериальная терапия.
6.Больной должен находиться в теплой палате с бактерицидными лампами, желательно наличие согревающего каркаса над его постелью, как для ожогового больного.
7.Рекомендуются обильное питье, жидкая пища.
8.Для ухода за кожей используется стерильное или одноразовое белье.
9.Наружная терапия: назначаются аэрозоли с кортикостероидными и эпителизирующими средствами (Полькортолон*, Оксикорт*), водные растворы анилиновых красителей (бриллиантовый зеленый, метиленовый синий, эозин), защитные пленки и гели.
10.Топические антибиотики следует использовать на участках вторичного инфицирования. Они должны применяться на участках кожи с высоким риском инфицирования, таких как периоральная, периокулярная и интертригинозная зоны.
11. Предотвращение развития |
синехий конъюнктивы (использование |
амниотических |
мембран предупреждало развитие хронических осложнений глаз и |
век, рубцовых |
|
осложнений, ведущих к стойкой глазной боли и расстройству зрения) и вагинальноуретральных спаек (Немедленная консультация офтальмолога.
12.Консультация оториноларинголога, уролога или гинеколога может потребоваться в зависимости от области поражения слизистых оболочек
Смертность порядка 30-40%.
Профилактика:
Заключается в рациональном применении медикаментозных средств с учетом их переносимости (данные анамнеза, аллергическое тестирование) и недопустимости полипрагмазии.
18.Крапивница. Острая и хроническая формы. Отек Квинке. Этиология,
патоморфология. Клиника. Лечение. Профилактика.
Крапивница (уртикария) — заболевание, которое сопровождается высыпанием на коже волдырей.
Волдырь — островоспалительный элемент сыпи, возникающий вследствие отека сосочкового слоя дермы. Волдыри быстро появляются и исчезают бесследно, обычно имеют ярко-розовую
окраску, |
а |
в |
центре |
фарфорово-белую. |
Этиология |
|
|
и |
патогенез. |
Патогенез крапивницы сводится к дегрануляции тучных клеток. Выделяют иммунологические и неиммунологические механизмы развития крапивницы. Иммунологические механизмы связаны с реакциями гиперчувствительности немедленного типа, которые опосредованы IgE. Образуются комплексы антиген—антитело, которые вызывают дегрануляцию тучных клеток с освобождением гистамина и других биологически активных веществ лейкотриенов и простагландина. Существует и псевдоаллергический механизм развития крапивницы, возникающий в результате действия на тучные клетки веществ — гистаминолибераторов. Провоцировать развитие крапивницы могут продукты, пищевые добавки, лекарства, инфекции,
глистная |
инвазия, |
|
лямблиоз. |
Клиническая |
|
|
картина: |
Крапивница, которая продолжается менее 6 нед, является |
острой. Если |
заболевание |
|
продолжается |
дольше 6 нед, то речь идет о |
хронической |
крапивнице. |
Острая крапивница. Характеризуется внезапным началом, появлением сильного зуда и высыпанием уртикарных элементов различных размеров, розового цвета. Центр волдырей обычно имеет более бледную окраску, а по периферии цвет высыпаний ярко-розовый. Форма волдырей может быть различной, они могут сливаться с образованием фигур с неправильными очертаниями. При обильных высыпаниях нарушается общее состояние больного, повышается температура. Иногда появляются слабость, головная боль, бронхоспазм, тошнота. Иногда высыпания могут возникать на слизистых оболочках. Чаще острая крапивница развивается при пищевой и лекарственной аллергии. Хроническая крапивница. Чаще развивается на фоне хронических очагов инфекции, глистных инвазий, нарушений со стороны ЖКТ и гепатобилиарной системы. Заболевание характеризуется периодическим высыпанием волдырей на коже и слизистых оболочках.
Высыпания |
могут |
сопровождаться |
нарушением |
общего |
состояния. |
Лечение. |
|
|
|
|
|
Симптоматическое лечение заключается в назначении антигистаминных препаратов. Антигистаминные средства подавляют вазодилатацию, уменьшают сосудистую проницаемость и выход жидкой части плазмы через стенку сосудов в ткани. Для лечения крапивницы используют как блокаторы гистаминовых рецепторов первого поколения (хлоропирамин — Супрастин, клемастин — Тавегил), так и блокаторы гистаминовых рецепторов второго поколения (цетиризин, левоцетиризин, лоратадин, дезлоратадин). В некоторых случаях возможно развитие гигантской крапивницы — отека Квинке, который характеризуется отеком дермы и подкожной клетчатки. При этом чаще всего поражаются губы, язык, гортань, конечности, половые органы, часто сопровождается болью и жжением в области очага поражения. Кожа в зоне отека белого, реже розового цвета. Отек Квинке держится от нескольких часов до 1—2 дней. При развитии процесса в области гортани может развиться стеноз гортани с асфиксией. Лечение заключается в назначении кортикостероидных гормонов в сочетании с антигистаминными средствами, препаратами кальция и адреналином. При обширном отеке вводят 0,1—0,5 мл раствора Адреналина подкожно. В случае наследственного ангионевротического отека антигистаминные и кортикостероидные препараты неэффективны, необходимо срочно провести заместительную терапию — вводят свежую плазму. Больные со всеми формами отека Квинке нуждаются в срочной госпитализации в отделение реанимации. Прогноз при крапивнице и отеке Квинке благоприятный. Исключение составляет наследственный отек Квинке, который без лечения может закончиться смертью.
Профилактика.
Профилактика крапивницы заключается в тщательном анализе аллергологического анамнеза перед назначением медикаментозного лечения. Особое внимание следует обращать на
