
- •1. Исторические этапы развития дерматовенерологии.
- •2. Защитная реакция кожи. Кожа – физиологический барьер между организмом и внешней средой. Кожа – орган чувств. Различные виды кожной чувствительности. Роль кожи в регуляции тепла в организме и в обмене веществ.
- •3. Процесс ороговения, меланогенез. Патоморфологические изменения в эпидермисе и дерме.
- •4. Пятно. Клинические разновидности.
- •5. Экссудативные первичные высыпные элементы: волдырь, пустула, пузырек, пузырь. Вторичные высыпные элементы. Понятие о полиморфизме.
- •6. Пролиферативные первичные высыпные элементы: папула, бугорок, узел. Вторичные высыпные элементы. Понятие о полиморфизме
- •7. Дерматиты. Общая характеристика, классификация. Роль облигатных раздражителей и веществ, вызывающих сенсибилизацию, в патогенезе развития дерматита.
- •9. Простой контактный дерматит от действия облигатных химических раздражителей (кислоты, щелочи). Клиника. Лечение. Профилактика.
- •10. Поздняя кожная порфирия. Этиология и патогенез. Клинические проявления. Лечение и профилактика.
- •11. Ознобление. Патогенез. Клинические разновидности. Лечение профилактика.
- •12. Аллергические дерматиты. Этиология, патогенез. Клиника. Лечение, профилактика.
- •13. Токсикодермии. Общая характеристика, патогенез, типы аллергических реакций. Клинические разновидности. Лечение, профилактика
- •15. Многоформная экссудативная эритема. Этиология. Патогенез. Клинически е проявления. Лечение, профилактика.
- •16. Эпидермальный некролиз. Синдром Стивенса-Джонсона. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
- •17. Эпидермальный некролиз. Синдром Лайелла. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
- •19. Экзема (истинная, дисгидротическая, помфолекс). Этиология, патогенез, патоморфология. Клиника. Лечение и профилактика.
- •20. Микробная и микотическая экзема. Этиология, патогенез, патоморфология. Клиника. Лечение и профилактика.
- •21. Атопический дерматит. Этиология, патогенез. Клиника. Лечение, профилактика.
- •22. Острые поверхностные стафилодермии. Клинические разновидности. Диагностика. Лечение. Профилактика.
- •23. Острые глубокие стафилодермии. Клинические разновидности Особенности течения фурункула на лице. Клиника, диагностика, лечение.
- •24. Хроническая стафилодермия. Патогенетические факторы развития. Клиника. Лечение. Профилактика.
- •25. Эпидемическая стафилококковая пузырчатка новорожденных. Клиника, дифференциальная диагностика с сифилитической пузырчаткой. Лечение, профилактика.
- •26. Острые стрептодермии. Клинические разновидности. Клиника, диагностика. Лечение, профилактика.
- •27. Хронические стрептодермии. Вульгарная эктима. Клиника, диагностика. Лечение, профилактика.
- •28. Чесотка. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
- •29. Норвежская чесотка. Характеристика возбудителя. Эпидемиология. Диагностика. Клиника. Лечение. Профилактика.
- •30. Педикулез. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
- •33. Поверхностный кандидоз слизистых оболочек: полости рта, вульвовагинит, баланопостит. Патогенетические факторы. Клинические проявления. Лечение и профилактика.
- •37. Трихофития поверхностная. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
- •39. Дифференциальная диагностика паразитарного и вульгарного сикозов.
- •40. Микроспория. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
- •42. Дискоидная и диссеминированная красная волчанка. Этиология и патогенез. Клинические проявления. Патоморфология. Лечение. Диспансеризация.
- •43. Ограниченные формы склеродермии. Этиология и патогенез. Клинические проявления. Патоморфология. Лечение. Диспансеризация.
- •44. Пузырные дерматозы. Этиология, патогенез истинных акантолитических пузырчаток. Патоморфология. Современная классификация. Методы диагностики.
- •Буллезные дерматозы – группа заболеваний, для которых характерно образование пузырей в виде мономорфных высыпаний или в сочетании с другими первичными морфологическими элементами (полиморфная сыпь).
- •Этиология и патогенез пузырчатки до сих пор не выяснены. Предложены инфекционная, нейрогенная, токсическая и наследственная теории его развития, но ни одна из них не получила убедительных подтверждений.
- •Выделяют 2 вида акантолиза - высокий и низкий. Первый развивается на уровне зернистого слоя и характерен для листовидной и себорейной пузырчатки, второй - супрабазально, отмечается при вульгарной пузырчатке и ее варианте - вегетирующей.
- •Выделяют 4 основных формы, отличающиеся по клиническим, гистологическим и иммунопатологическим параметрам:
- •1) вульгарная
- •2) вегетирующая
- •3) листовидная
- •+ есть еще паранеопластическая (связана с раком).
- •Листовидная пузырчатка - аутоиммунное интраэпидермальное буллезное заболевание, характеризующееся образованием аутоантител класса IgG к десмоглеину-1.
- •Паранеопластическая пузырчатка (паренеопластический пемфигус) – редкое патологическое состояние кожи, слизистой оболочки рта и других слизистых оболочек, чаще развивается на фоне злокачественных лимфом различной локализации.
- •1. симптом Никольского, Асбо-Хансена, симптом груши.
- •– круглые, разобщенные;
- •– более мелкие, чем нормальные кератиноциты;
- •– объем ядер увеличен относительно объема цитоплазмы;
- •– цитоплазма базофильная, окрашивается неравномерно
- •3. Гистологическое исследование биоптатов кожи
- •5. Метод непрямой иммунофлюоресценции – поиск антител к Ig G в крови.
- •Для пузырчатки характерны следующие симптомы:
- •1) симптом Никольского - характеризуется сползанием верхних слоев эпидермиса при скользящем надавливании на непораженную на вид кожу. Краевой симптом определяется при потягивании за обрывки покрышки пузыря в виде отслойки эпидермиса;
- •Лечения в билете нет, но на всякий: ГКС, системно, наружно, ванны, душ со стероидами и тд.
- •45. Вульгарная пузырчатка. Вегетирующая пузырчатка. Этиология, патогенез, патоморфология, диагностика. Клиника. Лечение. Диспансеризация.
- •Жалобы и анамнез
- •48. Вирусные дерматозы. Общая характеристика. Простой пузырьковый герпес. Характеристика возбудителей. Клиника. Лечение, профилактика.
- •49. Опоясывающий герпес. Этиология, патогенез. Клинические разновидности, лечение, профилактика.
- •50. Бородавки. Папилломовирусная инфекция. Заразительный контагиозный моллюск. Характеристика возбудителей. Клинические проявления. Лечение. Профилактика.
- •51. Возбудитель сифилиса. Пути и условия заражения. Методы бактериологической и серологической диагностики. Биологические свойства бледной трепонемы. Иммунитет, реинфекция и суперинфекция при сифилисе.
- •52. Общая характеристика течения сифилиса. Современная классификация ВОЗ. Инкубационный период.
- •53. Ранний период сифилиса: первичный период. Твердый шанкр, клинические проявления. Атипичные и осложненные шанкры. Диагностика. Лечение. Профилактика.
- •54. Дифференциальная диагностика твердого шанкра с мягким шанкром и простым пузырьковым герпесом.
- •55. Ранний период сифилиса: вторичный период. Пятнистые сифилиды. Алопеция. Клиника Диагностика (серодиагностика). Лечение. Профилактика.
- •56. Ранний период сифилиса: вторичный период. Папулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
- •57. Ранний период сифилиса: вторичный период. Пустулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
- •58. Поздний период сифилиса: розеола Фурнье, бугорковые и гуммозные сифилиды. Клиника, диагностика (серодиагностика). Лечение.
- •59. Серодиагностика сифилиса. Скрытый ранний и поздний сифилис. Лечение.
- •60. Ранний врожденный сифилис: плода, грудного возраста, раннего детского возраста. Клинические проявления, диагностика. Профилактика.
- •61. Поздний врожденный сифилис. Клинические проявления, диагностика. Профилактика.
- •62. Лепра. Характеристика возбудителя. Эпидемиология. Лепроматозный тип лепры. Клинические проявления. Диагностика. Лепрозории. Лечение. Профилактика.
- •Мультибациллярная проказа
- •Олигобациллярная проказа
- •63. Лепра. Характеристика возбудителя. Эпидемиология. Турбекулоидный и недифференцированный типы. Клинические проявления. Диагностика. Лепрозории. Лечение. Профилактика.
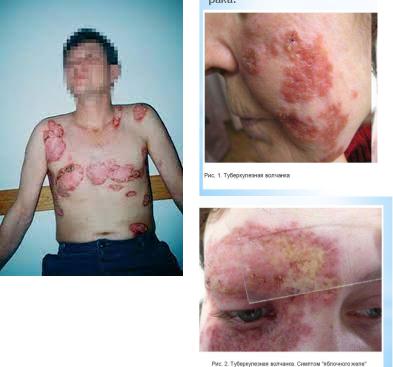
- •64. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Туберкулезная волчанка. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •65. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Скрофулодерма. Бородавчатый туберкулез. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •66. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Диссеминированные формы туберкулеза. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •67. Дифференциальная диагностика бугоркового сифилида и туберкулезной волчанки.
- •69. Классификация сосудистых аномалий кожи. Этиология. Классификация, диагностика, лечение.
- •ГЕМАНГИОМА
- •МАЛЬФОРМАЦИИ
- •70. Меланоцитарные невусы – Этиология. Классификация, диагностика, профилактика.
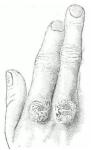
периферии которой остается фиолетово-красная каёмка, не покрытая роговыми наслоениями. Процесс прогрессирует очень медленно (годы).
Разрешается процесс пигментированной рубцовой атрофией. Иногда бородавчатый туберкулез может осложняться туберкулезным лимфангитом. Патогистологически: выраженный акантоз, папилломатоз и гиперкератоз. В верхнем и среднем отделах дермы диффузный воспалительный инфильтрат, состоящий из лимфоцитов, плазматических клеток и нейтрофилов, в котором можно обнаружить группы эпителиоидных и гигантских клеток Пирогова – Лангханса. Иногда отмечается казеозный некроз. Коллагеновые и эластические волокна в области инфильтрата почти полностью разрушены.
Диагностика (кратко, повторение). На все формы туберкулеза составляется извещение по форме 089. Методы диагностики туберкулеза кожи включают:
•гистологическое исследование биоптатов кожи (эпителиоидные клетки с включением гигантских многоядерных клеток Лангханса, казеозный некроз)
•бактериологическое исследование (окраска по Цилю-Нильсену)
•ПЦР;
•туберкулиновые пробы —внутрикожные пробы с туберкулином (реакция Манту, Пирке), иммунологический тест Т – SPOT, который основан на выявлении сенсибилизированных микобактерией Коха Т-лимфоцитов.
Терапия проводится в люпозориях (специализированные стационары). длительно при всех
формах туберкулеза кожи обычно 6—8 мес и даже до 8—10 мес, после чего больного направляют на 3 мес в санаторий. В дальнейшем при всех формах в течение 2 лет, а при туберкулезной волчанке — 3 года больные должны получать противорецидивное лечение весной и осенью. Противотуберкулезные средства назначаются в сочетании: рифампицин (10 мг/кг в сутки) и изониазид (5 мг/кг в сутки). Изониазид и рифампицинпринимают в течение 9 мес. Так как кожный туберкулез — одна из форм проявления общего туберкулеза, лечение его должно быть направлено не только на ликвидацию туберкулезной инфекции в организме больного, но и на устранение патогенетических факторов, способствующих развитию поражения кожи и улучшению общего состояния больного.
Профилактика. Профилактические мероприятия при туберкулезе кожи связаны с профилактикой органного туберкулеза. В родильных домах проводится прививка БЦЖ. Больные состоят на диспансерном учете.
66. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Диссеминированные формы туберкулеза. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
Лекция Характеристика возбудителя: Микобактерии туберкулеза имеют вид прямых или слегка
изогнутых палочек, неподвижны, спор не образуют, имеют микрокапсулу. В составе клеточной стенки микобактерий присутствуют специфические соединения: внешние липиды, миколовые кислоты, липоарабиноманнан, маннозиды, полисахариды и пептидогликан. Высокое содержание липидов определяет спиртоустойчивость, щелочеустойчивость и кислотоустойчивость микобактерий. Гр+.
Факторы патогенности:
-корд-фактор – гликолипид клеточной стенки (эфир трегаллозы и миколовой кислоты), вызывающий повреждение клеточных мембран; - липиды, содержащие миколовую, фтионовую, масляную, пальмитиновую,
туберкулостеариновую кислоты, вызывающие появление многочисленных гигантских клеток;
-сульфатиды - серосодержащие поверхностные гликолипиды, усиливающие токсическое и антифагоцитарное действие корд-фактора, препятствующие слиянию фагосомы с лизосомой;
-липоарабиноманнан (LAM) – гетерополисахарид, подавляющий активацию Т-лимфоцитов и
лейкоцитов, вызывающий секрецию макрофагами ФНО (под действием ФНО развивается лихорадка, отмечается снижение веса) и ИЛ-10 (тормозит пролиферацию Т-клеток); - микозиды – специфические воска, образующие защитный экран на поверхности клетки. Возбудители туберкулеза не образуют экзотоксинов.
Туберкулез кожи - один из клинических вариантов гранулематозного инфекционного заболевания человека, которое развивается в результате внедрения в кожу возбудителя - микобактерии (человеческой, бычьей, птичьей).
Является вторичной инфекцией - аутогенная реинфекция. Проникает в кожу лимфогенно или гематогенно.
Эпидемиология - 3-5% всех случаев туберкулеза. Не опасен, не является источником заражения. “кожа - могила для туберкулезной палочки”.
Патогенетические факторы
1)гиповитаминоз - недостаток В, А, С
2)Гормональные дисфункции - патология ЩЖ, надпочечников, СД
3)Патология нервной системы, стрессы
4)Иммунодефицит
5)Сосудистые нарушения - венозный застой
6)Неблагоприятные социально-бытовые и климатические условия
7)Инфекционные заболевания
Диагностика:
1)Иммунологический тест T-SPOT TB - берется кровь больного, в ней выявляют Т-клетки, ответившие на стимуляцию АГ микобактерий ГЗТ 4 тип.
2)Реакция Манту
3)Реакция Пирке
Характерен туберкулезный бугорок - в центре казеозный некроз, скопление эпителиоидных и лимфоидных клеток, эндо и периартерииты, клетки Пирогова-Ланганса.
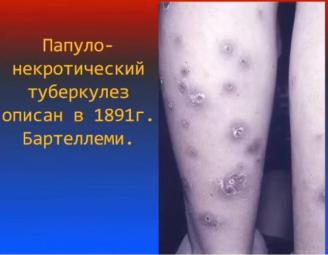
Диссеминированные формы:
1. Папуло-некротический туберкулез. Описан в 1891г Бартеллеми Представляет собой инфекционно-аллергический васкулит. Преимущественно болеют
женщины, отягощенные эндокринной патологией, с ожирением, в климактерическом периоде на фоне гиповитаминозов.
Локализуется в области конечностей, симметрично. Преимущественно задняя поверхность голени. Характерны штампованные белого цвета рубчики (вдавлены). Общее состояние не нарушено
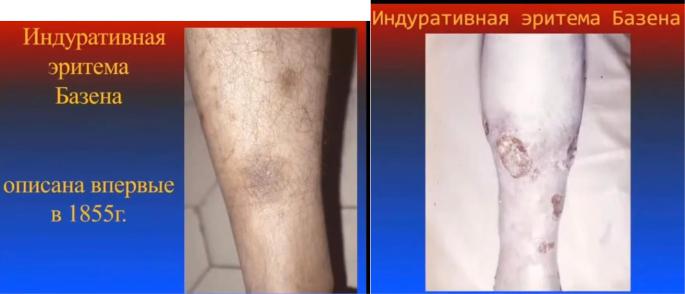
2. Индуративная эритема Базена. Описана в 1855г.
Глубокая форма инфекционно-аллергического васкулита. Формирование узлов в гиподерме, страдают сосуды. Кожа над узлом застойно синего цвета, пигментирована, может изъязвляться или рассасываться с гиперпигментацией. Очагов поаржения 1-3-5.
Туберкулез регистрируется по форме 089.
100% госпитализация в люпозории (туберкулезный стационар). Первый в Москве в 1921г. открыт.
Терапия:
-изониазид -этамбутол -пиразинамид -солюзид -стрептомицин -рифампицин
Профилактика – БЦЖ
67. Дифференциальная диагностика бугоркового сифилида и туберкулезной волчанки.
|
|
Бугорковый сифилид |
|
Вульгарная |
|
|
|
|
|
туберкулезная волчанка |
|
|
|
|
|
||
Начало заболевания |
Взрослые |
|
В любом возрасте, чаще |
||
|
|
|
|
у детей |
|
|
|
|
|
||
Локализация |
и |
Бедра, лицо, спина, |
Лицо, реже туловище и |
||
расположение |
слизистые. |
|
конечности. |
|
|
|
|
Локализованы, |
|
Локализованы, |
|
|
|
сгруппированы, |
|
тенденция к слиянию |
и |
|
|
изолированы, |
без |
формированию |
|
|
|
слияния |
|
диффузных очагов. |
|
|
|
|
|
|
|
Цвет |
|
Медно-красный, |
с |
Розово-красный |
с |
|
|
синюшным оттенком |
|
желтоватым оттенком |
|
|
|
|
|
|
|
Консистенция |
Плотно-эластическая |
|
Мягкая |
|
|
|
|
|
|
|
|
Симптом |
«яблочного |
- |
|
+ |
|
желе» |
|
|
|
|
|
|
|
|
|
|
|
Язвы |
Правильной |
округлой |
Мягкие, с |
подрытыми |
||
|
формы, |
с |
плотными |
краями. |
Дно |
с |
|
отвесными |
|
грануляциями, |
|
||
|
приподнятыми |
краями. |
кровоточит |
|
|
|
|
Дно чистое, гладкое, не |
|
|
|
||
|
кровоточит, субъективно |
|
|
|
||
|
не ощущается |
|
|
|
|
|
|
|
|
|
|
||
Течение |
Относительно |
быстрое |
Продолжительное |
|
||
|
(месяцы) |
|
|
(ГОДЫ) |
|
|
|
|
|
|
|||
Рубцы |
Неправильной |
формы, |
Поверхностные, гладкие, |
|||
|
различной |
глубины и |
с |
глянцевой |
||
|
окраски |
«мозаичные» |
поверхностью, |
|
||
|
(есть |
пигментная |
белесоватые, |
«симптом |
||
|
каемка), «вдавленные» |
папиросной бумаги» |
||||
|
|
|
||||
Рецидивы в области |
Никогда («бродяга») |
Свежие бугорки на месте |
||||
рубцов |
|
|
|
старых |
|
рубцов |
|
|
|
|
(«домосед») |
|
|
|
|
|
|
|
||
Классические |
+ у 70% пациентов |
- |
|
|
||
серологические реакции |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
68. Соединительно-тканные доброкачественные опухоли кожи. Фиброма. Дерматофиброма. Ксантелязмы. Этиология. Классификация, диагностика, лечение. Фиброма
Фиброма кожи представляет собой плотное безболезненное образование, подкожное или внутрикожное, состоящее из волокнистой соединительной ткани. Может локализоваться на любом участке кожи или слизистых, но чаще появляется на голове и туловище.

В зависимости от количественного содержания клеток и коллагеновых волокон принято различать твердую и мягкую фиброму.
Твердая фиброма
Твердая фиброма представляет собой образование плотной консистенции, выступающее над поверхностью кожи, ограниченно-подвижное, цвета нормальной кожи или слабо-розовой окраски. Поверхность фибромы гладкая, кожный рельеф стерт. Обычно твердая фиброма располагается на широком основании, но может быть и на ножке. Выявляется примерно с одинаковой частотой у мужчин и женщин независимо от возраста, может существовать с рождения. Локализуется на любом участке кожи, иногда на слизистых оболочках.
Мягкая фиброма
Мягкая фиброма - это полип, свисающий на тонкой ножке, имеющий круглую или овальную форму. Может иметь дольчатое строение и складчатую поверхность. Размеры обычно колеблются в пределах 1-10 мм. Поражение кожи чаще множественное. Локализуется часто в кожных складках (подмышечные впадины, паховая область, под молочными железами). При пальпации - мягкая, дряблой консистенции.
Фибромы кожи могут длительное время не увеличиваться в размерах и не причинять никаких неудобств. Однако при увеличении фибромы, появлении болевых ощущений, физических неудобств или травмировании фибромы рекомендуется хирургическое иссечение.
Все удаленные ткани отправляются на последующее гистологическое исследование для исключения злокачественных процессов.
Дерматофиброма
Дерматофибромы – это плотные красно-коричневого цвета папулы, состоящие из соединительной ткани. Они, как правило, возникают на бедрах или ногах, но могут возникнуть и в любом другом месте.
Дерматофибромы распространены среди взрослых, особенно среди женщин. Причина их появления, вероятно, генетическая. Как правило, поражения от 0,5 до 1 см в диаметре, плотные, а после легкого надавливания может образовываться углубление. В большинстве случаев поражения бессимптомны, но некоторые из них сопровождаются зудом или могут изъязвляться после незначительной травмы.
