
- •1. Исторические этапы развития дерматовенерологии.
- •2. Защитная реакция кожи. Кожа – физиологический барьер между организмом и внешней средой. Кожа – орган чувств. Различные виды кожной чувствительности. Роль кожи в регуляции тепла в организме и в обмене веществ.
- •3. Процесс ороговения, меланогенез. Патоморфологические изменения в эпидермисе и дерме.
- •4. Пятно. Клинические разновидности.
- •5. Экссудативные первичные высыпные элементы: волдырь, пустула, пузырек, пузырь. Вторичные высыпные элементы. Понятие о полиморфизме.
- •6. Пролиферативные первичные высыпные элементы: папула, бугорок, узел. Вторичные высыпные элементы. Понятие о полиморфизме
- •7. Дерматиты. Общая характеристика, классификация. Роль облигатных раздражителей и веществ, вызывающих сенсибилизацию, в патогенезе развития дерматита.
- •9. Простой контактный дерматит от действия облигатных химических раздражителей (кислоты, щелочи). Клиника. Лечение. Профилактика.
- •10. Поздняя кожная порфирия. Этиология и патогенез. Клинические проявления. Лечение и профилактика.
- •11. Ознобление. Патогенез. Клинические разновидности. Лечение профилактика.
- •12. Аллергические дерматиты. Этиология, патогенез. Клиника. Лечение, профилактика.
- •13. Токсикодермии. Общая характеристика, патогенез, типы аллергических реакций. Клинические разновидности. Лечение, профилактика
- •15. Многоформная экссудативная эритема. Этиология. Патогенез. Клинически е проявления. Лечение, профилактика.
- •16. Эпидермальный некролиз. Синдром Стивенса-Джонсона. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
- •17. Эпидермальный некролиз. Синдром Лайелла. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
- •19. Экзема (истинная, дисгидротическая, помфолекс). Этиология, патогенез, патоморфология. Клиника. Лечение и профилактика.
- •20. Микробная и микотическая экзема. Этиология, патогенез, патоморфология. Клиника. Лечение и профилактика.
- •21. Атопический дерматит. Этиология, патогенез. Клиника. Лечение, профилактика.
- •22. Острые поверхностные стафилодермии. Клинические разновидности. Диагностика. Лечение. Профилактика.
- •23. Острые глубокие стафилодермии. Клинические разновидности Особенности течения фурункула на лице. Клиника, диагностика, лечение.
- •24. Хроническая стафилодермия. Патогенетические факторы развития. Клиника. Лечение. Профилактика.
- •25. Эпидемическая стафилококковая пузырчатка новорожденных. Клиника, дифференциальная диагностика с сифилитической пузырчаткой. Лечение, профилактика.
- •26. Острые стрептодермии. Клинические разновидности. Клиника, диагностика. Лечение, профилактика.
- •27. Хронические стрептодермии. Вульгарная эктима. Клиника, диагностика. Лечение, профилактика.
- •28. Чесотка. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
- •29. Норвежская чесотка. Характеристика возбудителя. Эпидемиология. Диагностика. Клиника. Лечение. Профилактика.
- •30. Педикулез. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
- •33. Поверхностный кандидоз слизистых оболочек: полости рта, вульвовагинит, баланопостит. Патогенетические факторы. Клинические проявления. Лечение и профилактика.
- •37. Трихофития поверхностная. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
- •39. Дифференциальная диагностика паразитарного и вульгарного сикозов.
- •40. Микроспория. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
- •42. Дискоидная и диссеминированная красная волчанка. Этиология и патогенез. Клинические проявления. Патоморфология. Лечение. Диспансеризация.
- •43. Ограниченные формы склеродермии. Этиология и патогенез. Клинические проявления. Патоморфология. Лечение. Диспансеризация.
- •44. Пузырные дерматозы. Этиология, патогенез истинных акантолитических пузырчаток. Патоморфология. Современная классификация. Методы диагностики.
- •Буллезные дерматозы – группа заболеваний, для которых характерно образование пузырей в виде мономорфных высыпаний или в сочетании с другими первичными морфологическими элементами (полиморфная сыпь).
- •Этиология и патогенез пузырчатки до сих пор не выяснены. Предложены инфекционная, нейрогенная, токсическая и наследственная теории его развития, но ни одна из них не получила убедительных подтверждений.
- •Выделяют 2 вида акантолиза - высокий и низкий. Первый развивается на уровне зернистого слоя и характерен для листовидной и себорейной пузырчатки, второй - супрабазально, отмечается при вульгарной пузырчатке и ее варианте - вегетирующей.
- •Выделяют 4 основных формы, отличающиеся по клиническим, гистологическим и иммунопатологическим параметрам:
- •1) вульгарная
- •2) вегетирующая
- •3) листовидная
- •+ есть еще паранеопластическая (связана с раком).
- •Листовидная пузырчатка - аутоиммунное интраэпидермальное буллезное заболевание, характеризующееся образованием аутоантител класса IgG к десмоглеину-1.
- •Паранеопластическая пузырчатка (паренеопластический пемфигус) – редкое патологическое состояние кожи, слизистой оболочки рта и других слизистых оболочек, чаще развивается на фоне злокачественных лимфом различной локализации.
- •1. симптом Никольского, Асбо-Хансена, симптом груши.
- •– круглые, разобщенные;
- •– более мелкие, чем нормальные кератиноциты;
- •– объем ядер увеличен относительно объема цитоплазмы;
- •– цитоплазма базофильная, окрашивается неравномерно
- •3. Гистологическое исследование биоптатов кожи
- •5. Метод непрямой иммунофлюоресценции – поиск антител к Ig G в крови.
- •Для пузырчатки характерны следующие симптомы:
- •1) симптом Никольского - характеризуется сползанием верхних слоев эпидермиса при скользящем надавливании на непораженную на вид кожу. Краевой симптом определяется при потягивании за обрывки покрышки пузыря в виде отслойки эпидермиса;
- •Лечения в билете нет, но на всякий: ГКС, системно, наружно, ванны, душ со стероидами и тд.
- •45. Вульгарная пузырчатка. Вегетирующая пузырчатка. Этиология, патогенез, патоморфология, диагностика. Клиника. Лечение. Диспансеризация.
- •Жалобы и анамнез
- •48. Вирусные дерматозы. Общая характеристика. Простой пузырьковый герпес. Характеристика возбудителей. Клиника. Лечение, профилактика.
- •49. Опоясывающий герпес. Этиология, патогенез. Клинические разновидности, лечение, профилактика.
- •50. Бородавки. Папилломовирусная инфекция. Заразительный контагиозный моллюск. Характеристика возбудителей. Клинические проявления. Лечение. Профилактика.
- •51. Возбудитель сифилиса. Пути и условия заражения. Методы бактериологической и серологической диагностики. Биологические свойства бледной трепонемы. Иммунитет, реинфекция и суперинфекция при сифилисе.
- •52. Общая характеристика течения сифилиса. Современная классификация ВОЗ. Инкубационный период.
- •53. Ранний период сифилиса: первичный период. Твердый шанкр, клинические проявления. Атипичные и осложненные шанкры. Диагностика. Лечение. Профилактика.
- •54. Дифференциальная диагностика твердого шанкра с мягким шанкром и простым пузырьковым герпесом.
- •55. Ранний период сифилиса: вторичный период. Пятнистые сифилиды. Алопеция. Клиника Диагностика (серодиагностика). Лечение. Профилактика.
- •56. Ранний период сифилиса: вторичный период. Папулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
- •57. Ранний период сифилиса: вторичный период. Пустулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
- •58. Поздний период сифилиса: розеола Фурнье, бугорковые и гуммозные сифилиды. Клиника, диагностика (серодиагностика). Лечение.
- •59. Серодиагностика сифилиса. Скрытый ранний и поздний сифилис. Лечение.
- •60. Ранний врожденный сифилис: плода, грудного возраста, раннего детского возраста. Клинические проявления, диагностика. Профилактика.
- •61. Поздний врожденный сифилис. Клинические проявления, диагностика. Профилактика.
- •62. Лепра. Характеристика возбудителя. Эпидемиология. Лепроматозный тип лепры. Клинические проявления. Диагностика. Лепрозории. Лечение. Профилактика.
- •Мультибациллярная проказа
- •Олигобациллярная проказа
- •63. Лепра. Характеристика возбудителя. Эпидемиология. Турбекулоидный и недифференцированный типы. Клинические проявления. Диагностика. Лепрозории. Лечение. Профилактика.
- •64. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Туберкулезная волчанка. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •65. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Скрофулодерма. Бородавчатый туберкулез. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •66. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Диссеминированные формы туберкулеза. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •67. Дифференциальная диагностика бугоркового сифилида и туберкулезной волчанки.
- •69. Классификация сосудистых аномалий кожи. Этиология. Классификация, диагностика, лечение.
- •ГЕМАНГИОМА
- •МАЛЬФОРМАЦИИ
- •70. Меланоцитарные невусы – Этиология. Классификация, диагностика, профилактика.
Лепрозо́рий — специализированное лечебно-профилактическое учреждение, занимающееся активным выявлением, изоляцией и лечением больных лепрой.
64. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Туберкулезная волчанка. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
Туберкулез кожи - хроническое инфекционное заболевание, вызванное микобактериями туберкулеза, которое характеризуется выраженным клиническим многообразием: пятнами, папулами, бугорками, узлами, язвами, рубцами
Туберкулез кожи вызывают в основном микобактерии человеческого типа (Mycobacterium tuberculosis hominis). Значительно реже возбудителем туберкулеза являются микобактерии бычьего (Mycobacterium tuberculosis bovis) и птичьего (Mycobacterium tuberculosis avium) типов.
Факторы патогенности микобактерии:
Фактор адгезии (корд-фактор) - сложный эфир миколовой кислоты; Антифагоцитарные факторы - воска (особенно воск Д), сульфаты и некоторые другие соединения, препятствующие слиянию фаго- и лизосомы; Сульфолипиды подавляют активность лизосомальных ферментов; фракции липидов вызывают сенсибилизацию организма;
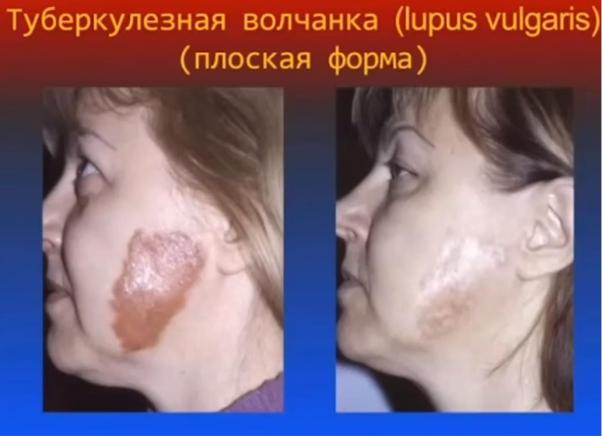
Липиды обеспечивают устойчивость к комплементу, свободным радикалам фагоцитов Основной фактор - туберкулин - обладает токсическими и аллергическими свойствами Туберкулезная волчанка - наиболее частая форма туберкулеза кожи. Она характеризуется хроническим медленным прогрессирующим течением и склонностью к расплавлению тканей. Заболевание обычно начинается в детстве и тянется годами или десятками лет, иногда в течение всей жизни.
Классификация по клинической картине: плоская, язвенная, псориазоформная, бородавчатая, опухолевидная. По течению 4 стадии: инфильтративная, бугорковая, язвенная, рубцовая. Локализуется чаще всего на лице, особенно на носу ,щеках, верхней губе, реже - на шее,туловище,конечностях,нередко на слизистых оболочках. Заражение кожи происходит
преимущественно гематогенным или лимфогенным путем. |
|
Первичный элемент: люпома |
|
Эволюция: бугорок язва рубец |
|
Люпома желто-красного цвета, консистенция мягкая. Важно: |
|
● Люпомы склонны к сливанию (в отличие от сифилиса), |
сливаются в большой |
инфильтрат и медленно увеличиваются по периферии за счет новых бугорков
●Края язвы неправильной формы
●Рубец сплошной, ровный. На рубцах свежие бугорки («домоседка», а сифилис – «гуляка»)
●Длительное течение (десятилетия)
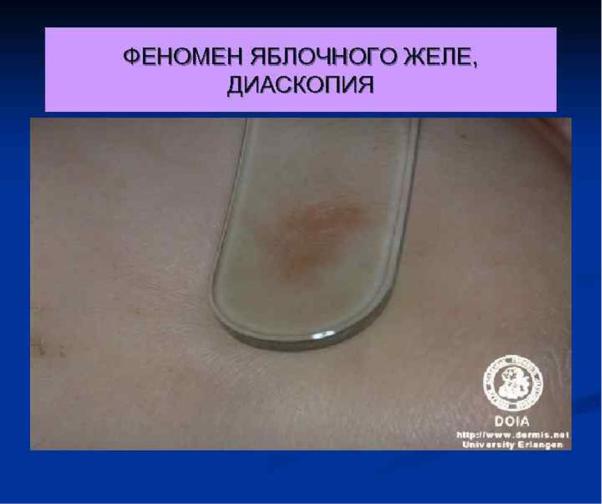
Феномен «яблочного желе» (диаскопия, обфельмус). Если надавить предметным стеклом на очаг поражения, то появляются желто-бурые пятна. Этот симптом объясняется выдавливанием крови из расширенных кровеносных капилляров и просвечиванием сквозь эпидермис люпом, имеющих гранулематозное строение Симптом «зонда» (признак Поспелова). Если надавить пуговчатым зондом на буг орок
(люпому), то происходит его легкое погружение в глубину ткани. При этом появляется легкое кровотечение и незначительная болезненность. Симптом более выражен при свежей люпоме. Это происходит за счет казеозного некроза, сопровождающегося гибелью коллаг еновых и эластических волокон.
Дифференциальную диагностику проводят с бугорковым сифилисом, туберкулоидной формой лепры, туберкулоидной формой кожного лейшманиоза, актиномикозом.
Лепрозорий — лечебно-профилактическое учреждение, осуществляющее профилактику и лечение больных лепрой.
Пациенты с туберкулёзной волчанкой должны лечиться в специализированном диспансере с соблюдением палатного или общего режима.
.Консервативная терапия включает в себя:
● Противотуберкулёзные препараты (химиотерапию). Для этого используется первая линия средств (изониазид, рифампицин, рифабутин, пиразинамид, этамбутол,
стрептомицин), дозировки подбираются фтизиатром индивидуально. Другие линии применяются при развитии лекарственной устойчивости.
●Вспомогательную терапию. Для уменьшения побочных эффектов от противотуберкулёзных антибиотиков назначают симптоматические препараты: антиоксиданты, иммуностимуляторы, глюкокортикоиды, витамины, анаболики, гепатопротекторы.
●Физиотерапевтические процедуры. Особенно эффективно ультрафиолетовое облучение наружных покровов, которое стимулирует процессы регенерации, вызывает гибель микобактерий, уменьшает вероятность развития осложнений. Среди других
методик часто используют лекарственный электрофорез с антибактериальными препаратами, лазерную терапию, индуктотермию, лечебную гимнастику, УВЧ-терапию.
Хирургическое удаление изъязвлённых участков кожных покровов и хрящей проводится только при риске вторичного инфицирования.
65. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Скрофулодерма. Бородавчатый туберкулез. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
Общая хар-ка кратно Туберкулез кожи является социально-инфекционным заболеванием, вызываемым
микобактерией Коха. Встречаются три типа возбудителей: человеческий (typus humanus), бычий (bovinus) и птичий (aviumseu gallinaceus). Они являются Грамм-положительными,
кислото и спиртоустойчивыми и очень устойчивыми к факторам окружающей среды. |
|
||
При туберкулезе |
поражаются внутренние органы, нервная, костная |
системы, |
а также |
лимфатические |
узлы, кожа и слизистые оболочки. Кожа является неблагоприятной средой |
||
для обитания туберкулезных палочек.
Туберкулез кожи чаще является вторичной инфекцией, иначе эндогенной реинфекцией. Туберкулезные микобактерии попадают в кожу по кровеносным и лимфатическим сосудам. Патогенетические факторы: гипо- и авитаминозы, возраст больного, иммунодефицитные состояния и особенно ВИЧ-инфекция, нейроэндокринные нарушения.
К туберкулезу кожи предрасполагают нищета, скученность населения и длительность латентного периода, в продолжение которого происходит иммунологическая перестройка организма. Туберкулез кожи в большинстве случаев является вторичной инфекцией, так называемой аутореинфекцией. Характерным для кожных форм туберкулеза является выраженная гиперчувствительность замедленного типа, состояние клеточного иммунитена и выработка большого количества иммунных комплексов.
Классификация туберкулеза кожи 1.Ограниченные формы туберкулеза кожи:
•Туберкулезная волчанка (lupus vulgaris).
•Колликвативный туберкулез кожи — скрофулодерма первичная и вторичная (tuberculosis cutis
colliquativa — scrofuloderma).
• Бородавчатый туберкулез кожи
2.Диссеминированные форм как разновидность инфекционно-аллергического ангиита.
•Индуративная эритема Базена (erythema induratum Bazin).
• Папулонекротический туберкулез кожи (tuberculosis cutis papulonecrotica). 3. Поствакцинальный туберкулез (осложнение вакцинации БЦЖ).
Колликвативный туберкулез кожи (скрофулодерма).
Колликвативный туберкулез является второй по частоте формой туберкулеза кожи. Большинство случаев этой формы наблюдается в детском и юношеском возрасте, чаще всего в возрасте от 5 до 10 лет.
Имеются две формы заболевания.
1.Первичная скрофулодерма — узлы образуются на границе кожи и подкожной клетчатки в результате гематогенного распространения микобактерий. Может локализоваться на любом участке кожи. Наблюдается у детей до 7—10 лет.
2.Вторичная скрофулодерма, когда первично поражены лимфатические узлы или кости, откуда туберкулезный процесс переходит на окружающие их ткани, подкожную клетчатку, кожу. Обычно поражаются околоушная и нижнечелюстная области, кожа над и п од ключицами,
боковая поверхность шеи.
Клинически при всех формах скрофулодерма характеризуется образованием глубоко в гиподерме инфильтратов плотной, слегка болезненной консистенции багрово-красного цвета. В дальнейшем он быстро расплавляется, образуются свищевые ходы. Несколько ходов могут сливаться, образуя язву. Из свищевых ходов и язв выделяется густой кровянистый гной. Язвы имеют неправильные очертания, мягкие нависающие над дном края. Расплавление идет не одновременно по всему узлу: в одном месте образуется рубец, тогда как в другом идет расплавление с образованием нового свища. При заживлении видны характерные лохматые (лапчатые) рубцы Поспелова. Поражение чаще локализуется в одной или большем количестве областей – сбоку на шее, подчелюстная область, над и под ключицей, но возможны и другие локализации. Колликвативный туберкулез кожи может наблюдаться перианально, в полости рта, чаще всего на языке. Колликвативный туберкулез кожи развивается при очень хорошо выраженном состоянии аллергии, выраженная гиперчувствительность замедленного типа — у старших детей, а у взрослых — очень редко, страдающих туберкулезом легких и лимфатических узлов. Обычно на боковых поверхностях кожи туловища вокруг отверстия сально-волосяных фолликулов располагаются мелкие (лихеноидные) узелки (бугорки) конической формы, часто покрытые мелкими сероватыми чешуйками. Цвет высыпаний слегка розоватый или имеют цвет нормальной кожи. Бугорки склонны к группировке и слиянию.
При диаскопии выявляется симптом яблочного желе . Бугорки существуют несколько месяцев и исчезают без следа, а иногда оставляют после себя легкую атрофию. Высыпания чаще всего располагаются на коже груди, спине, реже бедрах и очень редко на лице и голове. Иногда высыпания склонны к группировке и образуют неправильной формы бляшки.
Бородавчатый туберкулёз кожи наблюдается реже волчанки, как правило, у мужчин. Возникает обычно вследствие экзогенного заражения у лиц, соприкасающихся с трупами людей и животных (рогатый скот, птицы) пораженных туберкулёзом, патологоанатомов, работников боен, иногда в результате аутоинакуляции («трупный бугорок»), бугорок патологоанатома. Очаги локализуются преимущественно на тыле кистей и пальцев рук, реже – на стопах. Поражение кожи начинается с образования плотной плоской бляшки синюшно-красного цвета, на поверхности которой, начиная с центральной части, образуются
бородавчатые разрастания и массивные роговые наслоения сероватого цвета, по
