
- •1. Исторические этапы развития дерматовенерологии.
- •2. Защитная реакция кожи. Кожа – физиологический барьер между организмом и внешней средой. Кожа – орган чувств. Различные виды кожной чувствительности. Роль кожи в регуляции тепла в организме и в обмене веществ.
- •3. Процесс ороговения, меланогенез. Патоморфологические изменения в эпидермисе и дерме.
- •4. Пятно. Клинические разновидности.
- •5. Экссудативные первичные высыпные элементы: волдырь, пустула, пузырек, пузырь. Вторичные высыпные элементы. Понятие о полиморфизме.
- •6. Пролиферативные первичные высыпные элементы: папула, бугорок, узел. Вторичные высыпные элементы. Понятие о полиморфизме
- •7. Дерматиты. Общая характеристика, классификация. Роль облигатных раздражителей и веществ, вызывающих сенсибилизацию, в патогенезе развития дерматита.
- •9. Простой контактный дерматит от действия облигатных химических раздражителей (кислоты, щелочи). Клиника. Лечение. Профилактика.
- •10. Поздняя кожная порфирия. Этиология и патогенез. Клинические проявления. Лечение и профилактика.
- •11. Ознобление. Патогенез. Клинические разновидности. Лечение профилактика.
- •12. Аллергические дерматиты. Этиология, патогенез. Клиника. Лечение, профилактика.
- •13. Токсикодермии. Общая характеристика, патогенез, типы аллергических реакций. Клинические разновидности. Лечение, профилактика
- •15. Многоформная экссудативная эритема. Этиология. Патогенез. Клинически е проявления. Лечение, профилактика.
- •16. Эпидермальный некролиз. Синдром Стивенса-Джонсона. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
- •17. Эпидермальный некролиз. Синдром Лайелла. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
- •19. Экзема (истинная, дисгидротическая, помфолекс). Этиология, патогенез, патоморфология. Клиника. Лечение и профилактика.
- •20. Микробная и микотическая экзема. Этиология, патогенез, патоморфология. Клиника. Лечение и профилактика.
- •21. Атопический дерматит. Этиология, патогенез. Клиника. Лечение, профилактика.
- •22. Острые поверхностные стафилодермии. Клинические разновидности. Диагностика. Лечение. Профилактика.
- •23. Острые глубокие стафилодермии. Клинические разновидности Особенности течения фурункула на лице. Клиника, диагностика, лечение.
- •24. Хроническая стафилодермия. Патогенетические факторы развития. Клиника. Лечение. Профилактика.
- •25. Эпидемическая стафилококковая пузырчатка новорожденных. Клиника, дифференциальная диагностика с сифилитической пузырчаткой. Лечение, профилактика.
- •26. Острые стрептодермии. Клинические разновидности. Клиника, диагностика. Лечение, профилактика.
- •27. Хронические стрептодермии. Вульгарная эктима. Клиника, диагностика. Лечение, профилактика.
- •28. Чесотка. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
- •29. Норвежская чесотка. Характеристика возбудителя. Эпидемиология. Диагностика. Клиника. Лечение. Профилактика.
- •30. Педикулез. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
- •33. Поверхностный кандидоз слизистых оболочек: полости рта, вульвовагинит, баланопостит. Патогенетические факторы. Клинические проявления. Лечение и профилактика.
- •37. Трихофития поверхностная. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
- •39. Дифференциальная диагностика паразитарного и вульгарного сикозов.
- •40. Микроспория. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
- •42. Дискоидная и диссеминированная красная волчанка. Этиология и патогенез. Клинические проявления. Патоморфология. Лечение. Диспансеризация.
- •43. Ограниченные формы склеродермии. Этиология и патогенез. Клинические проявления. Патоморфология. Лечение. Диспансеризация.
- •44. Пузырные дерматозы. Этиология, патогенез истинных акантолитических пузырчаток. Патоморфология. Современная классификация. Методы диагностики.
- •Буллезные дерматозы – группа заболеваний, для которых характерно образование пузырей в виде мономорфных высыпаний или в сочетании с другими первичными морфологическими элементами (полиморфная сыпь).
- •Этиология и патогенез пузырчатки до сих пор не выяснены. Предложены инфекционная, нейрогенная, токсическая и наследственная теории его развития, но ни одна из них не получила убедительных подтверждений.
- •Выделяют 2 вида акантолиза - высокий и низкий. Первый развивается на уровне зернистого слоя и характерен для листовидной и себорейной пузырчатки, второй - супрабазально, отмечается при вульгарной пузырчатке и ее варианте - вегетирующей.
- •Выделяют 4 основных формы, отличающиеся по клиническим, гистологическим и иммунопатологическим параметрам:
- •1) вульгарная
- •2) вегетирующая
- •3) листовидная
- •+ есть еще паранеопластическая (связана с раком).
- •Листовидная пузырчатка - аутоиммунное интраэпидермальное буллезное заболевание, характеризующееся образованием аутоантител класса IgG к десмоглеину-1.
- •Паранеопластическая пузырчатка (паренеопластический пемфигус) – редкое патологическое состояние кожи, слизистой оболочки рта и других слизистых оболочек, чаще развивается на фоне злокачественных лимфом различной локализации.
- •1. симптом Никольского, Асбо-Хансена, симптом груши.
- •– круглые, разобщенные;
- •– более мелкие, чем нормальные кератиноциты;
- •– объем ядер увеличен относительно объема цитоплазмы;
- •– цитоплазма базофильная, окрашивается неравномерно
- •3. Гистологическое исследование биоптатов кожи
- •5. Метод непрямой иммунофлюоресценции – поиск антител к Ig G в крови.
- •Для пузырчатки характерны следующие симптомы:
- •1) симптом Никольского - характеризуется сползанием верхних слоев эпидермиса при скользящем надавливании на непораженную на вид кожу. Краевой симптом определяется при потягивании за обрывки покрышки пузыря в виде отслойки эпидермиса;
- •Лечения в билете нет, но на всякий: ГКС, системно, наружно, ванны, душ со стероидами и тд.
- •45. Вульгарная пузырчатка. Вегетирующая пузырчатка. Этиология, патогенез, патоморфология, диагностика. Клиника. Лечение. Диспансеризация.
- •Жалобы и анамнез
- •48. Вирусные дерматозы. Общая характеристика. Простой пузырьковый герпес. Характеристика возбудителей. Клиника. Лечение, профилактика.
- •49. Опоясывающий герпес. Этиология, патогенез. Клинические разновидности, лечение, профилактика.
- •50. Бородавки. Папилломовирусная инфекция. Заразительный контагиозный моллюск. Характеристика возбудителей. Клинические проявления. Лечение. Профилактика.
- •51. Возбудитель сифилиса. Пути и условия заражения. Методы бактериологической и серологической диагностики. Биологические свойства бледной трепонемы. Иммунитет, реинфекция и суперинфекция при сифилисе.
- •52. Общая характеристика течения сифилиса. Современная классификация ВОЗ. Инкубационный период.
- •53. Ранний период сифилиса: первичный период. Твердый шанкр, клинические проявления. Атипичные и осложненные шанкры. Диагностика. Лечение. Профилактика.
- •54. Дифференциальная диагностика твердого шанкра с мягким шанкром и простым пузырьковым герпесом.
- •55. Ранний период сифилиса: вторичный период. Пятнистые сифилиды. Алопеция. Клиника Диагностика (серодиагностика). Лечение. Профилактика.
- •56. Ранний период сифилиса: вторичный период. Папулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
- •57. Ранний период сифилиса: вторичный период. Пустулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
- •58. Поздний период сифилиса: розеола Фурнье, бугорковые и гуммозные сифилиды. Клиника, диагностика (серодиагностика). Лечение.
- •59. Серодиагностика сифилиса. Скрытый ранний и поздний сифилис. Лечение.
- •60. Ранний врожденный сифилис: плода, грудного возраста, раннего детского возраста. Клинические проявления, диагностика. Профилактика.
- •61. Поздний врожденный сифилис. Клинические проявления, диагностика. Профилактика.
- •62. Лепра. Характеристика возбудителя. Эпидемиология. Лепроматозный тип лепры. Клинические проявления. Диагностика. Лепрозории. Лечение. Профилактика.
- •Мультибациллярная проказа
- •Олигобациллярная проказа
- •63. Лепра. Характеристика возбудителя. Эпидемиология. Турбекулоидный и недифференцированный типы. Клинические проявления. Диагностика. Лепрозории. Лечение. Профилактика.
- •64. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Туберкулезная волчанка. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •65. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Скрофулодерма. Бородавчатый туберкулез. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •66. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Диссеминированные формы туберкулеза. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •67. Дифференциальная диагностика бугоркового сифилида и туберкулезной волчанки.
- •69. Классификация сосудистых аномалий кожи. Этиология. Классификация, диагностика, лечение.
- •ГЕМАНГИОМА
- •МАЛЬФОРМАЦИИ
- •70. Меланоцитарные невусы – Этиология. Классификация, диагностика, профилактика.
принимает хроническое вялое течение. Общее состояние больного не страдает, но пораженная кожа придает ему неопрятный неухоженный вид.
Рубцовых изменений не остается.
Лечение: местно используют 2% спиртовые растворы анилиновых красителей, 5% левомицетиновый спирт, УФО. При выраженном и распространенном нагноительном процессе
– антибиотики внутрь (эритромицин, диклоксациллин, цефалексин) в течение 3 нед и более. Запрещается бритье в зонах пораженных участков кожи. Санация очагов хронической
инфекции. |
|
Принципы |
лечения: |
-Элиминация возбудителя |
|
-Индивидуальный подход в выборе препаратов местного и системного действия (в зависимости от возбудителя, тяжести течения, длительности)
-Устранение факторов иммуносупрессии (очаги хронической инфекции, СД, прием ГКС) -Повышение иммунитета -Лечение до полного разрешения пиодермита
Местное лечение:
-Первичная обработка очагов (вскрытие покрышек, промывание 3% р-ром перекиси водорода, смазывание анилиновым красителем -При обильной экссудации или гнойных корках:
ванночки с КМnО4 , влажно-высыхающие повязки -При множественных очагах – мази с а/б и СА
-При вторичных пиодермиях: мази с п/воспалительным и а/б действием -При глубоких пиодермиях: после первичной обработки – ферменты (трипсин), мази с регенеративными свойствами (ихтиол, актовегин)
-Санация всей кожи: УФО
Системное лечение:
При отсутствии эффекта от местной терапии. При глубоких поражениях (фурункул, карбункул).При осложнениях: лимфангит, лимфаденит.При хронической пиодермии
Антибиотики широкого спектра действия |
|
Комбинация с ГКС |
|
Иммунотерапия |
|
-вакцина стафилококковая лечебная, |
|
-анатоксин стафилококковый, |
|
-бактериофаг стафилококковый, |
|
-«Иммуновак – ВП-4» вакцина поликомпонентная из АГ условно- |
патогенных |
м/о (НИИВС им. И.И. Мечникова РАМН) |
|
-ИГ антистафилококковый |
|
-экстракт тимуса |
|
Ангио- и гепатопротекторы |
|
Витамины
Профилактика:
Личная гигиена (контагиозное заболевание)
Уменьшение количества м/о на коже (антибактериальные мыла, кипячение белья) Ношение свободной, не тесной одежды, не создающей парникового эффекта
Избегать и предупреждать микротравматизм кожи (основная причина заболевания)
25. Эпидемическая стафилококковая пузырчатка новорожденных. Клиника, дифференциальная диагностика с сифилитической пузырчаткой. Лечение, профилактика.
Пузырчатка эпидемическая новорожденных (син. пемфигоид пиококковый) – контагиозная поверхностная стафилодермия, развивающаяся обычно на 3—5-й день жизни новорожденного.
Стафилококковая инфекция проникает чаще через пупочную ранку, развивается омфалит и в дальнейшем наступает генерализация инфекции. Источником заражения могут
быть медперсонал, роженицы. Заболевание характеризуется появлением на коже пузырей различных размеров (от 0,5 до 1,5 см) с вялой тонкой покрышкой и воспалительным
венчиком по периферии, сопровождающихся повышением температуры тела до 38°С, нарушением общего состояния ребенка (плаксивость, отказ от пищи, рвота, диспепсические явления), изменениями крови (лейкоцитоз со сдвигом формулы влево, увеличение СОЭ). Высыпания локализуются в основном на коже туловища (больше на спи не), волосистой части головы, в кожных складках (ладони и подошвы не поражаются); вскрываясь, пузыри обнажают эрозивные поверхности, окруженные остатками их покрышек. Нередко развиваются осложнения в виде отита, пневмонии, возможен Лечение: изоляция больных, антибиотикотерапия: пеницилиназорезистентные
пенициллнны (так как токсикопродуцирующие стафилококки обычно продуцируют пенициллиназу и не чувствительны к обычному пенициллину), кефзол, цепорин. Показаны также антистафилококковый γ-глобулин, альбумины, гемодез, полиглюкин. Внутрь назначают лактобактерин, бифидумбактерин, витамины А, С, группы В. Местно: анилиновые красители (водные растворы), присыпки ксероформом.
Дифференциальный диагноз проводят с сифилитической пузырчаткой, при которой поражаются ладони и подошвы,
пузыри плотные, с инфильтрацией в основании (серозно-гемморагическое содержимое), нет выраженных нарушений общегосостояния больного, из содержимого пузырей выявляется бледная трепонема, специфические
серореакции на сифилис положительные; при стафило все наоборот.
26. Острые стрептодермии. Клинические разновидности. Клиника, диагностика. Лечение, профилактика.
Пиодермии – группа дерматозов, характеризующихся гнойным воспалением кожи, ее придатков, а также подкожной жировой клетчатки.
Среди больных пиодермиями преобладают мужчины, у которых диагностируется 60– 70% всех случаев заболевания. Наиболее часто пиодермии регистрируются у лиц в возрасте от 45 до 65 лет.
Факторы, предрасполагающие к развитию пиодермий:
1.Экзогенные
·Загрязнение кожи (бытовое)
·Профессиональные – детергенты, ПАВ, масла, горючие жидкости, микротравмы
·Факторы, нарушающие проницаемость кожи: мацерация, гипергидроз, пот
·Переохлаждение/перегрев
·Местные нарушения кровообращения
·Гиповитаминоз (А, С)
2.Эндогенные
·Очаги хронической инфекции – однонтогенная, ЛОР
·Эндокринопатии – СД, недостаточное поступление белков в организм
·Хронические интоксикации – алкоголизм, наркомания
·Иммунодефициты
·Физические и нервно-психические переутомления
·Вегетоневрозы
Острые стрептодермии соответственно вызываются различными видами стрептококков (грамположительные аэробные и факультативно-анаэробные бактерии) – чаще S. haemolyticus, β-гемолитический стрептококк.
Стрептококковая фликтена (нефолликулярная пустула):
·По поверхности, не связаны с фолликулами
·Экссудативный, серозный – пузырь, располагающиеся под роговым слоем эпидермиса, т.к. субкорнеально
·Растут быстро, сливаются
·У наркоманов, алкоголиков, людей с иммунодефицитом может быть эпидермо-дермальная пустула, которая приводит к язвам
·Может осложняться микробной экземой
·Пузыри часто быстро подсыхают (обычно при импетиго)
Классификация стрептодермий:

1.Поверхностные:
·импетиго стрептококковое;
·щелевое импетиго;
·паронихия;
·папуло-эрозивная стрептодермия;
·интертригинозная стрептодермия (интертриго);
·рожа
·синдром стрептококкового токсического шока (STSS);
·стрептодермия острая диффузная.
2.Глубокие:
·целлюлит;
·эктима вульгарная.
Импетиго – острое диффузное серозное воспаление кожи с образованием фликтен. Наблюдается у детей разных возрастных групп и является высоко контагиозным заболеванием. Заболевание характеризуется появлением фликтен с серозным или серозногнойным содержимым (если присоединяется стафилококк). В результате вскрытия пузырей образуются эрозии. Серозное содержимое ссыхается с образованием прозрачных корок, серозно-гнойное содержимое ссыхается с образованием желтоватых корок, отпадающих через 3-4 суток. Рубцов и атрофии не образуется. Преимущественная локализация заболевания – кожа лица (область вокруг носа, рта).
Щелевое импетиго (заеда) - заболевание характеризуется появлением фликтен, быстро вскрывающихся с образованием неглубоких щелевидных линейных трещин и эрозий и мацерированным эпидермисом по периферии. Преимущественная локализация заболевания – углы рта, область наружных углов глазных щелей, основание крыльев носа.
Абортивная форма импетиго (простой белый лишай) – заболевание начинается с появлением розовых круглых или округлых пятен диаметром от 0,5 до 3 см (эритематозная стадия), которые по истечению нескольких недель бледнеют, превращаясь в белые пятна с нечеткими границами, плавно переходящими в окружающую здоровую кожу, с шелушащейся, а в дальнейшем с гладкой поверхностью (гипопигментная стадия). Из-за невыраженности клинических проявлений эритематозная стадия часто остается незамеченной пациентами и(или) их родителями. Излюбленная локализация - лицо (особенно щеки) плечи и руки,в более редких случаях встречается на шеи и туловище. Описана распространенная сыпь у младенцев и взрослых женщин в возрасте 18-25 лет (генерализованный белый лишай). Высыпания обычно множественные, но встречаются и одиночные пятна. Характерной особенностью является отсутствие склонности к слиянию элементов. В редких случаях отмечается незначительный зуд. Пятна могут существовать от нескольких недель до нескольких лет и затем спонтанно регрессировать.
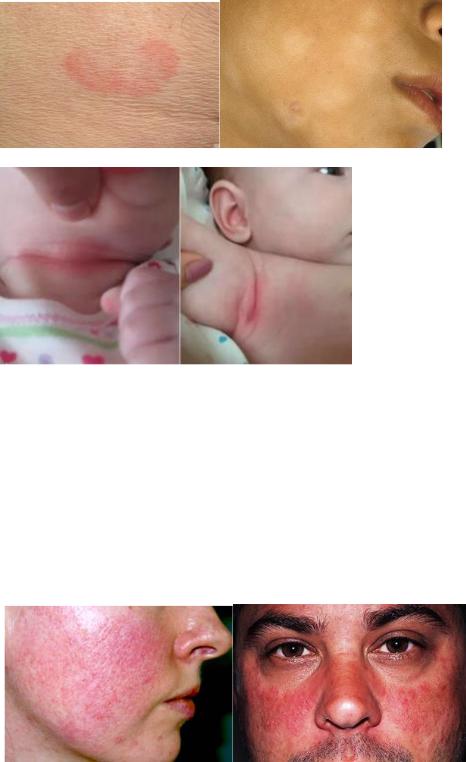
Интертриго – то же самое, что импетиго, только в складках
Стрептодермия острая диффузная - чаще наблюдается у взрослых лиц. Заболевание характеризуется появлением фликтен, склонных к периферическому росту и слиянию с образованием больших поверхностных эрозий, окаймленных венчиком отслоившегося рогового слоя эпидермиса с фестончатыми очертаниями. Отмечается выраженный отек, гиперемия, обильное мокнутие, серозные корки. Преимущественная локализация заболевания
– кожа нижних конечностей, а также кожа вокруг инфицированных ран, свищей, ожогов.
Рожа - чаще наблюдается у детей в возрасте до 3 лет и пожилых лиц. Заболевание характеризуется появлением эритемы с приподнятыми краями, четкими границами, неправильных очертаний, различных размеров. Очаг воспаления отечный, блестящий, горячий на ощупь, болезненный при пальпации. Иногда на поверхности очага образуются пузыри, подкожные абсцессы, некроз. Преимущественная локализация заболевания у взрослых лиц – голени, верхние конечности, туловище (в месте операционных ран), лицо (осложнения ринита и конъюнктивита), у детей – щеки, периорбитальная область, голова, шея, конечности.
Синдром стрептококкового токсического шока (STSS) - характеризуется острым развитием шока и мультисистемной органной недостаточностью. Заболевание может развиваться у здоровых людей, чаще в месте травм кожи, которые являются входными воротами для инфекции. У пациента быстро развивается гипотензивный шок с почечной недостаточностью. Ранними признаками STSS могут быть гиперемия конъюнктивы и слизистой оболочки ротоглотки, малиновый язык. Инфекция мягких тканей наблюдается у 80% больных и в большинстве случаев (у 70% больных) протекает по типу тяжелых подкожных поражений (некротический фасциит, миозит). Везикулы и пузыри на поверхности воспалительного очага появляются позднее (у 5-7% больных) и являются неблагоприятным прогностическим признаком. Другие кожные признаки включают петехиальные, пятнисто-папулезные и диффузные скарлатиноподобные высыпания. Высыпания могут появляться как в начале болезни, так и через 1-2 недели после ее окончания (у 20–30% пациентов), одновременно с десквамацией. У пациентов без инфекции мягких тканей наблюдаются очаги фокальной инфекции: остеомиелит, миозит, пневмония, перитонит, миокардит. Летальность достигает
30%.
Диагностика.
1.Жалобы и анамнез: больные предъявляют жалобы на боль в пораженной области, возможен зуд. При тяжелых формах пиодермий и распространенных поражениях кожи возможно повышение температуры, симптомы интоксикации.
2.Лабораторная диагностика:
·ОАК: лейкоцитоз, повышенная скорость оседания эритроцитов,
·Б/х крови: СД, гиповитаминоз и т.д., короче, метаболические нарушения и эндокринные патологии проверить
·Микробиологическое культуральное исследование отделяемого высыпных элементов кожи на чувствительность к антибактериальным препаратам
·При необходимости дифференциальной диагностики пиодермии с сифилисом проведение определение антител к бледной трепонеме
(Treponema pallidum) в крови
3.Инструментальная диагностика: не применяется
Лечение.
1.Антисептические препараты наружного применения:
·бриллиантового зеленого спиртовой на область высыпаний 2-3 раза в сутки в течение 7-14 дней
·фукорцин, раствор для наружного применения на область высыпаний 2-3 раза в сутки в течение 7-14 дней
·водорода пероксид раствор для наружного применения 1-3% на область
высыпаний 2-3 раза в сутки в течение 7-14 дней
·хлоргексидин, раствор, спрей для местного и наружного применения на область высыпаний 2-3 раза в сутки в течение 7-14 дней
2.А/б препараты наружного применения:
·неомицина сульфат (5000 МЕ/5мг) + бацитрацин цинк (250 МЕ) мазь, порошок для наружного применения на область высыпаний 2-3 раза в сутки
втечение 7-14 дней
·гентамицин, мазь для наружного применения на область высыпаний 3-4 раза в сутки в течение 7-14 дней
·фузидовая кислота крем, мазь для наружного применения на область высыпаний 3-4 раза в сутки в течение 7-14 дней
·эритромицин, мазь для наружного применения на область высыпаний 2-3
раза в сутки в течение 7-14 дней
3.ГКС с а/б наружно (в случае острого воспалительного процесса, сопровождающегося эритемой, отечностью, зудом, и при наличии зудящих дерматозов, осложненных вторичной пиодермией, с целью частичного или полного регресса высыпаний):
·тетрациклина + триамцинолон, аэрозоль для наружного применения на
область высыпаний 2-4 раза в сутки в течение 5-10 дней
·гидрокортизон + окситетрациклин, мазь для наружного применения, аэрозоль для наружного применения на область высыпаний 1-3 раза в сутки в течение 5-10 дней
·бетаметазон + фузидовая кислота, крем для наружного применения на область высыпаний 2-3 раза в сутки в течение 7-14 дней
·бетаметазон + гентамицин, крем, мазь на область высыпаний 1-2 раза в сутки в течение 7-14 дней
4.А/б системного действия (при распространенных, глубоких, хронических, рецидивирующих пиодермиях, при отсутствии эффекта от наружной терапии, наличии общих явлений (лихорадка, недомогание) и регионарных осложнений (лимфаденит, лимфангиит), локализации глубоких пиодермий на лице с целью частичного или полного регресса высыпаний):
·бензилпенициллин внутримышечно: детям – 25000-50000 ЕД на кг массы тела в сутки, взрослым – 2000000-12000 000 ЕД в сутки. Препарат вводят
каждые 4-6 часов в течение 7-10 дней
