
- •1. Исторические этапы развития дерматовенерологии.
- •2. Защитная реакция кожи. Кожа – физиологический барьер между организмом и внешней средой. Кожа – орган чувств. Различные виды кожной чувствительности. Роль кожи в регуляции тепла в организме и в обмене веществ.
- •3. Процесс ороговения, меланогенез. Патоморфологические изменения в эпидермисе и дерме.
- •4. Пятно. Клинические разновидности.
- •5. Экссудативные первичные высыпные элементы: волдырь, пустула, пузырек, пузырь. Вторичные высыпные элементы. Понятие о полиморфизме.
- •6. Пролиферативные первичные высыпные элементы: папула, бугорок, узел. Вторичные высыпные элементы. Понятие о полиморфизме
- •7. Дерматиты. Общая характеристика, классификация. Роль облигатных раздражителей и веществ, вызывающих сенсибилизацию, в патогенезе развития дерматита.
- •9. Простой контактный дерматит от действия облигатных химических раздражителей (кислоты, щелочи). Клиника. Лечение. Профилактика.
- •10. Поздняя кожная порфирия. Этиология и патогенез. Клинические проявления. Лечение и профилактика.
- •11. Ознобление. Патогенез. Клинические разновидности. Лечение профилактика.
- •12. Аллергические дерматиты. Этиология, патогенез. Клиника. Лечение, профилактика.
- •13. Токсикодермии. Общая характеристика, патогенез, типы аллергических реакций. Клинические разновидности. Лечение, профилактика
- •15. Многоформная экссудативная эритема. Этиология. Патогенез. Клинически е проявления. Лечение, профилактика.
- •16. Эпидермальный некролиз. Синдром Стивенса-Джонсона. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
- •17. Эпидермальный некролиз. Синдром Лайелла. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
- •19. Экзема (истинная, дисгидротическая, помфолекс). Этиология, патогенез, патоморфология. Клиника. Лечение и профилактика.
- •20. Микробная и микотическая экзема. Этиология, патогенез, патоморфология. Клиника. Лечение и профилактика.
- •21. Атопический дерматит. Этиология, патогенез. Клиника. Лечение, профилактика.
- •22. Острые поверхностные стафилодермии. Клинические разновидности. Диагностика. Лечение. Профилактика.
- •23. Острые глубокие стафилодермии. Клинические разновидности Особенности течения фурункула на лице. Клиника, диагностика, лечение.
- •24. Хроническая стафилодермия. Патогенетические факторы развития. Клиника. Лечение. Профилактика.
- •25. Эпидемическая стафилококковая пузырчатка новорожденных. Клиника, дифференциальная диагностика с сифилитической пузырчаткой. Лечение, профилактика.
- •26. Острые стрептодермии. Клинические разновидности. Клиника, диагностика. Лечение, профилактика.
- •27. Хронические стрептодермии. Вульгарная эктима. Клиника, диагностика. Лечение, профилактика.
- •28. Чесотка. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
- •29. Норвежская чесотка. Характеристика возбудителя. Эпидемиология. Диагностика. Клиника. Лечение. Профилактика.
- •30. Педикулез. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
- •33. Поверхностный кандидоз слизистых оболочек: полости рта, вульвовагинит, баланопостит. Патогенетические факторы. Клинические проявления. Лечение и профилактика.
- •37. Трихофития поверхностная. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
- •39. Дифференциальная диагностика паразитарного и вульгарного сикозов.
- •40. Микроспория. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
- •42. Дискоидная и диссеминированная красная волчанка. Этиология и патогенез. Клинические проявления. Патоморфология. Лечение. Диспансеризация.
- •43. Ограниченные формы склеродермии. Этиология и патогенез. Клинические проявления. Патоморфология. Лечение. Диспансеризация.
- •44. Пузырные дерматозы. Этиология, патогенез истинных акантолитических пузырчаток. Патоморфология. Современная классификация. Методы диагностики.
- •Буллезные дерматозы – группа заболеваний, для которых характерно образование пузырей в виде мономорфных высыпаний или в сочетании с другими первичными морфологическими элементами (полиморфная сыпь).
- •Этиология и патогенез пузырчатки до сих пор не выяснены. Предложены инфекционная, нейрогенная, токсическая и наследственная теории его развития, но ни одна из них не получила убедительных подтверждений.
- •Выделяют 2 вида акантолиза - высокий и низкий. Первый развивается на уровне зернистого слоя и характерен для листовидной и себорейной пузырчатки, второй - супрабазально, отмечается при вульгарной пузырчатке и ее варианте - вегетирующей.
- •Выделяют 4 основных формы, отличающиеся по клиническим, гистологическим и иммунопатологическим параметрам:
- •1) вульгарная
- •2) вегетирующая
- •3) листовидная
- •+ есть еще паранеопластическая (связана с раком).
- •Листовидная пузырчатка - аутоиммунное интраэпидермальное буллезное заболевание, характеризующееся образованием аутоантител класса IgG к десмоглеину-1.
- •Паранеопластическая пузырчатка (паренеопластический пемфигус) – редкое патологическое состояние кожи, слизистой оболочки рта и других слизистых оболочек, чаще развивается на фоне злокачественных лимфом различной локализации.
- •1. симптом Никольского, Асбо-Хансена, симптом груши.
- •– круглые, разобщенные;
- •– более мелкие, чем нормальные кератиноциты;
- •– объем ядер увеличен относительно объема цитоплазмы;
- •– цитоплазма базофильная, окрашивается неравномерно
- •3. Гистологическое исследование биоптатов кожи
- •5. Метод непрямой иммунофлюоресценции – поиск антител к Ig G в крови.
- •Для пузырчатки характерны следующие симптомы:
- •1) симптом Никольского - характеризуется сползанием верхних слоев эпидермиса при скользящем надавливании на непораженную на вид кожу. Краевой симптом определяется при потягивании за обрывки покрышки пузыря в виде отслойки эпидермиса;
- •Лечения в билете нет, но на всякий: ГКС, системно, наружно, ванны, душ со стероидами и тд.
- •45. Вульгарная пузырчатка. Вегетирующая пузырчатка. Этиология, патогенез, патоморфология, диагностика. Клиника. Лечение. Диспансеризация.
- •Жалобы и анамнез
- •48. Вирусные дерматозы. Общая характеристика. Простой пузырьковый герпес. Характеристика возбудителей. Клиника. Лечение, профилактика.
- •49. Опоясывающий герпес. Этиология, патогенез. Клинические разновидности, лечение, профилактика.
- •50. Бородавки. Папилломовирусная инфекция. Заразительный контагиозный моллюск. Характеристика возбудителей. Клинические проявления. Лечение. Профилактика.
- •51. Возбудитель сифилиса. Пути и условия заражения. Методы бактериологической и серологической диагностики. Биологические свойства бледной трепонемы. Иммунитет, реинфекция и суперинфекция при сифилисе.
- •52. Общая характеристика течения сифилиса. Современная классификация ВОЗ. Инкубационный период.
- •53. Ранний период сифилиса: первичный период. Твердый шанкр, клинические проявления. Атипичные и осложненные шанкры. Диагностика. Лечение. Профилактика.
- •54. Дифференциальная диагностика твердого шанкра с мягким шанкром и простым пузырьковым герпесом.
- •55. Ранний период сифилиса: вторичный период. Пятнистые сифилиды. Алопеция. Клиника Диагностика (серодиагностика). Лечение. Профилактика.
- •56. Ранний период сифилиса: вторичный период. Папулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
- •57. Ранний период сифилиса: вторичный период. Пустулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
- •58. Поздний период сифилиса: розеола Фурнье, бугорковые и гуммозные сифилиды. Клиника, диагностика (серодиагностика). Лечение.
- •59. Серодиагностика сифилиса. Скрытый ранний и поздний сифилис. Лечение.
- •60. Ранний врожденный сифилис: плода, грудного возраста, раннего детского возраста. Клинические проявления, диагностика. Профилактика.
- •61. Поздний врожденный сифилис. Клинические проявления, диагностика. Профилактика.
- •62. Лепра. Характеристика возбудителя. Эпидемиология. Лепроматозный тип лепры. Клинические проявления. Диагностика. Лепрозории. Лечение. Профилактика.
- •Мультибациллярная проказа
- •Олигобациллярная проказа
- •63. Лепра. Характеристика возбудителя. Эпидемиология. Турбекулоидный и недифференцированный типы. Клинические проявления. Диагностика. Лепрозории. Лечение. Профилактика.
- •64. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Туберкулезная волчанка. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •65. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Скрофулодерма. Бородавчатый туберкулез. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •66. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Диссеминированные формы туберкулеза. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •67. Дифференциальная диагностика бугоркового сифилида и туберкулезной волчанки.
- •69. Классификация сосудистых аномалий кожи. Этиология. Классификация, диагностика, лечение.
- •ГЕМАНГИОМА
- •МАЛЬФОРМАЦИИ
- •70. Меланоцитарные невусы – Этиология. Классификация, диагностика, профилактика.

Профилактика заключается в соблюдении правил личной гигиены, борьбе с потливостью. Общественная профилактика такая же, как при микозах стоп.
37. Трихофития поверхностная. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
ТрихофитИя — грибковое заболевание кожи и придатков (волос и ногтей). Возбудители: трихофитон эндотрикс, антропофильный дерматомицет, вызывающий поверхностную острую и хроническую формы, поражает внутреннюю часть волоса, И трихофитон эктотрикс, при котором дерматомицеты являются зоофильными и вегетируют преимущественно в наружных слоях волоса.
Поверхностная трихофитИя. Заражение - при непосредственном контакте (чаще дети дошкольного и школьного возраста) с больными или через предметы общего пользования, от родителей и бабушек, страдающих хронической трихофитией. Тропизм возбудителей к гладкой коже, волосу и ногтевым пластинкам.
На волосистой части головы возникает один или несколько очагов округлой формы, диаметром 10 -20 мм с легкой гиперемией кожи, покрытых отрубевидными чешуйками. Волосы разрежены и обломаны на уровне 1—2 мм (симптом черных точек ).
На гладкой коже - очаги овальной или округлой формы с четкими границами, по периферии которых располагаются папулы, везикулы, корочки, центр пятна покрыт чешуйками. Очаги поражения похожи на микроспорию, но склонны к слиянию, может быть кольцо в кольце, симптом ириса(мишени).
В пубертатном периоде поверхностная трихофития обычно самопроизвольно разрешается, однако у ряда подростков (чаще девочек) особенно при эндокринной патологии, при нейроциркуляторных расстройствах, гиповитаминозах и снижении иммунологической реактивности она может перейти в хроническую форму, при которой очаги поражения проявляются в виде умеренной эритемы с нечеткими границами и отрубевидным шелушением в центре. В процесс чаще вовлекается кожа ягодиц и бедер, ладонная поверхность кистей, реже — подошв, где развивается гиперкератоз с обилием чешуек, располагающихся по кожному рисунку – гиперлинеарность. Как правило, поражаются пушковые волосы и ногтевые пластинки. На волосистой части головы появляются очаги поражения округлой формы от 0,5 до 1 см в диаметре с легкой атрофией в центре обломанными волосами на уровне 1-2мм в виде «черных точек.» Ногтевые пластинки кистей и стоп поражаются со свободного и бокового краев, теряют блеск, утолщаются, становятся сначала желтого, а затем белого цвета.
На все формы трихофитии составляется извещение по форме 089.
Лечение: фунгицидная антимикотическая терапия. Складывается из наружной и системной терапии.
Наружное применение – при поражении гладкой кожи. При вовлечении в процесс волос и ногтей - системная терапия, часто в сочетании с наружными антимикотиками.
Гризеофульвин –форте. Выпускается в таблетках по 125 мг. Назначается в дозе 15—22 мг/кг в сутки. Для улучшения всасывания гризеофульвина его необходимо принимать с маслом. Препарат обладает гепатотоксическим действием, в связи с чем во время лечения необходим
контроль показателей клинического анализа крови, ферментов печени и билирубина. |
|
||||||||||
Дополнительно |
проводится |
|
терапия |
|
местно-действующими |
препаратами: |
|||||
- |
|
циклопирокс, |
крем |
2 раза |
в |
сутки |
наружно |
в |
течение |
4-6 |
недель |
или |
|
|
|
|
|
|
|
|
|
|
|
- |
кетоконазол |
крем, мазь |
1–2 |
раза |
в |
сутки |
наружно |
в |
течение |
4-6 |
недель |
или |
|
|
|
|
|
|
|
|
|
|
|
-изоконазол, крем наружно 1 раз в сутки в течение 4-6 недель
После лечения трихофитии необходим клинико-лабораторный контроль , который осуществляется 1 раз в 10 дней – трехкратно Профилактические мероприятия сводятся к исключению контакт со страдающими трихофитией
38. Инфильтративнонагноительная трихофития. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
Возбудители—зоофильные трихофитоны (Tr. verrucosum, Tr. mentagrophytes var. gypseum),
поражающие эпидермис, дерму и волосы (по типу «эктотрикс»). Источники—больные животные (крупный рогатый скот, особенно телята; а также мыши , реже больной человек.
По отношению к волосу трихофитоны подразделяют на 3 группы:
endothrix (обычно антропофильные трихофитоны, вызывающие поверхностную трихофитию) - крупные круглые споры расположены только внутри волоса и не выходят за его пределы, напоминая пробирку, заполненную горохом;
ectothrix (обычно зоофильные трихофитоны, вызывающие глубокую трихофитию) - крупные или мелкие споры несколькими слоями окружают волос и его основание, создавая широкий (у крупноспоровых) или более узкий (у мелкоспоровых) чехол;
neoendothrix, когда гриб располагается и в волосе, и вне его.
Заболевание встречается в любом возрасте, чаще у взрослых.Клиническая картина при данной форме заболевания отличается резко выраженными воспалительными явлениями, достигающими стадии нагноения, и коротким (до 2–3 мес.) циклическим течением, заканчивающимся полным выздоровлением без тенденции к рецидивам. На гладкой коже появляются плоские инфильтрированные бляшки с резкими границами, округлых очертаний, с отрубевидными чешуйками и изолированными папулами на поверхности, постепенно трансформирующимися в пустулезные элементы. Преимущественная локализация — открытые участки гладкой кожи, волосистая часть головы, область бороды и усов. Первоначально заболевание практически неотличимо от поверхнос тной трихофитии гладкой кожи. Затем очаги в результате нарастающей инфильтрации трансформируются в сочные бляшки и узлы, резко отграниченные от окружающей кожи. Присоединяющееся нагноение приводит кобразованию глубоких фолликулярных абсцессов, при вскрытии которых из зияющих волосяных фолликулов выделяется жидкий гной, особенно при надавливании. Возможны регио-нарные лимфадениты. В исходе—рубцевание.
В результате стойкого иммунитета, возникающего при инфильтративно-нагноительной трихофитии, рецидивов нет.
Диагноз устанавливают на основании клинической картины и результатов микроскопического и культурального исследования. (микроскопией и посевом.)
Микроскопический метод. При микроскопии нативных препаратов гриб в пораженном волосе встречается в виде спор и мицелия. Размеры и расположение спор является важным моментом в дифференциации различных видов гриба.
Наряду со спорами, в пораженном волосе встречаются цепочки из округлых спор, изредка – нити мицелия.Микроскопия соскоба пораженных участков кожи позволя ет обнаружить нити мицелия, а также цепочки и кучки круглых или овальных спор диаметром 4-5мкм. В ногтевых пластинках элементы гриба имеют вид ветвящегося мицелия, цепочек из округлых и многогранных спор, а также крупных (5-8мкм) двухконтурных клеток.
Микроскопический метод позволяет быстро поставить диагноз трихофитии и отдифференцировать зоофильные трихофитоны от антропофильных, что имеет важное практическое значение Культуральное исследование.-Из зоофильных трихофитонов наибольшее значение имеет вид
T.mentagrophytes. Колонии на среде Сабуро появляются на 2-3 день после посева, колонии плоские, поверхность порошкообразная или изрезанная. Цвет колоний белый, кремовый, реже красно-коричневый. При микроскопии обнаруживают ветвящиеся нити септированного мицелия, закрученные в спирали или в виде штопора, округлые или реже грушевидные микроконидии, располагающиеся вдоль гиф в виде гроздьев. Макроконидии многокамерные (от 2 до 8 камер), размером от 8 до 40-50мкм. В старых культурах обнаруживаются хламидоспоры.
Дифференциальный диагноз микозов гладкой кожи проводят с нуммулярной экземой, псориазом, вульгарным сикозом.
Лечение проводят в условиях стационара. Внутрь — гризеофульвин, низорал; местно—йодно- мазевая терапия. При хронической трихофитии обязательная коррекция общих отклонений; при инфильтративно-нагноительной трихофитии вначале устраняют островоспалительные явления.
Прогноз обычно благоприятный.
Профилактика. Изоляция больных детей. Тщательное обследование всех лиц, бывших в контакте с больным. Использование только индивидуальных предметов ухода за кожей, ногтями и волосами. Профилактика инфильтративно-нагноительной трихофитии проводится совместно с ветеринарной службой.
39. Дифференциальная диагностика паразитарного и вульгарного сикозов.
Сикоз стафилококковый (вульгарный) — хроническое рецидивирующее гнойничковое воспаление волосяных фолликулов в области бороды и усов, реже — в других зонах (брови, область лобка, подмышечные впадины и др.), наблюдающееся преимущественно у мужчин.
Патогенез. Развитию заболевания способствуют несоблюдение гигиенических правил, раздражение и инфицирование кожи при бритье, загрязнение кожи. Имеют значение также эндокринные нарушения, иммунодефицит, авитаминоз и очаги хронической инфекции.
Болеют, как правило, мужчины. Заболевание начинается с появления остиофолликулитов и небольших (с булавочную головку) воспаленных, фолликулярных узелков, на вершине которых быстро развиваются пустулы (фолликулиты), гнойное содержимое последних подсыхает с образованием желто-бурых корочек, спаянных с волосом. Количество остиофолликулитов и фолликулитов нарастает -> они за счет перифолликулярного воспаления формируют сливные очаги багрово-красного цвета. Волосы не выпадают, но легко выдергиваются. После разрешения процесса рубцов не образуется.
При рациональной терапии возможно полное излечение, однако чаще процесс принимает вялое хроническое рецидивирующее течение. Общее состояние больного не страдает, но пораженная кожа придает ему неухоженный вид.
Дифференциальный диагноз проводят с паразитарным сикозом (инфильтративнонагноительной трихофитией); подтверждает диагноз обнаружениев результате микроскопического и культурального исследования возбудителя паразитарного сикоза — элементов гриба в волосах по периферии очагов
Инфильтративно-нагноительная трихофития
Заболевание вызывают зоофильные грибы, главным образом Trichophyton mentagrophytes var. gypseum (гипсовидный трихофитон) и Trichophyton verrucosum (бородавчатый трихофитон). Для них характерна возможность поражения как животных, так и человека.
Клиническая картина. характеризуется острым воспалением на коже и развитием системных явлений с вовлечением в процесс регионарных лимфатических узлов. Поражаются волосистая часть головы, область бороды и усов (паразитарный сикоз). Заболевание начинается с появления на коже шелушащихся бляшек красноватого цвета. Бляшки довольно быстро становятся резко инфильтрированными, воспалительный процесс переходит на перифолликулярную ткань с образованием крупных болезненных очагов вначале плотной, а затем тестоватой консистенции, с четкими границами.В отличие от стафилококкового
сикоза, высыпания плотные, крупные, болезненные (за счет глубокого поражения дермы), четко очерченные. На участках, свободных от корок, определяются расширенные отверстия волосяных фолликулов, при надавливании из них легко выделяется каплями густой гной (картина по виду напоминает медовые соты — kerion Celsi). Волосы в очагах высыпаний выпадают. Однако разрушения волосяного фолликула не происходит, поэтому после стихания воспалительного процесса возможен рост новых, здоровых волос. Общее состояние больного может нарушаться: повышается температура, появляются головная боль, недомогание. Регионарные лимфатические узлы увеличиваются и становятся болезненными. Без лечения заболевание разрешается через несколько месяцев, оставляя после себя рубцы. В результате стойкого иммунитета, отмечаемого при инфильтративно-нагноительной трихофитии, рецидивов не возникает.
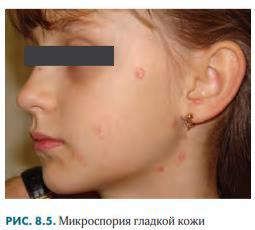
40. Микроспория. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
Микроспорию гладкой кожи вызывают в основном зоофильный гриб Microsporum (M.) canis и
антропофильный — Microsporum (M.) ferrugineum.
Клинически она проявляется пятнами со слабовыраженной реакцией: розовые шелушащиеся, округлых очертаний, диаметром 0,7–2 см, с четкими границами. По мере их роста центральная часть пятен светлеет за счет разрешения воспалительных явлений, а по периферии обнаруживается приподнятый валик из пузырьков, корочек и чешуек. В дальнейшем в центре таких кольцевидных элементов может образоваться новое кольцо (двойное, тройное) — по типу «кольца в кольце» (iris). Высыпания быстро распространяются по коже (особенно после мытья). Очаги поражения чаще локализуются на туловище, лице, верхних конечностях.
Микроспория волосистой части головы.
Этиология и эпидемиология. Заболевание вызывают зоофильные M. canis, значительно реже — антропофильные грибы M. ferrugineum.
Основным источником заражения людей зоофильными грибами являются (при непосредственном контакте) кошки (особенно котята), преимущественно бродячие, реже — собаки. Заражение зоофильным грибом от человека к человеку составляет не более 2–4 %.
Источником антропофильного гриба М. ferrugineum является только больной человек, чаще ребенок. Заражение может произойти дома, в парикмахерских, детских коллективах через предметы и вещи, загрязненные чешуйками и волосами, содержащими грибы.
Микроспория встречается в основном у детей 6–14 лет, взрослые больные составляют 15–25 %.
В зависимости от образования и расположения элементов гриба выделяют два типа
поражения волос:
●при эктотриксе (ectothrix) споры гриба образуются и содержатся преимущественно снаружи волоса,
●при эндотриксе (endothrix) — внутри него.
Инкубационный период длится 3–7 дней.
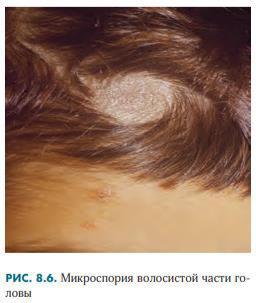
Клиническая картина, обусловленная зоофильным M. canis, представлена округлыми, резко отграниченными единичными крупными (диаметром 3–5 см) пятнистыми очагами бледнорозового цвета, покрытыми сероватыми отрубевидными чешуйками.
В очагах поражения отмечается обламывание волос на уровне 6–8 мм, что хорошо видно при осмотре. Основание пораженных волос окружено чехольчиком серо-белого цвета, состоящим из спор гриба, что выявляется при микроскопическом исследовании (эктотрикс).
При микроспории, вызываемой антропофильным М. ferrugineum, возникают мелкие, множественные, со слабовоспалительной реакцией эритематозные очаги в краевой зоне волосистой части головы с незначительным мелкопластинчатым шелушением.
Волосы в очагах поражения обламываются, но не все и на разном уровне — от 5 до 8 мм над кожей. Рядом с основными очагами могут появляться мелкие отсевы в виде пятен или папул диаметром 0,5–1 см.
Диагноз микроспории обычно не вызывает затруднений и основывается на клинических, микроскопических (обнаружение грибов в волосах и чешуйках) данных, а также на зеленом свечении очагов в лучах люминесцентной лампы Вуда.
Дифференциальный диагноз проводят с трихофитией, псориазом, очаговой алопецией, сифилитической алопецией (плешивостью).
Лечение трихомикозов проводят гризеофульвином, продолжают его до получения троекратных отрицательных результатов анализов на грибы, проводимых 1 раз в 7 дней. Причем после 1-го отрицательного анализа гризеофульвин принимают через день в течение 2 нед., после 3-го — 1 раз в 3 дня еще в течение 2 нед.
В последнее время все чаще используют системные антимикотические препараты:
тербинафин (ламизил) и итраконазол (орунгал).
Волосы в очагах поражения сбривают 1 раз в неделю. Местно применяют 2–5% настойку йода, салицилово(2%)-серно(5%)-дегтярную (5–10%) мазь, тербинафин и другие противогрибковые мази.
Профилактика заключается в проведении осмотров детей в детских учреждениях с целью выявления случаев трихомикозов, лечении больных и обследовании контактных лиц с применением лампы Вуда, дезинфекции в очагах микроспории и трихофитии с установлением карантина, выявлении и лечении больных животных, ветеринарном надзоре за домашними и бродячими животными (кошками, собаками), санитарно-просветительной работе с населением.
41. Фавус. Эпидемиология, характеристика возбудителей, |
диагностика. Клиника. |
Лечение, |
профилактика. |
Фавус (парша) — грибковое заболевание кожи, волос и ногтей, отличающееся длительным течением, вызывается антропофильным дерматомицетом Trichophyton Schoenleinii. Чистая культура T. schoenleinii представлена септированным мицелием с утолщениями и ветвлениями («канделябры», «рога оленя»), а также артроспоровым мицелием, хламидоспорами (органы вегетативного размножения) и макроконидиями (это крупная
