
- •1. Исторические этапы развития дерматовенерологии.
- •2. Защитная реакция кожи. Кожа – физиологический барьер между организмом и внешней средой. Кожа – орган чувств. Различные виды кожной чувствительности. Роль кожи в регуляции тепла в организме и в обмене веществ.
- •3. Процесс ороговения, меланогенез. Патоморфологические изменения в эпидермисе и дерме.
- •4. Пятно. Клинические разновидности.
- •5. Экссудативные первичные высыпные элементы: волдырь, пустула, пузырек, пузырь. Вторичные высыпные элементы. Понятие о полиморфизме.
- •6. Пролиферативные первичные высыпные элементы: папула, бугорок, узел. Вторичные высыпные элементы. Понятие о полиморфизме
- •7. Дерматиты. Общая характеристика, классификация. Роль облигатных раздражителей и веществ, вызывающих сенсибилизацию, в патогенезе развития дерматита.
- •9. Простой контактный дерматит от действия облигатных химических раздражителей (кислоты, щелочи). Клиника. Лечение. Профилактика.
- •10. Поздняя кожная порфирия. Этиология и патогенез. Клинические проявления. Лечение и профилактика.
- •11. Ознобление. Патогенез. Клинические разновидности. Лечение профилактика.
- •12. Аллергические дерматиты. Этиология, патогенез. Клиника. Лечение, профилактика.
- •13. Токсикодермии. Общая характеристика, патогенез, типы аллергических реакций. Клинические разновидности. Лечение, профилактика
- •15. Многоформная экссудативная эритема. Этиология. Патогенез. Клинически е проявления. Лечение, профилактика.
- •16. Эпидермальный некролиз. Синдром Стивенса-Джонсона. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
- •17. Эпидермальный некролиз. Синдром Лайелла. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
- •19. Экзема (истинная, дисгидротическая, помфолекс). Этиология, патогенез, патоморфология. Клиника. Лечение и профилактика.
- •20. Микробная и микотическая экзема. Этиология, патогенез, патоморфология. Клиника. Лечение и профилактика.
- •21. Атопический дерматит. Этиология, патогенез. Клиника. Лечение, профилактика.
- •22. Острые поверхностные стафилодермии. Клинические разновидности. Диагностика. Лечение. Профилактика.
- •23. Острые глубокие стафилодермии. Клинические разновидности Особенности течения фурункула на лице. Клиника, диагностика, лечение.
- •24. Хроническая стафилодермия. Патогенетические факторы развития. Клиника. Лечение. Профилактика.
- •25. Эпидемическая стафилококковая пузырчатка новорожденных. Клиника, дифференциальная диагностика с сифилитической пузырчаткой. Лечение, профилактика.
- •26. Острые стрептодермии. Клинические разновидности. Клиника, диагностика. Лечение, профилактика.
- •27. Хронические стрептодермии. Вульгарная эктима. Клиника, диагностика. Лечение, профилактика.
- •28. Чесотка. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
- •29. Норвежская чесотка. Характеристика возбудителя. Эпидемиология. Диагностика. Клиника. Лечение. Профилактика.
- •30. Педикулез. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
- •33. Поверхностный кандидоз слизистых оболочек: полости рта, вульвовагинит, баланопостит. Патогенетические факторы. Клинические проявления. Лечение и профилактика.
- •37. Трихофития поверхностная. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
- •39. Дифференциальная диагностика паразитарного и вульгарного сикозов.
- •40. Микроспория. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
- •42. Дискоидная и диссеминированная красная волчанка. Этиология и патогенез. Клинические проявления. Патоморфология. Лечение. Диспансеризация.
- •43. Ограниченные формы склеродермии. Этиология и патогенез. Клинические проявления. Патоморфология. Лечение. Диспансеризация.
- •44. Пузырные дерматозы. Этиология, патогенез истинных акантолитических пузырчаток. Патоморфология. Современная классификация. Методы диагностики.
- •Буллезные дерматозы – группа заболеваний, для которых характерно образование пузырей в виде мономорфных высыпаний или в сочетании с другими первичными морфологическими элементами (полиморфная сыпь).
- •Этиология и патогенез пузырчатки до сих пор не выяснены. Предложены инфекционная, нейрогенная, токсическая и наследственная теории его развития, но ни одна из них не получила убедительных подтверждений.
- •Выделяют 2 вида акантолиза - высокий и низкий. Первый развивается на уровне зернистого слоя и характерен для листовидной и себорейной пузырчатки, второй - супрабазально, отмечается при вульгарной пузырчатке и ее варианте - вегетирующей.
- •Выделяют 4 основных формы, отличающиеся по клиническим, гистологическим и иммунопатологическим параметрам:
- •1) вульгарная
- •2) вегетирующая
- •3) листовидная
- •+ есть еще паранеопластическая (связана с раком).
- •Листовидная пузырчатка - аутоиммунное интраэпидермальное буллезное заболевание, характеризующееся образованием аутоантител класса IgG к десмоглеину-1.
- •Паранеопластическая пузырчатка (паренеопластический пемфигус) – редкое патологическое состояние кожи, слизистой оболочки рта и других слизистых оболочек, чаще развивается на фоне злокачественных лимфом различной локализации.
- •1. симптом Никольского, Асбо-Хансена, симптом груши.
- •– круглые, разобщенные;
- •– более мелкие, чем нормальные кератиноциты;
- •– объем ядер увеличен относительно объема цитоплазмы;
- •– цитоплазма базофильная, окрашивается неравномерно
- •3. Гистологическое исследование биоптатов кожи
- •5. Метод непрямой иммунофлюоресценции – поиск антител к Ig G в крови.
- •Для пузырчатки характерны следующие симптомы:
- •1) симптом Никольского - характеризуется сползанием верхних слоев эпидермиса при скользящем надавливании на непораженную на вид кожу. Краевой симптом определяется при потягивании за обрывки покрышки пузыря в виде отслойки эпидермиса;
- •Лечения в билете нет, но на всякий: ГКС, системно, наружно, ванны, душ со стероидами и тд.
- •45. Вульгарная пузырчатка. Вегетирующая пузырчатка. Этиология, патогенез, патоморфология, диагностика. Клиника. Лечение. Диспансеризация.
- •Жалобы и анамнез
- •48. Вирусные дерматозы. Общая характеристика. Простой пузырьковый герпес. Характеристика возбудителей. Клиника. Лечение, профилактика.
- •49. Опоясывающий герпес. Этиология, патогенез. Клинические разновидности, лечение, профилактика.
- •50. Бородавки. Папилломовирусная инфекция. Заразительный контагиозный моллюск. Характеристика возбудителей. Клинические проявления. Лечение. Профилактика.
- •51. Возбудитель сифилиса. Пути и условия заражения. Методы бактериологической и серологической диагностики. Биологические свойства бледной трепонемы. Иммунитет, реинфекция и суперинфекция при сифилисе.
- •52. Общая характеристика течения сифилиса. Современная классификация ВОЗ. Инкубационный период.
- •53. Ранний период сифилиса: первичный период. Твердый шанкр, клинические проявления. Атипичные и осложненные шанкры. Диагностика. Лечение. Профилактика.
- •54. Дифференциальная диагностика твердого шанкра с мягким шанкром и простым пузырьковым герпесом.
- •55. Ранний период сифилиса: вторичный период. Пятнистые сифилиды. Алопеция. Клиника Диагностика (серодиагностика). Лечение. Профилактика.
- •56. Ранний период сифилиса: вторичный период. Папулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
- •57. Ранний период сифилиса: вторичный период. Пустулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
- •58. Поздний период сифилиса: розеола Фурнье, бугорковые и гуммозные сифилиды. Клиника, диагностика (серодиагностика). Лечение.
- •59. Серодиагностика сифилиса. Скрытый ранний и поздний сифилис. Лечение.
- •60. Ранний врожденный сифилис: плода, грудного возраста, раннего детского возраста. Клинические проявления, диагностика. Профилактика.
- •61. Поздний врожденный сифилис. Клинические проявления, диагностика. Профилактика.
- •62. Лепра. Характеристика возбудителя. Эпидемиология. Лепроматозный тип лепры. Клинические проявления. Диагностика. Лепрозории. Лечение. Профилактика.
- •Мультибациллярная проказа
- •Олигобациллярная проказа
- •63. Лепра. Характеристика возбудителя. Эпидемиология. Турбекулоидный и недифференцированный типы. Клинические проявления. Диагностика. Лепрозории. Лечение. Профилактика.
- •64. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Туберкулезная волчанка. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •65. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Скрофулодерма. Бородавчатый туберкулез. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •66. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Диссеминированные формы туберкулеза. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •67. Дифференциальная диагностика бугоркового сифилида и туберкулезной волчанки.
- •69. Классификация сосудистых аномалий кожи. Этиология. Классификация, диагностика, лечение.
- •ГЕМАНГИОМА
- •МАЛЬФОРМАЦИИ
- •70. Меланоцитарные невусы – Этиология. Классификация, диагностика, профилактика.

·амоксициллина тригидрат перорально: детям в возрасте до 2 лет – 20 мг на кг массы тела в сутки, детям в возрасте от 2 до 5 лет – 125 мг 3 раза в сутки, детям в возрасте от 5 до 10 лет – 250 мг 3 раза в сутки, детям в возрасте старше 10 лет и взрослым – 500 мг 3 раза в сутки. Курс лечения 7- 10 дней
·амоксициллин + клавулановая кислота перорально: детям в возрасте от 3 месяцев до 1 года 2,5 мл суспензии 3 раза в сутки, детям в возрасте от 1 года до 7 лет – 5 мл суспензии 3 раза в сутки, детям в возрасте от 7 до 14 лет – 10 мл суспензии или 5 мл суспензии форте 3 раза в сутки, детям в возрасте старше 14 лет и взрослым – по 1 таблетке (250+125 мг) 3 раза в сутки или по 1 таблетке (500+125 мг) 2 раза в сутки. Курс лечения 7-10 дней
·цефалексин перорально: детям с массой тела менее 40 кг – 25-50 мг на кг массы тела в сутки, взрослым и детям с массой тела более 40 кг – 250-500 мг 4 раза в сутки. Курс лечения 7-14 дней
·эритромицин перорально: детям в возрасте до 3 месяцев – 20-40 мг на кг
массы тела в сутки, детям в возрасте от 3 месяцев до 18 лет – 30-50 мг на кг массы тела в сутки, взрослым – 1,0-4,0 г в сутки в 4 приема. Курс лечения
– 5-14 дней
Профилактика.
Первичная профилактика пиодермий состоит в своевременной антисептической обработке микротравм, трещин, раневых поверхностей. Следует проводить лечение выявленных общих заболеваний, на фоне которых могут развиться гнойничковые поражения кожи (сахарный диабет, болезни пищеварительного тракта, дыхательной системы и др.)
Вторичная профилактика пиодермий включает периодические медицинские осмотры при необходимости проведение противорецидивной терапии (общие УФ-облучения, уход за кожей, санация фокальной инфекции).
27. Хронические стрептодермии. Вульгарная эктима. Клиника, диагностика. Лечение, профилактика.
Стрептодермии в основном вызывает β-гемолитический стрептококк; они характеризуются поверхностным поражением гладкой кожи, складок, в том числе крупных (подмышечных, субмаммарных, паховых), а также склонностью к периферическому росту очагов поражения. Придатки кожи (фолликулы волос, потовые железы) не поражаются.
Первичным морфологическим элементом при стрептодермиях является нефолликулярная пустула — фликтена, представляющая собой плоский пузырь диаметром 0,5–0,8 мм, с вялой покрышкой, гнойным содержимым и воспалительным венчиком по периферии. При глубоких поражениях воспалительный инфильтрат в основании фликтены усиливается, ткани подвергаются распаду с образование язвы — эктимы.
Хронические стрептодермии: (обязательно надо сказать что вся эта хрень зачастую развивается на фоне нарушения переферического кровообращения и нарушении трофики тканей)
1. Хроническая диффузная стрептодермия Это диффузное поражение кожи. Чаще встречается у взрослых лиц. Характеризуется
наличием фликтен, склонных к периферическому росту и слиянию с образованием больших поверхностных эрозий, окаймленных венчиком отслоившегося рогового слоя эпидермиса с фестончатыми очертаниями. Отмечается выраженный отек, гиперемия, обильное мокнутие, серозные корки. Процесс локализуется, в основном, на нижних конечностях, а также вокруг инфицированных ран, свищей, ожогов.
2.Стрептококковая хроническая паронихия
3.Pityriasis alba - Лишай белый (питириаз белый) - слабовыраженный экзематозный
детский дерматит,проявляющийся множественными,реже одиночными,гипопигментированными пятнами с нечеткими границами.
Патогенез не ясен.В настоящее время считается,что белый лишай - слабовыраженный экзематозный дерматит,c последующей гипопигментацией вследствии нарушения
передачи меланосом из меланоцитов к кератиноцитам.Есть мнение,что заболевание является поствоспалительной гипопигментацией у детей атопиков.
Клиника. Заболевание начинается с появлением розовых круглых или округлых пятен диаметром от 0,5 до 3 см (эритематозная стадия),которые по истечению нескольких недель бледнеют,превращаясь в белые пятна с нечеткими границами,плавно переходящими в окружающую здоровую кожу,с шелушащейся,а в дальнейшем с гладкой поверхностью (гипопигментная стадия). Из-за невыраженности клинических проявлений эритематозная стадия часто остается незамеченной пациентами и(или) их родителями.
Излюбленная локализация - лицо (особенно щеки) плечи и руки,в более редких случаях встречается на шеи и туловище.
Характерной особенностью является отсутстве склонности к слиянию элементов.В редких случаях отмечается незначительный зуд.Пятна могут существовать от нескольких недель до нескольких лет и затем спонтанно регрессировать.
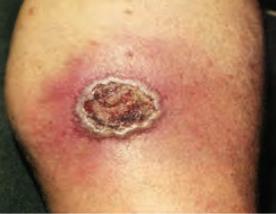
Эктима вульгарная (ecthyma) — глубокая стрептодермия с поражением кожи в виде язвенного дефекта.
Клиническая картина. Вначале на коже голеней (реже — бедер и туловища) появляется фликтена крупных размеров с гнойным или гнойно-геморрагическим содержимым либо эпидермальная пустула с яркой воспалительной каемкой по периферии и инфильтратом в основании. Довольно быстро за счет некротизации на месте первичного элемента развивается глубокая язва, которая покрывается плотной слоистой коричневатой коркой из ссохшегося гнойного экссудата (рис. 7.4). Иногда эта корка сильно выражена, резко приподнимается над окружающей кожей (рупия), а при ее отторжении обнаруживается глубокая язва с приподнятыми краями и мягким дном, заполненным некротическими массами грязно-серого цвета. Кожа вокруг язвы ярко гиперемирована, измененный участок достигает нескольких сантиметров, границы его нечеткие. Вульгарная эктима разрешается в течение 15–30 дней с формированием рубцовой ткани.
Диагностика пиодермии проводится на основании клинических проявлений заболевания. Лабораторные исследования:
-бактериологическое исследование гнойного отделяемого и определением чувствительности к антибиотикам;
-исследование уровня глюкозы в крови;
-клинический анализ крови.
По показаниям назначаются консультации специалистов: терапевта, эндокринолога.
Дифференциальный диагноз проводят с трофическими язвами, лейшманиозом, сифилитическими эктимами, которые не имеют выраженного островоспалительного компонента; серологические реакции на сифилис и исследование на бледную трепонему положительные.
Лечение.
Общие принципы лечения пиодермий.
Режим больного пиодермией в первую очередь предполагает рациональный уход за кожей с целью предотвращения распространения инфекции на непораженные участки.
Питание должно быть регулярным, полноценным, богатым витаминами; резко ограничивают количество соли и углеводов. Общее лечение больных пиодермиями предусматривает
применение антибиотиков, сульфаниламидов, общеукрепляющих и иммунобиологических препаратов, в ряде случаев средств, направленных на иммунокоррекцию.
При лечении стрептодермии в целях предупреждения распространенияпроцесса кожу в очагах поражения ни в коем случае нельзя мочить, а вокруг очагов поражения следует обрабатывать 1—2 % раствором борного или салицилового спирта, хлоргексидином. Антибактериальная терапия назначается в зависимости от распространенности поражения кожи, общего состояния и возраста больного, наличия у него очагов хронической инфекции или соматических заболеваний. - При непереносимости пенициллина назначают линкомицин, макролиды (рулид, азитромицин), цефалоспорины. Наружно применяются анилиновые красители, (Бактробан, Банеоцин, Фуцидин).
Целесообразно применение общеукрепляющих средств (адаптогенов, витаминов). В тех случаях, когда стрептодермия приобретает рецидивирующее течение показана иммуностимулирующая терапия (аутотрансфузии, УФ-облученной крови, чрескожное лазерное облучение крови и др.). Стрептококковые поражения кожи часто благоприятствуют существующие в организме очаги хронической инфекции (хронический тонзиллит, ринит, отит, синусит, кариес), из-за чего требуется их санация.
Распространенные формы стрептодермии могут сопровождаться регионарным лимфаденитом. Стрептококковая инфекция кожи может осложняться прежде всего поражением почек (гломерулонефрит), реже сердца (ревматизм, миокардит). Вследствие этого перед выпиской ребенка необходим контроль анализов периферической крови и мочи.
Профилактика. В целях профилактики пиодермий у детей большое значение приобретает санация гнойничковых заболеваний у персонала детских учреждений, беременных; санитарногигиенические меры в роддомах, детских учреждениях, а также изоляция больных детей использовать антибактериальные присыпки (Банеоцин, Ксероформ и т.д.).
28. Чесотка. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
Чесотка (скабиес) – распространенное паразитарное заболевание кожи, вызываемое чесоточным клещом Sarcoptes scabiei.
Эпидемиология
Заражение чесоткой происходит преимущественно при тесном бытовом контакте, обычно при совместном пребывании в постели. Эпидемически значимы инвазионно-контактные коллективы – группы лиц, проживающие совместно, имеющие общую спальню (общежития, детские дома, интернаты, дома престарелых, казармы, «надзорные» палаты в психоневрологических стационарах и др.) при наличии тесных бытовых контактов друг с другом в вечернее и ночное время.
Непрямой путь заражения осуществляется через предметы обихода, постельные принадлежности, одежду и т.п. Внеочаговые случаи заражения чесоткой (транзиторная инвазия) происходит в банях, поездах, гостиницах. Такие случаи редки и реализуются непрямым путем при последовательном контакте потока людей, с предметами (постельные принадлежности, предметы туалета), которыми пользовался больной чесоткой.
Характеристика возбудителя
Возбудитель – чесоточный клещ Sarcoptes. По типу паразитизма чесоточные клещи – постоянные паразиты, большую часть жизни проводящие в коже хозяина и лишь в короткий период расселения ведущие эктопаразитический образ жизни на поверхности кожи.
Суточный ритм активности чесоточного клеща объясняет усиление зуда вечером, преобладание прямого пути заражения при контакте в постели в вечернее и ночное время, а также эффективность назначения противочесоточных препаратов на ночь.
Диагностика
Диагноз чесотки устанавливается на основании комплекса клинических и эпидемических данных, подтвержденных инструментальными и лабораторными исследованиями, направленными на обнаружение возбудителя.
Метод прокрашивания применяют для верификации чесоточных ходов. Подозрительный элемент смазывают спиртовым раствором йода, анилиновыми красителями, тушью или чернилами.
Дерматоскопия является обязательным методом при обследовании больного чесоткой. При типичной чесотке дерматоскопия позволяет получить положительный результат во всех случаях, при чесотке без ходов – в 1/3 случаев, при этом выявляемость чесоточных ходов повышается на треть в сравнении с осмотром больного без оптических приборов. При наличии разрушенных ходов и отсутствии в них самок чесоточного клеща проводится осмотр внешне неизмененной кожи вблизи хода на площади не менее 4 см2.
Диагностические симптомы при чесотке:
Симптом Арди – пустулы и гнойные корочки на локтях и в их окружности. Симптом Горчакова – кровянистые корочки в области локтей и в их окружности.
Симптом Михаэлиса – кровянистые корочки и импетигинозные высыпания в межъягодичной складке с переходом на крестец.
Симптом Сезари – обнаружение чесоточного хода пальпаторно в виде легкого полосовидного возвышения.
Клиника
Типичная чесотка встречается наиболее часто. Клиническая картина представлена различными вариантами чесоточными ходами и папуло-везикулами вблизи ходов, расчесами, кровянистыми корочками, диссеминированными по всему кожному покрову. Для типичной чесотки взрослых характерно ОТСУТСТВИЕ высыпаний - в межлопаточной области, на лице и волосистой части головы.
Зуд – характерный субъективный симптом чесотки, обусловленный сенсибилизацией организма к возбудителю. При первичном заражении зуд появляется через 7-14 дней (инкубационный период, м.б до 3 месяцев), а при реинвазии – через сутки. Усиление зуда вечером и ночью связанно с суточным ритмом активности возбудителя.
Чесоточные ходы являются основным клиническим симптомом чесотки.
Чесоточные ходы имеют вид слегка возвышающейся линии беловатого или грязно-серого цвета, прямой или изогнутой, длиной 5- 7 мм. Так называемые «парные элементы» нельзя отождествлять с ходами и рассматривать как диагностический симптом заболевания.
Практически у всех больных ходы можно обнаружить на кистях, несколько реже они встречаются на запястьях, стопах и половых органах мужчин. Наличие чесоточных ходов на стопах типично для пациентов с большой давностью заболевания, а также при первичном внедрении самки клеща в кожу подошв, что чаще встречается в банях и душевых, если незадолго до этого их посещали больные чесоткой с высоким паразитарным индексом.
Папулы, везикулы, расчесы и кровянистые корочки нередко преобладают в клинической картине заболевания. Неполовозрелые стадии развития чесоточного клеща, молодые самки и самцы обнаруживаются в 1/3 папул и везикул. Для папул с клещами характерно фолликулярное расположение и небольшие размеры (до 2 мм). Везикулы обычно мелкие (до 3 мм), без признаков воспаления, располагаются изолированно преимущественно на кистях, реже – на запястьях и стопах.
Лечение
Ннаправлено на уничтожение возбудителя на всех стадиях его развития с помощью скабицидов – препаратов с акарицидной активностью. Неспецифические методы терапии используют для лечения осложнений, сопутствующих чесотке, и снижения интенсивности течения. Больной направляется на лечение к дерматологу по месту жительства, где составляется извещение по форме 089, назначается дезинфекция (эпид бюро).
Выделяют три вида терапии:
-специфическое (при подтвержденном диагнозе чесотки)
-профилактическое (по эпидемиологическим показаниям в очагах чесотки лицам, у которых клинические проявления заболевания отсутствуют)
-пробное (при подозрении на чесотку, без подтверждённого диагноза)
Используют:
1.Эмульсия (С) и мазь бензилбензоата (С)
Для детей в возрасте от 3 до 7 лет применяют 10% эмульсию и мазь, для лиц старших возрастных групп – 20% эмульсию и мазь бензилбензоата.
2.Перметрин 5% концентрат эмульсии в этаноле
Водная 0,4% эмульсия готовится ex tempore путем разбавления 8 мл 5% концентрата эмульсии перметрина водой комнатной температуры до объема 100 мл.
