
- •1. Исторические этапы развития дерматовенерологии.
- •2. Защитная реакция кожи. Кожа – физиологический барьер между организмом и внешней средой. Кожа – орган чувств. Различные виды кожной чувствительности. Роль кожи в регуляции тепла в организме и в обмене веществ.
- •3. Процесс ороговения, меланогенез. Патоморфологические изменения в эпидермисе и дерме.
- •4. Пятно. Клинические разновидности.
- •5. Экссудативные первичные высыпные элементы: волдырь, пустула, пузырек, пузырь. Вторичные высыпные элементы. Понятие о полиморфизме.
- •6. Пролиферативные первичные высыпные элементы: папула, бугорок, узел. Вторичные высыпные элементы. Понятие о полиморфизме
- •7. Дерматиты. Общая характеристика, классификация. Роль облигатных раздражителей и веществ, вызывающих сенсибилизацию, в патогенезе развития дерматита.
- •9. Простой контактный дерматит от действия облигатных химических раздражителей (кислоты, щелочи). Клиника. Лечение. Профилактика.
- •10. Поздняя кожная порфирия. Этиология и патогенез. Клинические проявления. Лечение и профилактика.
- •11. Ознобление. Патогенез. Клинические разновидности. Лечение профилактика.
- •12. Аллергические дерматиты. Этиология, патогенез. Клиника. Лечение, профилактика.
- •13. Токсикодермии. Общая характеристика, патогенез, типы аллергических реакций. Клинические разновидности. Лечение, профилактика
- •15. Многоформная экссудативная эритема. Этиология. Патогенез. Клинически е проявления. Лечение, профилактика.
- •16. Эпидермальный некролиз. Синдром Стивенса-Джонсона. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
- •17. Эпидермальный некролиз. Синдром Лайелла. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
- •19. Экзема (истинная, дисгидротическая, помфолекс). Этиология, патогенез, патоморфология. Клиника. Лечение и профилактика.
- •20. Микробная и микотическая экзема. Этиология, патогенез, патоморфология. Клиника. Лечение и профилактика.
- •21. Атопический дерматит. Этиология, патогенез. Клиника. Лечение, профилактика.
- •22. Острые поверхностные стафилодермии. Клинические разновидности. Диагностика. Лечение. Профилактика.
- •23. Острые глубокие стафилодермии. Клинические разновидности Особенности течения фурункула на лице. Клиника, диагностика, лечение.
- •24. Хроническая стафилодермия. Патогенетические факторы развития. Клиника. Лечение. Профилактика.
- •25. Эпидемическая стафилококковая пузырчатка новорожденных. Клиника, дифференциальная диагностика с сифилитической пузырчаткой. Лечение, профилактика.
- •26. Острые стрептодермии. Клинические разновидности. Клиника, диагностика. Лечение, профилактика.
- •27. Хронические стрептодермии. Вульгарная эктима. Клиника, диагностика. Лечение, профилактика.
- •28. Чесотка. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
- •29. Норвежская чесотка. Характеристика возбудителя. Эпидемиология. Диагностика. Клиника. Лечение. Профилактика.
- •30. Педикулез. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
- •33. Поверхностный кандидоз слизистых оболочек: полости рта, вульвовагинит, баланопостит. Патогенетические факторы. Клинические проявления. Лечение и профилактика.
- •37. Трихофития поверхностная. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
- •39. Дифференциальная диагностика паразитарного и вульгарного сикозов.
- •40. Микроспория. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
- •42. Дискоидная и диссеминированная красная волчанка. Этиология и патогенез. Клинические проявления. Патоморфология. Лечение. Диспансеризация.
- •43. Ограниченные формы склеродермии. Этиология и патогенез. Клинические проявления. Патоморфология. Лечение. Диспансеризация.
- •44. Пузырные дерматозы. Этиология, патогенез истинных акантолитических пузырчаток. Патоморфология. Современная классификация. Методы диагностики.
- •Буллезные дерматозы – группа заболеваний, для которых характерно образование пузырей в виде мономорфных высыпаний или в сочетании с другими первичными морфологическими элементами (полиморфная сыпь).
- •Этиология и патогенез пузырчатки до сих пор не выяснены. Предложены инфекционная, нейрогенная, токсическая и наследственная теории его развития, но ни одна из них не получила убедительных подтверждений.
- •Выделяют 2 вида акантолиза - высокий и низкий. Первый развивается на уровне зернистого слоя и характерен для листовидной и себорейной пузырчатки, второй - супрабазально, отмечается при вульгарной пузырчатке и ее варианте - вегетирующей.
- •Выделяют 4 основных формы, отличающиеся по клиническим, гистологическим и иммунопатологическим параметрам:
- •1) вульгарная
- •2) вегетирующая
- •3) листовидная
- •+ есть еще паранеопластическая (связана с раком).
- •Листовидная пузырчатка - аутоиммунное интраэпидермальное буллезное заболевание, характеризующееся образованием аутоантител класса IgG к десмоглеину-1.
- •Паранеопластическая пузырчатка (паренеопластический пемфигус) – редкое патологическое состояние кожи, слизистой оболочки рта и других слизистых оболочек, чаще развивается на фоне злокачественных лимфом различной локализации.
- •1. симптом Никольского, Асбо-Хансена, симптом груши.
- •– круглые, разобщенные;
- •– более мелкие, чем нормальные кератиноциты;
- •– объем ядер увеличен относительно объема цитоплазмы;
- •– цитоплазма базофильная, окрашивается неравномерно
- •3. Гистологическое исследование биоптатов кожи
- •5. Метод непрямой иммунофлюоресценции – поиск антител к Ig G в крови.
- •Для пузырчатки характерны следующие симптомы:
- •1) симптом Никольского - характеризуется сползанием верхних слоев эпидермиса при скользящем надавливании на непораженную на вид кожу. Краевой симптом определяется при потягивании за обрывки покрышки пузыря в виде отслойки эпидермиса;
- •Лечения в билете нет, но на всякий: ГКС, системно, наружно, ванны, душ со стероидами и тд.
- •45. Вульгарная пузырчатка. Вегетирующая пузырчатка. Этиология, патогенез, патоморфология, диагностика. Клиника. Лечение. Диспансеризация.
- •Жалобы и анамнез
- •48. Вирусные дерматозы. Общая характеристика. Простой пузырьковый герпес. Характеристика возбудителей. Клиника. Лечение, профилактика.
- •49. Опоясывающий герпес. Этиология, патогенез. Клинические разновидности, лечение, профилактика.
- •50. Бородавки. Папилломовирусная инфекция. Заразительный контагиозный моллюск. Характеристика возбудителей. Клинические проявления. Лечение. Профилактика.
- •51. Возбудитель сифилиса. Пути и условия заражения. Методы бактериологической и серологической диагностики. Биологические свойства бледной трепонемы. Иммунитет, реинфекция и суперинфекция при сифилисе.
- •52. Общая характеристика течения сифилиса. Современная классификация ВОЗ. Инкубационный период.
- •53. Ранний период сифилиса: первичный период. Твердый шанкр, клинические проявления. Атипичные и осложненные шанкры. Диагностика. Лечение. Профилактика.
- •54. Дифференциальная диагностика твердого шанкра с мягким шанкром и простым пузырьковым герпесом.
- •55. Ранний период сифилиса: вторичный период. Пятнистые сифилиды. Алопеция. Клиника Диагностика (серодиагностика). Лечение. Профилактика.
- •56. Ранний период сифилиса: вторичный период. Папулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
- •57. Ранний период сифилиса: вторичный период. Пустулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
- •58. Поздний период сифилиса: розеола Фурнье, бугорковые и гуммозные сифилиды. Клиника, диагностика (серодиагностика). Лечение.
- •59. Серодиагностика сифилиса. Скрытый ранний и поздний сифилис. Лечение.
- •60. Ранний врожденный сифилис: плода, грудного возраста, раннего детского возраста. Клинические проявления, диагностика. Профилактика.
- •61. Поздний врожденный сифилис. Клинические проявления, диагностика. Профилактика.
- •62. Лепра. Характеристика возбудителя. Эпидемиология. Лепроматозный тип лепры. Клинические проявления. Диагностика. Лепрозории. Лечение. Профилактика.
- •Мультибациллярная проказа
- •Олигобациллярная проказа
- •63. Лепра. Характеристика возбудителя. Эпидемиология. Турбекулоидный и недифференцированный типы. Клинические проявления. Диагностика. Лепрозории. Лечение. Профилактика.
- •64. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Туберкулезная волчанка. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •65. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Скрофулодерма. Бородавчатый туберкулез. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •66. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Диссеминированные формы туберкулеза. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •67. Дифференциальная диагностика бугоркового сифилида и туберкулезной волчанки.
- •69. Классификация сосудистых аномалий кожи. Этиология. Классификация, диагностика, лечение.
- •ГЕМАНГИОМА
- •МАЛЬФОРМАЦИИ
- •70. Меланоцитарные невусы – Этиология. Классификация, диагностика, профилактика.
1. Исторические этапы развития дерматовенерологии.
1 – Описательный период:
Люди не знали патогенез, могли только делать предположения (порой нелогичные). Описывалась подробно картина кожной болезни (что вижу - то пою). Года, когда были первые упоминания о врачевании: Китай 2637 до н.э. Иран 2800 г. до н.э. Египет 1700-1350 г. до н.э. У евреев 1500 г. до н.э., Основоположники врачевания: Авиценна 1037-980 г. до н.э. Гиппократ 460-370 г. до н.э. Цельс 50-35 г. до н.э. Гален 2 век до н.э.
2 – Морфологический период:
В дерматологии начинается с 16 века. Ключевой момент - появление оптики (микроскопов). Также стали появляться учебники, атласы, пособия и тд. Во второй половине 18 века дерматология выделена в самостоятельную дисциплину.
Французская школа: образована в Париже в 1801 году на базе госпиталя Сен-Луи Жан-Пьером Алибер. Выдвигала гуморальную теорию, признавала связь между соматической патологией и кожным заболеванием. Венская школа: возникла в 40-е годы 19 века, ввела патологоанатомическую классификацию дерматозов, сводила до минимума влияние соматической патологии на кожные заболевания. Английская школа: образована Робертом Вилланом в 1757-1812 гг, создал классификацию кожных заболеваний согласно морфологическим признакам. Русская школа: существует с 1844 года в СПб Алексеем Герасимовичем Полотебновым. Он говорил, что в основе классификации дерматозов лежат два принципа: связь кожного заболевания с патологией внутренних органов и особенность кожи как органа, выполняющего важные физиологические функции. Александр Германович Ге (Казань) – первый профессиональный дерматолог.
3 – Иммунологический период:
Появление высокотехнологичных методов диагностики и лечения: 1) метод непрямой РИФ (реакции иммунофлюоресценции; Ig G, M, A); 2) иммуногистохимия и ПЦР; 3) биологические генно-инженерные моноклональные антитела в лечении.
КАФЕДРА СЗГМУ ОСНОВАНА в 1913г. ПЕРВЫЙ ЗАВКАФЕДРОЙ В.В. ИВАНОВ НЫНЕШНИЙ ШЕФ - КОНСТАНТИН ИГОРЕВИЧ РАЗНАТОВСКИЙ.
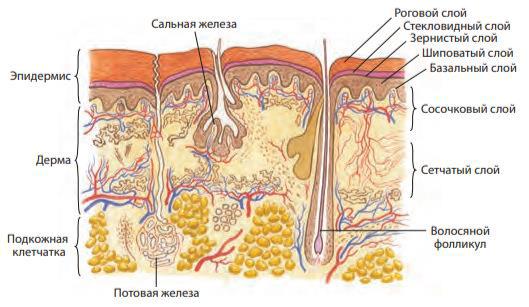
2. Защитная реакция кожи. Кожа – физиологический барьер между организмом и внешней средой. Кожа – орган чувств. Различные виды кожной чувствительности. Роль кожи в регуляции тепла в организме и в обмене веществ.
Кожа - многофункциональный орган, который покрывает организм человека и служит границей, отделяющей его от внешней среды, теснейшим образом взаимосвязанной со всеми другими органами и системами. Площадь 1,5-2 м. толщина от 0,5 до 4 мм Барьерно-защитная функция: механическая, защита от УФО и ионизирующего излучения,
низкая проницаемость (филаггрин), защита от высыхания, сопротивление эл. току, терморегуляция (норма потоотделения за сутки – 600-800 мл), бактерицидная и фунгицидная роль (кислая среда), секреторная функция за счет сальных и потовых желез.
Защитная реакция кожи. Кожа – физиологический барьер между организмом и внешней средой.
●Механическая защита осуществляется роговыми чешуйками, наполненными кератином; эпидермальным липидным барьером; сцеплением клеток базального слоя между собой; прочным соединением эпидермиса и дермы с помощью базальной мембраны, основным веществом и волокнами дермы (коллагеном и эластином), которые обеспечивают упругость и высокую эластичность кожи; жировыми структурами гиподермы.
●Биологическая (антимикробная) защита обеспечивается плотным сцеплением роговых чешуек; активным встречным ростом (для проникающих вглубь кожи бактерий) эпидермальных клеток и физиологическим шелушением кожи; электростатическими свойствами эпидермиса, обеспечивающими отталкивание отрицательно заряженных бактерий от отрицательно заряженных корнеоцитов; кислотной мантией.
Важная часть биологической защиты кожи - микробный антагонизм, обусловленный сапрофитной и условно-патогенной флорой, постоянно обитающей в роговом слое эпидермиса и составляющей нормальную микрофлору кожи. К сапрофитам относят кишечную палочку, дифтероидные бактерии, протей, выявляемые на гладкой коже, Staphylococcus albus, St. flavus, St. epidermidis и др. - в устьях волосяных фолликулов. Условно-патогенной флорой является липофильная питироспоральная флора, микрококки, разные варианты коринебактерий, которые в обычных условиях находятся в неактивном состоянии. В процессе жизнедеятельности нормальная микрофлора выделяет различные вещества - токсины, препятствующие размножению патогенной флоры.
●Защита от УФО и ИИ осуществляется синтезированным меланоцитами меланином и антиоксидантными веществами, входящими в состав кожного сала, а также волосами, бровями и ресницами.
●Поддержание водного баланса осуществляется за счет водно-липидной мантии и эпидермального липидного барьера, препятствующих не только трансэпидермальной потере воды, но и избыточному попаданию воды в кожу.
●Регенерация поврежденного кожного покрова при травмах осуществляется за счет митозов базального слоя эпидермиса (эпителизация) и активизации синтеза коллагена фибробластами дермы (рубцевание).
●Иммунная функция:
1.Кератиноциты – продуцируют ряд неспецифических медиаторов, БАВ, участвуют в иммунно-воспалительных реакциях кожи.
2.Клетки Лангерганса – эпидермальные макрофаги. Выработка Ил, Ифн, ФНО. Представление АГ Т-хелперам.
3.Тучные клетки и гистиоциты – регуляторы тканевого гомеостаза, формирование воспалительного процесса, рецепторы для ГНТ и ГЗТ.
4.Диффер. Т и В лимфоциты – образование Т-киллеров и антител.
Иммунная функция кожи - сложная комплексная система, включающая 2 линии иммунологической защиты: эпидермальную и дермальную.
●В эпидермисе иммунными клетками являются клетки Лангерганса и клетки Гринстейна, а также кератиноциты, синтезирующие цитокины и интерфероны, ингибирующие синтез белков в вирусных клетках.
●В дерме иммунными клетками являются тканевые базофилы, гистиоциты, Т-лимфоциты. Тканевые базофилы (тучные клетки, мастоциты) участвуют в аллергических реакциях немедленного и замедленного типа, различных воспалительных процессах. Гистиоциты (тканевые макрофаги) обеспечивают фагоцитоз и разрушение лизосомальными ферментами инородных клеток, попавших в кожу. Т-хелперы и Т-супрессоры участвуют в гуморальном иммунитете, а Т-киллеры способны без предварительной иммунизации лизировать клетки мишени.
Кожа – орган чувств. Различные виды кожной чувствительности.
Виды кожной чувствительности: тактильная, болевая, температурная.
Есть свободные нервные окончания, которые проходят через дерму и эпидермис (в нем теряют миелиновую оболочку).
Рецепторные окончания делят на свободные и несвободные:
-Свободные имеют форму голых осевых цилиндров (лишены вспомогательных глиальных клеток) и заканчиваются в эпидермисе, волосяных фолликулах и железах. Отвечают за болевую и температурную чувствительность.
-Несвободные нервные окончания подразделяются на неинкапсулированные и инкапсулированные, называемые чаще всего тельцами.
Кнеинкапсулированным нервным окончаниям относят концевые отделы нейронов в виде дисков, формирующие синапсы с клетками Меркеля, выполняющими функцию осязания. Локализуются в эпидермисе.
Инкапсулированные нервные окончания многообразны и являются разными видами механорецепторов (медленно и быстро адаптирующихся рецепторов):
•Тельца Мейсснера располагаются внутри сосочков дермы, их много в коже ладонно-боковых поверхностей пальцев, губ, половых органов. Рецепторы прикосновений;
•Колбы Краузе локализуются в дерме, особенно много их в местах перехода кожи в слизистые
оболочки в области губ, век, наружных половых органов. Рецепторы холода;
•тельца Руффини локализуются в подкожном слое и дерме. Рецепторы растяжения и тепла;
•Генитальные тельца Догеля встречаются в коже половых органов, обеспечивая повышенную
чувствительность этих зон.
• Тельца Фатера-Пачини – высоко осязаемые клетки. Чувство давления, растяжения, вибрации и шока.
Роль кожи в регуляции тепла в организме и в обмене веществ.
Терморегулирующая функция кожи заключается в ее способности поглощать и выделять тепло. Усиление теплоотдачи происходит за счет расширения сосудов кожи по разным причинам (например, повышение температуры окружающей среды), а снижение теплоотдачи
— при сужении сосудов. Выделение тепла осуществляется путем излучения, проведения, конвекции и испарения; наиболее эффективный путь отдачи тепла — испарение выделяемого пота.
Обменная функция кожи объединяет несколько функций: секреторную, экскреторную, резорбционную и дыхательную.
●Секреторная функция кожи осуществляется сальными и потовыми железами кожи, выделяющими сало и пот, которые, смешиваясь, образуют на поверхности кожи тонкую пленку водно-жировой эмульсии. Эта пленка играет важную роль в поддержании физиологически нормального состояния кожи.
●Экскреторная функция кожи тесно связана с секреторной и осуществляется за счет секреции потовых и сальных желез, выделяющих органические и неорганические вещества, продукты минерального обмена, углеводы, гормоны, ферменты и т. д.
●Резорбционная функция кожи заключается в способности поглощать различные вещества, в том числе лекарственные. Это свойство кожи определило преимущество применения местных лекарственных средств перед пероральными, т. к. их применение не зависит от побочных факторов (например, кислотности среды, содержимого желудка); кроме того, отсутствует вероятность передозировки препарата.
●Дыхательная функция кожи — способность поглощать кислород и выделять углекислый газ. Она усиливается при повышении температуры окружающей среды, во время физической работы, при пищеварении, развитии в коже воспалительных процессов.
3. Процесс ороговения, меланогенез. Патоморфологические изменения в эпидермисе и дерме.
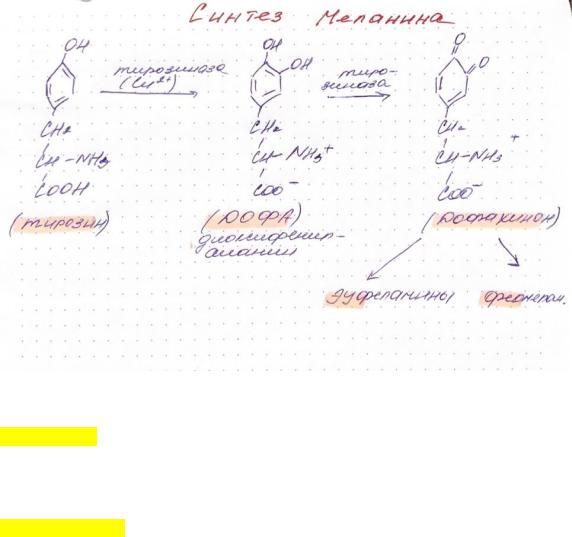
Синтез меланина осуществляется в меланоцитах в особых органеллах – меланосомах, которые являются довольно сложными образованиями. Они окружены сплошной оболочкой и содержат высокоорганизованную внутреннюю структуру из продольно ориентированных тяжей или концентрических пластинок. Меланосомы могут быть сферическими или эллипсоидными и имеют величину 0,5 – 1 ммк. В своем развитии меланосомы проходят 4 стадии и, продвигаясь к периферии пигментной клетки, приобретают всевозрастающую электронно-оптическую плотность, пока их структура не перестает различаться. В таком виде они передаются кератиноцитам (цитокиновый способ, сходный с выработкой секрета в других органах, однако сейчас передача меланина рассматривается как фагоцитарный процесс).
Синтез меланинов начинается с превращения тирозина в диоксифенилаланин под влиянием тирозиназы. Далее этот же фермент образует дофахинон и здесь пути синтеза эумеланинов и феомеланинов расходятся.
Эумеланины обладают коричневым и черно-коричневым цветом, феомеланины – желтые или красновато-желтые. Эумеланины и феомеланины синтезируются меланоцитами кожи, сетчатки глаза и радужки, волосяных луковиц. За выработку меланинов в коже отвечает 4 или 5 генов (по разным данным), расположенных в разных хромосомах. Количество действующих генов определяет интенсивность синтеза меланина.
Нейромеланины образуются в дофаминергических нейронах черной субстанции головного мозга.
Функцией меланинов является защитная. Они поглощают ультрафиолетовые лучи, способны связывать катионы и анионы, хелатировать металлы (медь, марганец, хром, свинец, ртуть). Также меланины являются мощными антиоксидантами.
Цвет волос изменяется в зависимости от количества, типа и распределения меланина в корковом слое. При увеличении количества пигмента он дополнительно может проникать в сердцевину волоса и усиливать темный оттенок. При низком количестве пигмента он распределяется диффузно и цвет волос будет светлым.
Цвет глаз определяется не только типом образуемого меланина, но также разным распределением его в слоях радужки и разным количеством. Если меланин присутствует только в четвертом и пятом слое, то у человека будет голубой или синий цвет глаз. При расположении пигмента в передних слоях радужки наблюдается карий или желто-коричневый цвет глаз, а при неравномерном распределении меланина в передних слоях – серый или зеленый
