
Вопросы и задачи пропед
.pdf
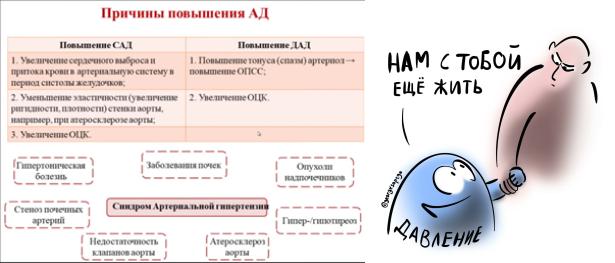
1.Артериальное давление – определение понятия. Правила измерения артериального давления. Причины, влияющие на уровень артериального давления. Диагностическое значение отклонений от нормы.
Артериальное давление – сила, с которой кровь действует на стенки сосудов (артерий) и на лежащий впереди столб крови
*Систолическое АД – наиб. величина давления в период систолы; определяется главным образом величиной УО, эластичностью стенок артерий, емкостью артериального русла, скоростью изгнания крови
*Диастолическое АД – наим. величина, которой достигает давление крови в концу диастолы; зависит от ОПСС, эластичности сосудистых стенок и ОЦК
*Пульсовое АД – САД-ДАД, зависит от УО, определяет степень кровоснабжения органов и тканей; в норме 40-50 мм рт ст
*Среднее гемодинамическое АД – то постоянное давление, которое без пульсации смогло бы обеспечить движение крови в сосудистой системе с той же скоростью; в норме 80-100 мм рт ст, измеряется осцилографом, определяется сердечным выбросом, ОПСС и эластич. аретрий. Среднее АД = ДАД+1/3 пульсового АД (формула Хикэма)
Правила измерения АД: (вышло много, всё ЛК…)
·Измерение АД сидя, в удобной позе, на стуле с прямой спиной, обнаженная рука лежит на столе, опираясь на стол
·При обнажении руки не заворачиваем рукава одежды, т.к. вызовет компрессию плеча = искажение результатов
·Манжета накладывается на плечо на уровне сердца, нижний край ее на 2-3 см выше локтевой ямки
·Манжета прибора должна иметь соотв. размер (хз, есть ли смысл учить это, но так как дали в ЛК, то воть: ширина манжеты – 40% от окружности конечности, длина манжеты – 80% от окружности конечности)
·Стетоскоп располагают над областью наиб. отчетливой пульсации плечевой артерии (над локтевой ямкой по внутренней поверхности плеча), он не должен касаться манжеты или трубок, раструб плотно, но без лишнего давления прилегает к коже
·Измерение не ранее, чем после 5минутного отдыха
·За 30-60 минут до измерения ни курить, ни пить кофе/крепкий чай и тд
·Исключить прием ЛВ – симпатомиметиков/блокаторов
·Выполняем 2 последовательных измерения с интервалом 1-2 минуты и более
· При первичном обследовании АД измеряем на обеих руках, в дальнейшем измеряем на руке, где давление выше
Измерение артериального давления производится в плечевой артерии с помощью сфингмоманометра. Сфигмоманометр состоит из полой резиновой манжетки, резинового баллона, с помощью которого нагнетается воздух в манжетку манометра, системы резиновых трубок, соединяющих манометр с манжеткой и баллоном.
Существуют в основном два способа измерения артериального давления: пальпаторный и аускультативный.
-пальпаторный метод
-аускультативный метод (Короткова) (эти методы можно прочитать на стр. 107 методы «диагн. внутр. бол.»
В норме максимальное артериальное давление колеблется в пределах 100 – 129 мм рт. ст., минимальное – 60-84 мм рт. ст.
Цифры от 130/85 до 139/89 мм рт. ст. носят название повышенного нормального А/Д. 140/90 и выше –
артериальная гипертензия.
Причины изменения АД:
Причины пониженного АД
– Физиологические факторы Существует еще несколько вариантов физиологического пониженного АД:
·Ортостатическое. Возникает при резком переходе из горизонтального положения в вертикальное. Проявляется потемнением в глазах, слабостью, головокружением.
·Компенсаторное. Отмечается у жителей высокогорных регионов, все функциональные системы организма которых адаптировались к пониженному напряжению кислорода.
· Постпрандиальное. Развивается спустя 10-20 минут после еды, в основном при употреблении большого количества углеводной пищи.
–У спортсменов возможно сочетание пониженного АД с брадикардией.
–Беременность
–Белково-энергетическая недостаточность – соблюдение строгих диет — самая частая причина пониженного АД у молодых женщин.
–Нейроциркуляторная дистония
–Анемия
–Гормональные заболевания – постоянно пониженное АД — специфичный симптом гипотиреоза. Хроническое снижение АД возникает у больных с надпочечниковой недостаточностью (болезнью Аддисона).
–Органические поражения ЦНС
–Неотложные состояния, сопр. шоком:
·Гиповолемические состояния: обезвоживание, массивное кровотечение, обширные ожоги.
·Циркуляторный шок: анафилактический, инфекционно-токсический.
·Кардиологические патологии: острая сердечная недостаточность, жизнеугрожающие аритмии, инфаркт миокарда.
– Осложнения фармакотерапии
2.Аускультация – как метод объективного исследования больного. Основные правила аускультации. Виды аускультации. Области применения. Диагностическое значение.
Аускультация – выслушивание акустических явлений, возникающих в грудной клетке в связи с нормальной или пат работой органов дыхание. (лекция)
Аускультация – выслушивание звуковых явлений, возникающих в процессе функционирования органов. Аускультативные звуки возникают вследствие колебания различных тканей при изменении размера органа, движении жидкости и газов. (метода)
Основные правила аускультации:
1)Проводят с помощью
·Мембранный фонендоскоп (для звуков высокой частоты)
·Безмембранный стетоскоп (для звуков низкой частоты)
2)Точки аускультации легких соотв точкам сравнительной перкуссии
3)В каждой точке выслушивается 2-3 дыхательных цикла
4)Ставят прибор строго в симметричные точки грудной клетки справа и слева
5)При обильной волосистой грудной клетке волосы следует намочить, чтобы не было искажения звуков из-за трения
6)Прибор плотно и герметично прижат к грудной клетке
7)Если аускультация в вертикальном положении, то врач кладет свободную руку на грудную клетку, противоположную месту аускультации – чтобы избежать неполного примыкания стетоскопа
8)При аускультации легких учитывается:
·Основные дыхательные шумы
·Побочные дыхательные шумы
·Феномен бронхофонии
При аускультации сердца: оценка тонов и шумов сердца + величина АД по методу Короткова
9)В помещении должно быть тепло и тихо
10)Больной должен быть в вертикальном или горизонтальном положении (основное положение – стоя)
11)Если больной в вертикальном положении, то врач опирается рукой о край кровати, чтобы не испытывать напряжения
12)Тело пациента должно быть обнажено по пояс. Во время аускультации надо следить за тем, чтобы не было касания или трения тела пациента или фонендоскопа о складки одежды или другие части тела даже на отдаленном участке от места выслушивания.
Возникающие дополнительные звуки мешают, а порой и вводят в заблуждение врача.
13)Температура помещения должна быть в пределах гигиенического комфорта (20—24 °С), при низкой температуре у пациента может возникнуть дрожь и исследование окажется невозможным.
14)Врач при аускультации принимает удобное, не утомляющее положение.
15)Фонендоскоп или стетоскоп удерживается двумя—тремя пальцами, плотно, но не чрезмерно прижимается к коже пациента на участке выслушивания. Сильное давление ограничивает дыхательную экскурсию грудной клетки, а у врача может вызвать ощущение давления или распирания в ушах. Неплотное прилегание стетоскопа ухудшает проведение ауск звуков и может вызвать появление побочных шумов. Холодный фонендоскоп предварительно согревается в ладони врача. Оливы фонендоскопа должны плотно входить в преддверие слуховых проходов, создавая герметичную камеру «ухо-фонендоскоп».
16)Выслушивать (особенно в процессе обучения) необходимо систематически, настойчиво, тщательно анализируя звуки по громкости, продолжительности, высоте, тембру, музыкальности. Полезным будет на начальных этапах обучения, да и в последующем, научиться имитировать своим голосом выслушиваемые звуки с учетом их основных качеств (громкость, высота, продолжительность), особенно это желательно при аускультации сердца
17)При использовании жесткого стетоскопа в момент аускультации необходимо отнимать от него руку, так как рука гасит колебания, передающ по стенке стетоскопа,
иможет вызвать добавочные шумы и трение
18)При использовании мягкого стетоскопа необходимо следить, чтобы трубки друг о друга не терлись
19)При аускультации легких дыхание должно быть глубоким, равномерным, через рот. Форсированное дыхание может быть утомительно для больного и привести к обмороку из-за гипервентиляции. Глубокое дыхание нужно чередовать со спокойным для избежания гипервентиляции
20)Если при аускультации легких имеются данные о локализации поражений. Сначала аускультируют здоровую половину, а потом переходят на симметричную точку патологической
21)Холодная головка стетоскопа предварительно разогревается рукой медработника
Виды:
·Прямая (непосредственная) – с помощью прикладывания уха к грудной клетке
+значительно лучше выслушиваются низкие тоны сердца, тихое бронхиальное дыхание,
+звуки не искажаются и воспринимаются с большой поверхности (соотв величине ушной раковине), что важно при тихих звуках или при необходимости ускорить процесс обследования.
Минусы: невозможность изолированной оценки звуковых явлений на малой площади, негигиеничность, недоступность для аускультации подмышечных и надключичных ямок
· Непрямая (опосредованная), те с помощью инструментов (стетоскоп, фонендоскоп) и приборов, проводящих, усиливающих и фильтрующих по частоте звуки. Лучше выслушиваются высокие звуки.
Области применения: объективное обследование систем органов (в основном дыхательная и сердечно-сосудистая)
Диагностическое значение аускультации:
·Характеристика тонов сердца (звучность, ритмичность, сила)
·Характеристика шумов сердца (при их наличии)
·Определение величины АД по методу Короткова
· Характеристика основных (альвеолярное, ларинготрахеальное дыхание + их пат варианты) и побочных дыхательных шумов (хрипы, крепитация,шум трения плевра)
Данные объективного исследования позволяют заподозрить патологию той или иной области и системы и поставить верный диагноз
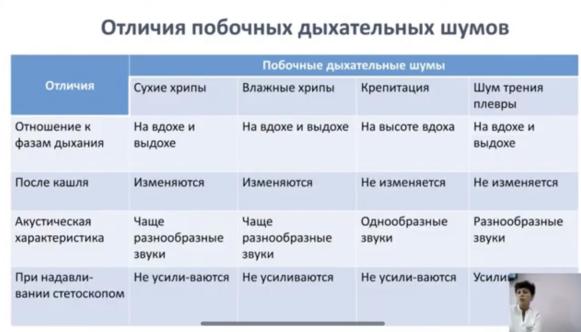
3.Аускультация легких. Побочные дыхательные шумы (все). Классификация. Механизмы и места образования шумов. Дифференциальная диагностика с другими вариантами побочных шумов . Диагностическое значение.
Побочные дыхательные шумы:
·Хрипы
·Крепитация
·Шум трения плевры
Это шумы, которые возникают в связи с дыхательными движениями ГК и выслушиваются на фоне основного дыхательного шума
Хрипы – побочные дыхательные шумы, возникающие в бронхах и полостях, соединенных с бронхом при наличии вязкого или жидкого содержимого.
·Связаны с актом дыхания, выслушиваются на вдохе и на выдохе
·Нестойкие, могут исчезать или усиливаться во время глубокого вдоха и после кашля
Сухие хрипы – возникают в бронхах при наличии в них густого вязкого секрета. Характерны для бронхита, БА
Механизм образования:
Вязкий секрет вызывает неравномерное сужение просвета бронхов, что служит причиной вихревого движения воздуха в них и возникновения стенотического шума. Нити и пленки из вязкого секрета вибрируют при движении, что дает громкие звуки.
·Высокие – свистящие – в бронхах более мелкого калибра или при значительном сужении мелких бронхов за счет отека слизистой или бронхоспазма
·Низкие – жужжащие – в трахее и крупных бронхах
Особенности сухих хрипов:
·Выслушиваются при вдохе и выдохе
·Разные по тембру звуки
·Изменяются при глубоком дыхании и кашле
Влажные хрипы – возникают при наличии в трахее, бронхах или полостях жидкого секрета
·Возникают на вдохе и на выдохе (на вдохе их больше)
·Изменяются после кашля
Механизм образования: жидкий секрет в бронхах при прохождении воздуха образует пузырьки, которые лопаются и дают отрывистый звук – влажные хрипы.
По калибру:
·Крупнопузырчатые – образуются в трахее, крупных бронхах и больших полостях, соединенных с бронхом (трахеобронхит – незвучные крупнопузырчатые, абсцесс легкого – звучные крупнопузырчатые)
·Среднепузырчатые – образуются в бронхах среднего калибра и в бронхоэктазах
·Мелкопузырчатые – возникают в мелких бронхах (звучные – при круппозной пневмонии, незвучные – отек легких)
По громкости:
·Звучные : при тонкостенной полости в легком, соединенной с бронхом и заполненной жидким секретом; при наличии воспалительного уплотнения легкого вокруг бронха
·Незвучные - ткань легкого вокруг пораженного бронха не утратила своей нормальной воздушности (бронхит)
Диагностическое значение влажных хрипов:
·Бронхиты при скоплении жидкого экссудата
·Бронхоэктатическая болезнь
·Абсцесс после его прорыва в бронх с жидким секретом в полости
·Застой крови в легких при СН (в бронхах скапливается транссудат)
Крепитация – побочный дыхательный шум, образующийся в альвеолах\
Напоминает нежный треск, хруст Механизм образования: звуки возникают в момент разлипания альвеол на высоте вдоха
Условие образования крепитации: наличие в альвеолах воздуха и небольшого кол-ва пристеночного жидкого секрета, который вызывает слипание стенок при их спадении (на выдохе)
Хар-на для начальной и конечной фазы долевой пневмонии, компрессионного ателектаза (вследствие сдавления легкого жидкостью или газом)
·Выслушивается только на вдохе
·Не меняется от кашля
·Не усиливается при надавливании стетоскопом Дифференциальная диагностика крепитации и хрипов:
·Крепитация возникает в альвеолах, а мелкопузырчатые влажные хрипы в бронхах
·Крепитация слышна только в момент максимального вдоха, в влажные хрипы и на вдохе, и на выдохе
·Крепитация однообразна, имеет вид короткого взрыва, влажные хрипы разнообразны, более длительны
·Крепитация после откашливания не исчезает и не меняется, а все хрипы после кашля меняют свое звучание, могут исчезать
Шум трения плевры – побочный дыхательный шум, возникающий при трении шероховатых воспалительно измененных плевральных листков
Свидетельствует о наличии острого воспаления плевральных листком при отсутствии в полости плевры жидкого экссудата
Механизм образования: шероховатые висцеральный и париетальный листки плевры трутся друг о друга при дыхательных движениях легких
·Выслушивается на вдохе и на выдохе
·Не изменяется от кашля
·Усиливается при надавливании стетоскопом на ГК
·Выслушивается при иммитации глубокого вдоха ( выдох --- закрыть рот и нос--- имитация вдоха животом --- скольжении висцерального листка относительно париетального) при закрытой голосовой щели, что отличает его от хрипов и крепитации
·Выслушивается как следующие друг за другом прерывистые звуки без музыкального окращивания, тогда как влажные и сухие хрипы имеют его, их звуки более продолжительны и неоднородны
·Выслушивается под самым ухом, а не как хрипы в глубине
·Часто сопровождается болевыми ощущениями в зоне локализации
Возникает при:
·Воспалении плевры за счет отложения на ее поверхности фибрина
·Развивается в очаге воспаления соединительнотканных рубцов, спаек, тяжей между листками
·При раковом или туберкулезном обсеменении плевры
·При обезвоживании организма (холера)
·При уремической интоксикации (отложение кристаллов мочевины)
4.Аускультация легких: физиологические варианты основных дыхательных шумов, патологические варианты везикулярного дыхания. Механизм образования. Патологические варианты ларинго-трахеального дыхания. Место и механизм образования. Причины патологического бронхиального дыхания. Диагностическое значение.
Ну что ж давайте по пунктам
1.Физиологические варианты основных дыхательных шумов:
Ну про саму аускультацию есть отдельный билет, поэтому будем рассматривать тока тему вопроса
Выделяют 2 вида (и соответственно к ним патологические, но о них попозже)
- Ларинго-трахеальное дыхание – стенотический шум
Механизм: воздух проходит через голосовую щель, там узко, возникает шум, воздухоносные пути т.е. гортань и трахея резонируют и усиливают шум.
Выслушивание: в месте образования, трахее и на хрящах гортани, слышно во время вдоха и выдоха, причем на ВЫДОХЕ он продолжительнее и громче, т.к. голосовая щель сужается и звук громче проходит. По звуку напоминает букву «Х», на груди выслушивается плохо, более менее в местах куда его могут провести дыхательные пути например в (на месте) бифуркации трахеи, над правой верхушкой.
-Номер два это везикулярное дыхание
Механизм: объем грудной клетки на вдохе увеличивается, легкие расширяются, эластическая ткань легкого резко напрягается, вследствие этого колеблется, колебания передаются воздуху, в альвеолах т.е. вдох везикулярного дыхания образуется в самой

альвеолярной ткани. Короткий тихий звук, в первой трети выдоха, — отголосок ларинго-трахеального дыхания, соответствено и в верхних отделах он будет слышен лучше, и справа он слышен лучше, т.к. там бронх толще и значит проводит лучше. У женщин слышны лучше после физ. нагрузки тоже, и у детей т.к. грудь тоньше (пуэрильное дыхание).
Выслушивание: там, где у нас легочная ткань (вот это дааа), он громче и продолжительнее на ВДОХЕ, и короче, и тише на выдохе, по звуку как буква «Ф»,
2. Теперь перейдем к патологии:
И так, варианты (патологические) ларинго-трахеального дыхания, к ним относятся те в которых так же как и в нормальном варианте сохраняется преобладание ВЫДОХА над вдохом (по громкости продолжительность)
- Бронхиальное: звучит так же, как ларинго-трахеальное, но несколько выше по тональности и выслушивается в местах, где в норме определяется везикулярное дыхание
Механизм: первый вариант – уплотняется легочная ткань и ларинго-трахеальное проводится лучше (только если уплотнение массивное, тогда везикулярное не возникает вообще а это проводиться норм), второй вариант - возникновение стенотического шума, при наличии в легочной ткани полости, соединенной с бронхом
Более высокая тональность, потому что возникают условия для резонанса в бронхах, окружающая плотная ткань пораженного легкого создает опору стенкам бронхов. Компрессионное бронхиальное дыхание возникает из-за ее уплотнения от сдавления (компрессии), встречается при массивных выпотах в плевральной полости, когда альвеолярная ткань прижата к корню легкого, как правило, менее громкое, чем при инфильтрации легочной ткани. Это к первому механизму образования.
К второму механизму теперь: Амфорическое дыхание низкое бронхиальное дыхание. По звуку как когда вы дуете в бутылку (амфору) через узкое горлышко, вдох и выдох соотносятся так же, звук дующий, как было сказано, если есть какая то полость с узкими стенками то туда проходит воздух и возникает такой звук.
Диагностическое значение: полость может быть полостью абсцесса, туберкулезной каверной, реже — крупным бронхоэктазом.
АУФ! Далеко не каждая полость может дать амфорическое дыхание, но его наличие является достоверным признаком полости. АУФ!
