
- •3. Острый коронарный синдром: патогенез, диагностика, врачебная тактика в зависимости от формы острого коронарного синдрома
- •Классификация митрального стеноза по степени тяжести.
- •10. Инфекционный эндокардит. Определение. Предрасполагающие факторы. Этиология. Патогенез. Клиническая картина. Критерии диагностики. Принципы лечения.
- •14. Суправентрикулярная экстрасистолия: Определение. Механизмы возникновения, диагностика, лечение.
- •15. Желудочковая экстрасистолия: Определение, механизмы возникновения, диагностика, классификация, лечение.
- •17. Гипертрофическая кардиомиопатия. Определение. Нарушение внутрисердечной гемодинамики. Клиническая картина. Диагностика. Лечение.
- •19. Неотложные состояния в кардиологии: отек легких, сердечная астма. Этиология, патогенез, клиническая картина, лечение
- •23. Пневмония. Определение. Этиология. Классификация. Патогенез пневмонии. Клиническая картина. Лабораторная и инструментальная диагностика пневмонии. Лечение. Принципы антибактериальной терапии.
- •24. Легочная гипертензия. Тромбоэмболия легочной артерии. Патогенез гемодинамических расстройств. Клинические проявления. Диагностика. Лечение.
- •25. Хронический гастрит. Определение. Актуальность темы. Классификация. Основные патогенетические механизмы при хроническом гастрите (тип А, В, С). Клиническая картина. Методы обследования больного. Лечение хронического гастрита.
- •27. Хронический гепатит. Определение. Актуальность проблемы. Классификация. Этиология. Патогенез хронических гепатитов. Основные клинические синдромы. Лабораторная и инструментальная диагностика. Основные лабораторные синдромы. Принципы терапии.
- •31. Хронический гломерулонефрит. Определение. Этиология, патогенез. Классификация. Основные клинические проявления. Методы обследования. Принципы терапии, прогноз.
- •33. Интерстициальный нефрит. Определение. Этиология. Патогенез. Клиническая картина. Диагностика. Лечение.
- •34. Острое повреждение почек. Определение. Понятие преренальной, ренальной, постренальной острой почечной недостаточности. Клиническая картина. Диагностика. Лечение.
- •36. Железодефицитная анемия. Понятие. Распространенность. Роль железа в организме. Этиология и патогенез. Клиническая картина. Диагностика железодефицитной анемии. Лечение. Прогноз и профилактика.
- •37. В12 (фолиево)–дефицитная анемия. Понятие. Распространенность. Роль витамина В12 и фолиевой кислоты в организме. Этиология и патогенез. Основные клинические синдромы. Диагностика В12-дефицитной анемии. Лечение. Прогноз и профилактика.
- •38. Гемолитические анемии. Определение. Классификация. Понятие внутрисосудистого и внутриклеточного гемолиза. Клиническая картина, диагностика Приобретенные гемолитические анемии. Патогенез. Клиническая картина. Диагностика. Лечение.
- •39. Острый лейкоз. Определение. Этиология. Механизмы нарушения кроветворения. Классификация. Основные клинические синдромы. Методы диагностики. Критерии диагностики острых лейкозов. Принципы терапии. Критерии ремиссии. Прогноз.
- •Этиология.
- •Механизмы нарушения кроветворения.
- •Классификация.
- •Основные клинические синдромы.
- •Критерии диагностики острых лейкозов.
- •Принципы терапии.
- •Критерии ремиссии.
- •Прогноз.
- •42. Геморрагические диатезы. Механизмы первичного и вторичного гемостаза. Классификация. Типы кровоточивости и их клинико-лабораторные критерии.
- •43. Понятие о коагулопатии. Гемофилия. Этиология. Патогенез. Клиническая картина. Прогноз. Лечение.
- •45. Тромбофилии. Классификация (первичные и вторичные тромбофилии). Понятие о первичных тромбофилиях.
- •46. Антифосфолипидный синдром. Определение. Этиология. Патогенез. Клиническая картина. Диагностика. Лечение.
- •47. Подагра. Определение. Этиология. Патогенез. Клиническая картина. Диагностика. Лечение.
- •48. Остеоартрит. Этиология. Патогенез. Клиническая картина. Диагностика. Лечение.
- •1) остеоартроз, ассоциированный с эндокринными и метаболическими заболеваниями:
• иммуносупрессивная терапия — при нефротическом синдроме и затянувшемся течении.
Потенциальный исход - выздоровление
31. Хронический гломерулонефрит. Определение. Этиология, патогенез. Классификация. Основные клинические проявления. Методы обследования. Принципы терапии, прогноз.
Гломерулонефриты – группа иммунных заболеваний почек, характеризующихся первичным поражением клубочков и последующим вовлечением в патологический процесс интерстиция с тенденцией к прогрессированию, переходом в нефросклероз и развитием синдрома хронической почечной недостаточности.
Этиология
Более чем в половине случаев этиология хронических гломерулонефритов остается неизвестной. В отношении острого гломерулонефрита установлен возбудитель — стрептококки группы А штаммов 1, 3, 4, 12 и 49. Наиболее велика роль штамма 12. Кроме того, в качестве этиологических факторов рассматриваются стафилококки, энтерококк, диплококки, бледная трепонема, цитомегаловирус, вирусы простого герпеса, гепатитов В и С, ВИЧ, Эпштейна–Барр, шистосома, малярийный плазмодий, токсоплазмы, лекарственные препараты (золото, D-пеницилламин), вакцины, яды, опухоли
Патогенез
Механизм развития гломерулярной патологии прежде всего должен рассматриваться как следствие генетической неполноценности Т-клеточного звена иммунитета , что в конечном итоге приводит к нарушению процессов репарации отдельных частей нефрона -> Изменение участков физиологически нормальной базальной мембраны, приобретение антигенных свойств, продукция аутоантител, образование иммунных комплексов in situ. Последние локализуются на пораженных участках базальной мембраны с последующим их фагоцитозом подоцитами, нейтрофилами, мезангиальными клетками и макрофагами. При разрушении некоторых из этих клеток выделяются лизосомальные ферменты, в результате чего базальная мембрана повреждается еще больше. К этому предрасполагает низкое содержание Т- лимфоцитов, что делает процесс необратимым. Активация фибробластов на фоне затухания пролиферации гломерулярных клеток, склерозирование
Классификация ГН
По нозологическому принципу
1.Первичный ГН – 85% (этиология не ясна)
2.Вторичный ГН – 15% (при системных заболеваниях, при заболеваниях печени, паранеопластический и др.)
По течению
1.Острый (потенциально с исходом в выздоровление)
2.Подострый (с бурным, часто злокачественным течением )
3.Хронический ( с прогрессирующим течением и исходом в ХПН)
В учебнике новая классификация: Существуют три типа течения ГН:
-редкие обострения (не чаще 1 раза в 8 лет), -умеренно частые (каждые 4–7 лет),
-частые обострения (1 раз в 1–3 года) или непрерывное рецидивирование (неполное исчезновение признаков обострения под влиянием терапии на 1–2 года или постоянное их сохранение на протяжении всего известного периода болезни)
По морфологическому принципу
I. Пролиферативные
1)Диффузный пролиферативный эндокапиллярный (острый постинфекционный)
2)Экстракапиллярный пролиферативный (диффузный с полулуниями, БПГН)
3)Мембранозно-пролиферативный (характерны поражения клубочков с изменением мезангиального матрикса, отложением фибрина, комплемента и иммуноглобулинов в мезангии, и вторичное изменение базальной мембраны за счет проникновения мезангиальных клеток между слоями базальной мембраны)
4)Мезангиально-пролиферативный (IgA-нефропатия - болезнь Берже)
II. Непролиферативные
1)ГН с минимальными изменениями
2)Мембранозный
3)Фокально-сегментарный ГН
III. Склерозирующий (фибропластический)
По активности
1.Ремиссия
2.Активная стадия (↑ в 5-10 раз эритроцитурии, протеинурии, нарастание АД и отеков; появление НС или ОПН)
Клинические синдромы
1.Мочевой (гематурия, протеинурия)
2.Нефротический синдром
•Массивная протеинурия (>3,5 г/сут)
•Гипоальбуминемия (<30 г/л)
•Отеки
•Гиперлипидемия
1) Гипотеза «недополнения»
Массивная протеинурия -> ↓ Гипоальбуминемия -> ↓ Уменьшение внутрикапиллярного онкотического давления ->↓ Переход жидкости в интерстициальное пространство -> ↓ ОЦК →Активация РААС
2) Гипотеза «переполнения» (Нарушение экскреции натрия)
3.Артериальная гипертензия (в сочетании с изменениями в моче)
4.Смешанный синдром
5.Острый нефритический синдром
•Олигоурия
•Гематурия
•Протеинурия
•Артериальная гипертензия
•Азотемия
Диагностика ГН
Лабораторные методы
Постановка диагноза:
• Анализ мочи: Протеинурия, гематурия, цилиндрурия, иногда небольшая лейкоцитурия
Выявление нефротического синдрома:
1.Суточная потеря белка: более 3,5 г/сутки
2.Общий белок крови, фракции: гипопротеинемия (менее 60 г/л), гипоальбуминемия (менее 30 г/л)
3.Липиды и холестерин крови: гиперлипидемия и гиперхолестеринемия
Оценка функционального состояния почек (выявление ХПН):
1.Проба Зимницкого: при ухудшении функции почек уменьшение относительной плотности мочи (< 1012)
2.Проба Реберга: определение клубочковой фильтрации (97-137 муж., 88-128 жен.-мл/мин)
3.Расчетные формулы КФ: MDRD, Cocroft-Goul
4.Креатинин, мочевина крови
5.Электролиты крови: тенденция к ↓ Na, Ca, ↑ K, P, Mg
6.КОС: развитие метаболического ацидоза (гломерулярного и канальцевого)
Инструментальные исследования при ХГН
1)Внутривенная урография -> Исключение урологической и врожденной патологии
2)Компьютерная томография, МРТ -> Исключение полостных и объемных процессов
3)Ренография -> Общая оценка функционального состояния почек
4)Пункционная биопсия: Световая микроскопия с различными окрасками, Электронная микроскопия, Иммунофлюор. -> Основной метод определения морфологического варианта ГН
Принципы лечения ГН
1. Патогенетическая терапия
-глюкокортикоиды (пульс-терапия, пероральная терапия)
-цитостатики (циклофосфан, хлорбутин,0,1-0,2 мг азатиоприн)
-циклоспорин
-плазмаферез
-антикоагулянты и дезагреганты
Запоминаем 2 препарата МОФЕТИЛА МИКОФЕНОЛАТ + ТАКРОЛИМУС
•ММФ (Селлсепт) был введен в клиническую трансплантологию (взамен азатиоприна) • Активным веществом является микофеноловая кислота (МФК) - ферментативный продукт Penicillinum; мофетиловый компонент служит для улучшения ее биодоступности.
•МФК является обратимым ингибитором фермента инозинмонофосфат дегидрогеназы (ИМФДГ), участвующего в синтезе пуринов и катализирующего образование гуанозиновых нуклеотидов из инозина.
•ММФ - селективный антиметаболит Отличается от азатиоприна своим преимущественным свойством селективно влиять на лимфоциты.
2. Биологическая терапия: Ритуксимаб
3.Симптоматическая терапия: - гипотензивные препараты - мочегонные препараты - ингибиторы АПФ/АРА - статины
4.Заместительная терапия: - гемодиализ - перитонеальный диализ - трансплантация почек
32.Хронический пиелонефрит. Определение. Актуальность темы. Этиология. Патогенез. Клиническая картина. Методы диагностики. Лечение. Прогноз, профилактика. Определение
Пиелонефрит — инфекционно-воспалительное заболевание почек с преимущественным поражением тубулоинтерстициальной ткани и чашечно-лоханочной системы почек.
Актуальность
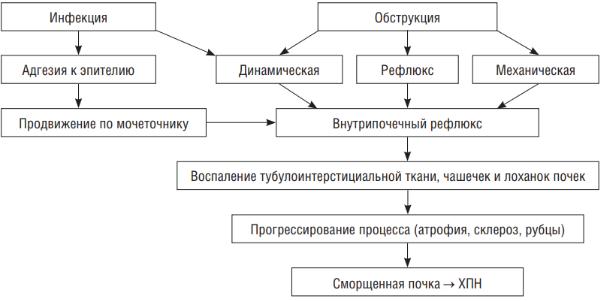
Пиелонефрит является одним из распространенных заболеваний почек, приводящим к развитию хронической почечной недостаточности, в связи с чем необходима его ранняя диагностика и проведение адекватной терапии.
Этиология
Чаще возбудителями являются представители семейства Enterobacteriaceae, из которых основным возбудителем (65–90%) является Escherichia coli. Значительно реже неосложненный пиелонефрит вызывают Klebsiella, Enterobacter и Proteus spp., а также Enterococci.
Факторы риска пиелонефрита:
●инфекция;
●нарушение уродинамики;
●сопутствующие состояния (беременность, СД, неинфекционная патология почек, иммуносупрессия).
Патогенез
Факторы патогенности E. coli:
●Жгутик — подвижность бактерии
●Фимбрии (пили) — состоят из нескольких белковых субъединиц
●Аэробактин — обеспечивает железом бактерию
●Гемолизин — формирует поры в клетке хозяина
●Липосахариды — эндотоксический эффект липида А, входящий в состав МПС мембраны
— усиливает адгезию, индуцирует реакцию воспаления, через систему Pg влияет на гладкую мускулатуру МВП
Клиническая картина
Основные жалобы:
●Дизурия (никтурия, поллакиурия);
●Интоксикация (лихорадка до субфебрильной, редко до фебрильной);
●Боль в поясничной области (расширение капсулы почки). Дополнительно:
●Артериальная гипертензия;
●Общая слабость, головная боль;
●Гематурия (поражение ЧЛС);
●Сухость покровов (полиурия).
Выраженность клиники коррелирует с тяжестью процесса.
Методы диагностики
1. Общий анализ мочи. Мочевой синдром:
●лейкоцитурия различной степени;
●бактериурия (>100 000 м. т./мл для E. coli, >10 000 м. т./мл для пиогенных кокков);
●умеренная протеинурия (обычно не превышает 1 г/сут);
●снижение относительной плотности мочи (запомнить!);
●иногда (не всегда!) — гематурия.
2.Проба Нечипоренко (для уточнения мочевого осадка).
3.Бактериологическое исследование мочи (должны проводиться повторно не менее 3 раз за время наблюдения).
4.Рентгенологические исследования: внутривенная урография, компьютерная томография:
● Выявляется замедление выведения контрастного вещества на стороне поражения; ● Деформации чашечек и лоханок, что проявляется дефектами наполнения, связанными с отеком и инфильтрацией стенок; ● Увеличение ренально-кортикального индекса;
● Положительный симптом Ходсона (рубцы и гипертрофированные участки паренхимы придают почке неровность контуров).
5.Радиоизотопные исследования:
-Ренография (дает представление о нарушении функции почек);
-Сцинтиграфия (склеротические и рубцовые процессы в паренхиме почек, деформация чашечно-лоханочной системы) - золотой стандарт.
6. Ультразвуковое исследование почек ● Неоднородность чашечно-лоханочного комплекса, чашки расширены;
● В проекции чашек лоцируются мелкие эхопозитивные засветки, не дающие акустической тени, которые являются очагами рубцевания; ● По мере прогрессирования процесса — размеры почек уменьшаются, усиливается
неровность контуров, нарастает неоднородность чашечно-лоханочной системы, толщина паренхиматозного слоя уменьшается, что обусловлено склерозирующими процессами в почках.
7. КАК (анемия, воспаление)
8. БхАК (мочевина, креатинин, СКФ, электролиты)
Лечение
Немедикаментозное лечение
●Объем выпиваемой жидкости должен составлять 2000–2500 мл/сут.
●Рекомендовано применение мочегонных сборов, витаминизированных отваров (морсов), обладающих антисептическими свойствами (клюква, брусника, шиповник).
Медикаментозное лечение
●При обострении/рецидивировании пиелонефрита назначение антибиотикотерапии допустимо только после устранения нарушений пассажа мочи и должно сопровождаться эрадикацией корригируемых факторов риска, в частности — удалением или сменой ранее установленных мочевых катетеров и дренажей.
●При рецидивирующем или тяжелом течении хронического пиелонефрита лечение начинается с назначения парентеральных препаратов. После улучшения пациент может быть переведен на пероральный прием препарата для завершения 1–2-недельного курса лечения.
●Больным хроническим пиелонефритом, осложненным артериальной гипертензией при отсутствии полиурии и потери электролитов, показано ограничение потребления поваренной соли (5–6 г/сут) и жидкости (до 1000 мл/сут).
●Препараты: Амоксициллин, Ципрофлоксацин, Цефиксим, уросептики (сульфаниламиды).
Прогноз
Прогноз при хроническом пиелонефрите зависит от формы заболевания.
● При первичном хроническом пиелонефрите ХПБ развивается в среднем через 5–8 лет, достигая терминальной стадии через 10–15 лет.
