
Otvety_oftalm
.pdf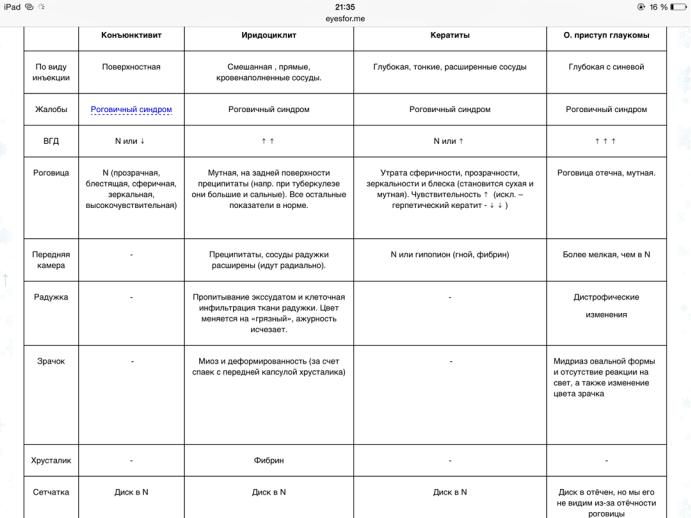
98. Профессиональные заболевания переднего отрезка глаза, профилактика, лечение.
Передний отрезок глаза — это конъюнктива, роговица, радужная оболочка вокруг зрачка, хрусталик, а также пространство, находящееся между ними.
Фотоофтальмия (электроофтальмия) – облучение глаз УФ лучами при сварке. Часто развивается не у сварщиков, а у рабочих, находящихся с ними без защиты глаз. Появляется ощущение инородного тела в обоих глазах, светобоязнь, слезотечение, нарастает боль в глазах. Отек и гиперемия век, отек конъюктивы, перикорнеальная инъекция, сужение зрачка.Лечение: холодные примочки, АБ капли, местные анестетики (новокаин, лидокаин).
Офтальмоаргирия –серебро. Серо-коричневое прокрашивание тканей глаза (конъюктива, слезное мясцо, слезные канальцы) серебром (фотографы, на рудниках).В конъюктивальной полости середро соединяется с хлоридами слезы и образуются преципитаты.В роговице поражается собственная ткань (серого цвета)
99. Профессиональные заболевания заднего отрезка глаза. Профилактика и лечение.
Задний отрезок глаза –стекловидное тело, сосудистая оболочка, сетчатка, зрительный нерв, макула.
Токсоплазмоз –(поражение сосудистой оболочки глаза –увеит) Возбудитель Toxoplasma gondi внутриклеточный паразит. Поражение после контакта с сельскохозяйственными животными, собаками, кошками, домашними птицами через зараженную пищу (мясо, молоко, яйца). Токсоплазмы выделяются с мочой, калом животных. Распространение лимфогенным, затем гематогенным путем. Тропны к нервной ткани. Селятся вне- и внутриклеточно, где размножаются и при большом скоплении могут образовывать псевдоцисты
Размножается половым (в кишечнике кошек) и бесполым способом (в тканях человека и животных). Эндозоиты – отдельные клетки паразита, цистозоиты – паразиты внутри цист и спорозоиты - все являются инвазионными. Пираметамин внутрь 50 мг 2р/сутки, затем по 25 мг 2 р/сутки 3-4 нед.(клиндамицин по 150-300мг 2-3р/сутки, 3-4нед. больным с выраженной лейкоили тромбоцитопенией)
•Фолиевая кислота по 3-5 мг 3р/нед., 3-4 нед.
•Сульфадиметоксин 2г/сутки, затем по 0,5г 2р/сутки,3-4 нед.
•Дополнительно дексаметазон п/б 2-3мг 1р/сутки 7-10 дней
•После завершения курса бетаметазон п/б 1,0мл 1 р/нед. 2-3 мес.
•Ровамицин 6-9 млн. в сутки 7-10 дней
•Десенсибилизирующая терапия
Острый некроз сетчатки – вирусная этиология (простой герпес) - Начинается с понижения остроты зрения и неравномерного сужения периферических границ поля зрения. На крайней периферии глазного дна появляются беловатые или бледно-желтые экссудативные очаги с размытыми границами. Постепенно увеличиваясь и нередко сливаясь, они распространяются на среднюю периферию и центральную зону, вызывая экссудативную отслойку сетчатки. Развивается папиллит, поражаются артерии (неравномерный калибр, окклюзия, паравазальные экссудативные отложения) и вены (флебит и перифлебит с мелкими геморрагиями) сетчатки. В стекловидном теле отмечается выраженная клеточная инфильтрация, иногда образуется экссудат. Это болезнь двусторонняя. Чаще сначала заболевает один глаз, а через несколько недель или месяцев - второй. После резорб-ции появляются атрофические очаги, некроз сетчатки и разры-вы с последующей отслойкой сетчатки ( в 50-75%). Длительность заболевания несколько месяцев, в 60% приводит к слепоте.
Лечение: ацикловир 5 мг/кг в/в 3 раза в день 7-10 дней, затем 200мг 5 раз в день per os.
Ожоги сетчатки (лазерное излучение). Лучистая энергия: постоянное облучение глаз инфракрасной частью спектра (расплавленный металл, расплавленное стекло, вольтова дуга) приводит к развитию катаракты и необратимым изменениям сетчатки; При хроническом отравлении свинцовым бензином
–атрофия зрительного нерва и токсическая глаукома.
100. Заболевания глаза, сопровождающиеся болевым синдромом, причины, дифференциальный диагноз заболеваний, неотложная помощь. Абсолютная болящая глаукома, лечение.
Причиной глазной боли могут быть повреждения глаза и его придатков, ожоги, глаукома, воспаление сосудистой оболочки (ириты, иридоциклиты), роговой оболочки глаза (конъюнктивит).
Глаукома.
Боль в глазу при глаукоме связана с повышением внутриглазного давления, хотя и не является обязательным симптомом данного заболевания. Клиника глаукомы. Боль в глазу сопровождается появлением тумана, радужных кругов. Зрачок шире зрачка другого глаза. Диагностика глаукомы. Необходимо провести инстилляции 1-2 капель 1%-ного или 2%-ного раствора поликарпина 2-3 раза в день. Лечение глаукомы. Во всех случаях, подозрительных на глаукому, необходимо обратиться к офтальмологу.
Ириты и иридоциклиты.
Боль обусловливается воспалительным процессом в радужке и цилиарном теле. Причиной заболевания могут быть инфекция или токсико-аллергический процесс. Инфекционные ириты
ииридоциклиты возникают в результате эндогенного распространения процесса при сифилисе, туберкулезе, воспалении миндалин, поражении пазух носа, кариесе зубов, токсоплазмозе
инекоторых других заболеваниях. Причиной токсико-аллергических процессов в сосудистой оболочке глаза являются ревматизм, хронические полиартриты, болезни обмена веществ. Клиника иритов и иридоциклитов. При остром ирите сильная боль в глазу сопровождается выраженной светобоязнью. Радужка гиперемирована, зрачок сужен, иногда неправильной формы. Лечение иритов
ииридоциклитов. Лечение проводится у офтальмолога. Общим для всех иритов и иридоциклитов лечением является назначение внутрь антибиотиков широкого спектра действия, бутадиона, иногда кортикостероидов. Местно обязательно закапывание: 0,25%-ный раствор скополамина 4-6 раз в день
по 2 капли, 1%-ный раствор атропина 4 раза в день по 2 капли. При отсутствии расширения зрачка — инстилляция 1-2 капель 1%-ного раствора адреналина гидрокарбоната.
Конъюнктивит острый.
Различают инфекционный, аллергический, острый эпидемический и острый аденовирусный конъюнктивит. Причиной инфекционного конъюнктивита чаще всего являются стафилококк, пневмококк, стрептококк. Клиника конъюнктивитов. Возникает режущая боль в глазах, гиперемия конъюнктивы век и глазного яблока, слезотечение, обильное гнойное отделяемое. Лечение конъюнктивитов. Неотложная помощь заключается в инстилляции сульфаниламидных препаратов и (или) антибиотиков (30%-ный раствор сульфацила натрия, 10%-ный раствор норсульфазола, 0,25%-ный раствор левомицетина, раствор пенициллина 100 тыс. ЕД на 10 мл изотонического раствора хлорида натрия и пр.). Наиболее эффективно назначение глазных лекарственных пленок с сульфаниридазином или канамицином 1-2 раза в день в конъюнктивальную полость за нижнее веко. В первые часы заболевания эффективно применение экспресс-метода лечения: закапывание растворов антибиотиков каждые 15 мин в течение 2 ч, а затем ежечасно в течение 10-12 ч.
Аллергический конъюнктивит.
Аллергический конъюнктивит возникает при аллергических реакциях на лекарственные препараты, применяемые больными, на косметические средства, различные пищевые и другие аллергены. Клиника аллергического конъюнктивита. Больной ощущает резь и болевые ощущения в глазах, отек век, слизистой оболочки век и глазного яблока, гиперемия кожи век и слизистой оболочки, в ряде случаев появляются фолликулы в преходной складке век. Лечение аллергического конъюнктивита. Больному необходимо провести инстилляцию в конъюнктивальный мешок растворов кортикостероидов (0,1%-ный раствор дексаметазона, 1%-ный раствор гидрокортизона), смазывание век 1%-ной мазью гидрокортизона. Внутрь — димедрол, супрастин, глюконат кальция и другие десенсибилизирующие препараты. Рекомендуется исключить из пищи продукты или не применять средства, вызывающие аллергию.
Острый аденовирусный конъюнктивит. Острый аденовирусный конъюнктивит обусловлен аденовирусами. Вирус передается от больного здоровому путем прямого контакта. Начало заболевания острое, обычно на одном глазу, через 1-3 дня процесс развивается на другом глазу. Клиника острого аденовирусного конъюнктивита. Беспокоят слезотечение, гиперемия и отек конъюнктивы век и глазного яблока, серозное отделяемое, чувство рези и жжение в глазах. Отмечается поражение околоушных лимфатических узлов. Часто возникают общие проявления: поражение верхних дыхательных путей, головная боль, диспепсические расстройства. Эпидемический конъюнктивит — светобоязнь, слезотечение, значительное отделяемое, отек век, гиперемия и отек слизистой оболочки век, образование фолликулов, поражение роговой оболочки, околоушный и затылочный лимфаденит. Лечение острого аденовирусного конъюнктивита. Применяют препараты с противовирусной активностью: флореналь (0,5%-ная мазь и глазные пленки), теброфен (0,25-1%-ная мазь), интерферон (капли). Вводят внутримышечно гамма-глобулин.
Эрозия роговицы.
Эрозия роговицы развивается вследствие поверхностных повреждений роговицы. Сильная боль, резь в глазу, слезотечение, светобоязнь. Гиперемия конъюнктивы и глазного яблока. На роговице — дефект эпителия, окрашивающийся в желтовато-зеленый цвет при закапывании в конъюнктивальный мешок 1%-ного раствора флюоресцина с последующим промыванием изотоническим раствором хлорида натрия. Лечение эрозии роговицы.Инстилляция 1-2 капель 30%-ного раствора сульфацила натрия, введение в конъюнктивальный мешок эмульсии синтомицина, тиаминовой мази.
АБСОЛЮТНАЯ БОЛЯЩАЯ ГЛАУКОМА.
Терминальная глаукома характеризуется значительными дистрофическими изменениями в переднем отделе глазного яблока (дистрофическими изменениями роговой оболочки, дистрофическими изменениями радужки, помутнением хрусталика и др.).
При значительном повышении внутриглазного давления в глазу появляется нестерпимая боль, которая иррадиирует в соответствующую половину головы.
Поэтому-то терминальную глаукому еще называют абсолютной болящей глаукомой, что требует неотложного лечения.
Симптомы. Больные при терминальной глаукоме отмечают в глазу мучительную боль, которая иррадиирует в соответствующую половину головы. Возможна еще тошнота и рвота.
Объективно - умеренный отек век, светобоязнь и слезотечение. Глазная щель сужена. На глазном яблоке выражена застойная инъекция. Роговица отечная, дистрофически изменена, на ее поверхности пузырьки поднятого эпителия, местами эрозирована, утолщена.
Передняя камера мелкая. Радужка дистрофически изменена, отмечается рубеоз (это состояние, при котором на ткани радужной оболочки происходит рост новообразованных сосудов.), зрачок расширен и на свет не реагирует. Хрусталик может быть мутным.
Внутриглазное давление повышено до 50-60 мм рт ст.
Лечение терминальной (болящей) глаукомы
Консервативное лечение направлено на нормализацию офтальмотонуса, практически не эффективно.
Хирургическое лечение, направленное на улучшение оттока водянистой влаги, также неэффективно и чревато серьезными осложнениями в дистрофически измененном глазу. Нередко возникает вопрос об удалении глаза, но это крайняя мера лечебного процесса.
В последнее время предложены операций, направленные на уменьшение продукции водянистой влаги, способствующие снижению внутриглазного давления и уменьшению болевого синдрома. Это операции на цилиарном теле - диатермокоагуляция и криопексия ресничного тела.
А.И.Горбань предложил операцию - артифициальную отслойку сетчатки как антиглаукоматозную операцию у больных терминальной абсолютной болезненной глаукомой.
Такое оперативное вмешательство открывает задний путь оттока водянистой влаги из глаза через разрыв сетчатки в богатое кровеносное русло хориоидеи, что приводит к снижению внутриглазного давления и снятия болевого синдрома.
В конъюнктивальный мешок закапывают антибактериальные капли. Антибиотик, кортикостероиды вводят парабульбарно. Накладывают асептическую повязку.
101. Применение лазеров, криотерапии в офтальмологии.
Выделяют следующие направления использования лазеров в офтальмологии
1. Лазеркоагуляция. Используют термическое воздействие лазерного излучения, которое дает особенно выраженный терапевтический эффект при сосудистой патологии глаза: лазеркоагуляция сосудов роговицы радужки, сетчатки, трабекулопластика, а также воздействие на роговицу ИКизлучением (1,54-2,9 мкм), которое поглощается стромой роговицы, с целью изменения рефракции.
Среди лазеров, позволяющих коагулировать ткани, в настоящее время по-прежнему наиболее популярным и часто используемым является аргоновый лазер.
2.Фотодеструкция (фотодисцизия). Благодаря высокой пиковой мощности под действием лазерного излучения происходит рассечение тканей. Для получения данного эффекта используется инфракрасный YAG-лазер.
3.Фотоиспарение и фотоинцизия. Эффект заключается в длительном тепловом воздействии с испарением ткани. С этой целью используется ИК СО2-лазер (10,6 мкм) для удаления поверхностных образований конъюнктивы и век.
4.Фотоабляция (фотодекомпозиция). Заключается в дозированном удалении биологических тканей. Речь идет об эксимерных лазерах, работающих в жестком УФ-диапазоне (193 нм). Область использования: рефракционная хирургия, лечение дистрофических изменении роговицы с помутнениями, воспалительные заболевания роговицы, оперативное лечение птеригиума и глаукомы.
5.Лазерстимуляция. С этой целью в офтальмологии используется низкоинтенсивное красное излучение He-Ne-лазеров. Установлено, что при взаимодействии данного излучения с различными тканями в результате сложных фотохимических процессов проявляются противовоспалительный,
десенсибилизирующий, рассасывающий эффекты а также стимулирующее влияние на процессы репарации и трофики. Лазерстимуляция в офтальмологии применяется в комплексном лечении увеитов склеритов, кератитов, экссудативных процессов в передней камере глаза, гемофтальмов, помутнений стекловидного тела, преретинальных кровоизлияний, амблиопий, после операционных вмешательств ожогов, эрозий роговицы, некоторых видах ретино- и макулопатии Противопоказаниями являются увеиты туберкулезной этиологии, гипертоническая болезнь в стадии обострения, кровоизлияния сроком давности менее 6 дней.
Первые четыре направления использования лазеров в офтальмологии относятся к хирургическим, а лазерстимуляция - к терапевтическим методам лечения.
Лазеры применяются также при диагностике офтальмологических заболеваний. Лазерная интерферометрия позволяет сделать заключение о ретинальной остроте зрения при мутных глазных средах, например перед операцией по поводу катаракты. Сканирующая лазерная офтальмоскопия дает возможность исследовать сетчатку без получения оптического изображения. При этом плотность мощности излучения, падающего на сетчатку, в 1000 раз ниже, чем при использовании метода офтальмоскопии, к тому же нет необходимости расширять зрачок. С помощью лазерного допплеровского измерителя скорости можно определить скорость кровотока в сосудах сетчатки.
Криотерапия
Криотерапия — лечение холодом. Может применяться в виде умеренного, не вызывающего оледенения, охлаждения кожи какой-либо части тела с целью временного уменьшения болей, а также для разрушения патологически измененных тканей, например доброкачественных опухолей кожи. Разрушение тканей (криокаустика) достигается при помощи криокаутера — небольшой металлической трубки, наполненной кристаллической углекислотой. Дефекты ткани, образовавшиеся после разрушения холодом, быстро заживают. В офтальмологии при помощи специальных криоинструментов производят криокоагуляцию при отслойке сетчатой оболочки, удаление (криоэкстракцию) катаракты и др.
Криотерапией в полном смысле этого слова можно назвать любую форму профилактики и лечения заболеваний с помощью холода.
Криотерапия в детской практике является простым, доступным и эффективным методом неспецифического лечения в комплексе с другими средствами, особенно при герпетических кератитах.
Криотерапия способствует ускорению эпителизации дефекта роговицы, формированию более нежного рубцового помутнения, улучшает функциональный результат.
Использование холода преследует две основные цели: улучшение условий для абластики (принцип в хирургии, заключающийся в предотвращении рецидива и метастазирования злокачественной опухоли, путём удаления опухолевого очага вместе с лимфатическими сосудами и регионарными лимфатическими узлами) и альтерация тканей. В результате накапливаются токсические концентрации ряда веществ, происходит распад липидов, мукопротеидов / клеточной оболочки.
102. Объем офтальмологической помощи при неотложных состояниях в общеврачебной практике.
Производственный глазной травматизм имеет большой удельный вес в общей структуре производственного травматизма. Промышленные травмы глаза особенно распространены в металлообрабатывающей, горнорудной и химической промышленности. Сельскохозяйственный травматизм отличается от промышленного большей тяжестью поражения и инфицированностью ран, что ведет к более неблагоприятным исходам. Среди производственных травм выделяют тяжелые (прободные ранения и контузии глазного яблока; ожоги конъюнктивы, роговицы и кожи век II-III степени, отрывы и разрывы век) и легкие, или микротравмы (инородные тела или травматические эрозии роговицы и конъюнктивы, ожоги роговицы и конъюнктивы I степени, электроофтальмия). Исходы тяжелых повреждений глаз - одна из главных причин профессиональной инвалидности.
Оказание первой медицинской помощи
Первая помощь при химических ожогах заключается в тщательном удалении из конъюнктивального мешка всех попавших частиц. Эту манипуляцию желательно проводить под местной анестезией. Затем конъюнктивальный мешок обильно промывают струей воды (обычно из большого шприца) в течение 5-30 мин, добиваясь полного исчезновения окраски промывной жидкости при попадании окрашенных химических веществ. Нельзя тереть поврежденные поверхности. Далее за веки закладывают дезинфицирующую мазь (например, 1% левомицитиновую) и на глаз накладывают легкую повязку. Больной должен быть экстренно направлен в стационар для иссечения пропитанных химическим веществом некротизированных тканей и проведения детоксикационной, антибактериальной и эпителизирующей терапии.
Первая помощь при термических ожогах включает конъюнктивальное применение антибактериальных капель и мазей. В отличие от химических ожогов, промывание глаза не требуется. После наложения легкой повязки больного госпитализируют в стационар. При поражении роговицы закапывают 1% раствор атропина, вводят противостолбнячную сыворотку и анальгетики. При тяжелых ожогах в стационаре иссекают некротизированные участки роговицы с последующей заменой их донорской тканью. Пересаженный лоскут исполняет роль «биологический повязки», под которой восстанавливаются собственные клеточные элементы.
Механическое повреждение
Повреждения глазницы Первая врачебная помощь заключается во введении больному противостолбнячной сыворотки (1500-3000 МЕ), наложении асептической повязки и внутримышечном введении антибиотика широкого спектра. Затем следует произвести срочную госпитализацию пострадавшего в многопрофильный стационар для оказания специализированной помощи.
Ранения век и конъюнктивы При ранении больному необходимо произвести очищение раны марлевым тампоном с антисептиком и обработать ее края 1% спиртовым раствором бриллиантового зеленого, после чего на глаз следует наложить асептическую повязку. Внутримышечно применяют антибиотик широкого спектра действия, а также вводят противостолбнячную сыворотку (1500-3000 МЕ) по методу Безредке. Больного экстренно госпитализируют в многопрофильный стационар для оказания специализированной помощи.
Ранения глазного яблока 1. Непроникающие Инородное тело роговицы сопровождается выраженным роговичным синдромом (болью, светобоязнью, слезотечением, чувством инородного тела в глазу и блефароспазмом). При внедрении инородного тела в роговицу происходит нарушение целости эпителия и помутнение стромы роговой оболочки. Удаление инородного тела роговицы возможно в амбулаторных условиях. Инородные тела, расположенные на поверхности роговицы, удаляют с помощью влажного ватного тампона. Внедрившиеся в ткань роговицы инородные тела удаляют при биомикроскопии с помощью кончика инъекционной иглы. При наличии множественных инородных тел в роговой оболочке извлекать их следует поэтапно, начиная с поверхностных и в последующие дни постепенно удаляя их все. Для предупреждения инфицирования больному назначаютантибактериальные капли (например, 0,25% раствор хлорамфеникола) 3-4 раза в сутки в течение 7 дней. Ускорения эпителизации роговицы достигают применением 20% геля солкосерил? или актовегин? 2 раза в сутки также на протяжении 7 дней.
2. Проникающие Необходимо закапать в конъюнктивальный мешок антибактериальные капли (применение мазей противопоказано), наложить бинокулярную асептическую повязку, ввести противостолбнячную сыворотку (1500-3000 МЕ) и внутримышечно назначить антибиотик широкого спектра действия. Больной с проникающим ранением глазного яблока всегда подлежит экстренной госпитализации в глазное отделение. В некоторых случаях (разрушение глазного яблока, массивное кровотечение из сосудов орбиты) первичная хирургическая обработка предусматривает удаление глазного яблока (энуклеацию) с последующей тампонадой орбиты.
103. Глазная инвалидность, причины, возможности реабилитации. Выявление симуляции зрительных расстройств.
Инвалид - лицо, которое имеет нарушение здоровья со стойким расстройством функций организма, обусловленное заболеваниями, последствиями травм или дефектами, приводящее к ограничению жизнедеятельности и вызывающее необходимость его социальной защиты (инвалидность).
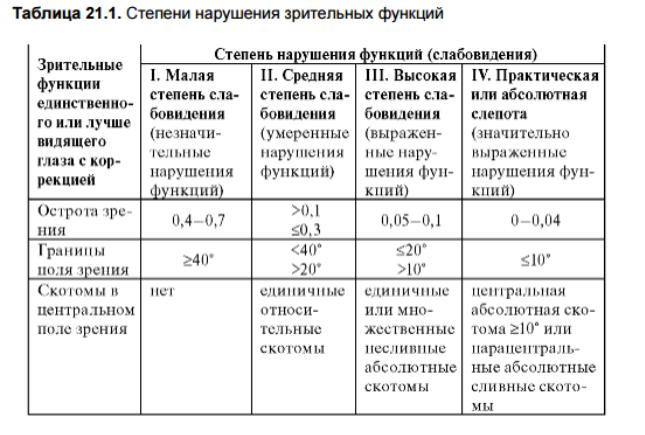
Нарушение зрительных функций и ограничение основных категорий жизнедеятельности, вызывающих необходимость в социальной защите, учитываются при определении трех групп инвалидности.
Инвалидность I группы устанавливают на 2 года, II и III групп - на 1 год, после чего проводят переосвидетельствование. I группа инвалидности устанавливается при IV степени нарушений функций зрительного анализатора и снижении одной из основных категорий жизнедеятельности до III степени с необходимостью социальной защиты.
II группа инвалидности устанавливается при III степени нарушений функций зрительного анализатора и снижении одной из основных категорий жизнедеятельности до II степени с необходимостью социальной защиты.
III группа инвалидности устанавливается при II степени нарушений функций зрительного анализатора и снижении одной из основных категорий жизнедеятельности до II степени с необходимостью социальной защиты.
Реабилитация инвалидов
Реабилитация инвалидов - система и процесс полного или частичного восстановления способностей инвалидов к бытовой, общественной и профессиональной деятельности.
В каждом случае разрабатывается индивидуальная программа реабилитации инвалида - комплекс оптимальных для инвалида реабилитационных мероприятий, включающий в себя отдельные виды, формы, объемы, сроки и порядок реализации медицинских, профессиональных и других реабилитационных мер.
Так как основную роль дистанционного анализатора у слепых и слабовидящих играет слух, компенсирующий зрительный дефект и способствующий ориентировке слабовидящих и незрячих, производственный шум по возможности должен быть полностью устранен.
При освещении рабочего места наиболее рационально применение индивидуальных светильников, позволяющих регулировать световой поток. Учитывая низкую функциональную активность зрительнонервного аппарата, слабовидящие могут выполнять зрительную работу грубой точности с объектами размером не менее 5 мм.
Инвалидам, имеющим выраженное и значительно выраженное ограничение жизнедеятельности вследствие снижения остроты зрения до возможности только ориентировки на рабочем месте, возможно выполнение рабочих заданий без применения зрения (по слепому методу). Им показано трудовое устройство в системе Всероссийского общества слепых.
Незрячие дети проходят курс реабилитации в специализированных школах-интернатах, где они получают общее среднее образование. Обучение письму и чтению производят по точечной азбуке Брайля (комбинации 6 выпуклых точек создают 63 знака, достаточных для обозначения букв, цифр, знаков препинания и нотных знаков).
Инвалидность при отдельных заболеваниях
•Глаукома.
•Травмы, реконструктивные операции.
•Близорукость высокой степени
Выявление симуляции зрительных расстройств.
Под симуляцией понимают придумывание несуществующей болезни. Выделяют симулянтов по зрению обыкновенных и сознательных. Первые быстро сознаются в симуляции, вторые даже после объективного доказательства настаивают на своем.
Симуляцию можно заподозрить тогда, когда тщательное обследование не выявляет объективных признаков, которыми можно было бы объяснить показываемые больным зрительные функции. Заключение о симуляции и аггравации можно делать только после детального обследования и лишь тогда, когда врач имеет основания предположить наличие каких-либо мотивов.
Для точного определения зрительных функций существуют так называемые контрольные методы исследования — многочисленные офтальмологические пробы и приемы, с помощью которых врач может доказать, что предъявляемые жалобы не соответствуют состоянию органа зрения.
Они основаны на создании таких условий, при которых ответы обследуемого противоречат законам оптики и физиологии зрения. Эти методы не требуют специального оборудования и могут быть выполнены врачом любого профиля.
Симулировать можно двустороннюю (бинокулярную) или одностороннюю (монокулярную) слепоту, двустороннее или одностороннее ослабление (слабость) зрения (амблиопию), изменение поля зрения, расстройство цветоощущения и редко — цветослепоту.
Можно просто прочитать
