
Нормальная физиология / КР5 по сердцу
.pdfБлагодаря депонирующей функции легких степень увеличения сердечного выброса не коррелирует непосредственно с величиной возрастания венозного притока. Более того, усиление кровенаполнения легких и большее кровоснабжение их верхушек в данных условиях создают более благоприятные условия для вентиляционно-перфузион ных соотношений в этих долях легких. Антиортостаз, сопровождаясь увеличением притока крови к верхней части туловища, не вызывает выраженных сдвигов мозгового кровотока в силу его ауторегуляции, а также наличия твердых венозных синусов, которые не способны к растяжению кровью.
3. Гипоксия
физиологическая гипоксия наблюдается в условиях высокогорья, когда в атмосферном воздухе снижено содержание кислорода
Уменьшается парциальное давление кислорода в артериальной крови и, следовательно, в тканях. Снижение парциального давления кислорода в артериальной крови может случаться и при интенсивных физических нагрузках, когда фукциональные возможности доставки кислорода тканям даже при увеличении вентиляции легких и сердечного выброса не соответствуют возросшим потребностям организма. В экстремальных ситуациях, например в случае аварий на подводных лодках, космических аппаратах или самолетах, то есть в условиях замкнутых невентилируемых помещений, в воздухе и артериальной крови также может уменьшаться содержание кислорода и развиваться острая гипоксическая гипоксия.
Изменения сердечной деятельности при острой гипоксической гипоксии могут быть как рефлекторными — в ответ на возбуждение хеморецепторов каротидных и аортального телец при снижении парциального давления кислорода, так и вызываться угнетающим влиянием дефицита кислорода на активность водителей ритма сердца и сократительную функцию миокарда.
Компенсаторный характер.
Через 10-15 сут. пребывания в условиях высокогорья конпенсаторныи механизмои преодоления гипоксии происходит мобилизация крови из депо (увеличение кол-ва эритроцитов, гемоглобина в них, усиление эритропоэза) – АД и ЧСС возвращаются к норме.
4. Повышенное барометрическое давление и гипероксия
Условия повышенного барометрического давления возникают чаще всего при глубоководных погружениях.
В условиях дыхания воздухом с повышенным парциальным давлением кислорода развивается гипероксия, которая вызывает возбуждение хеморецепторов каротидных телец и дуги аорты. В результате возрастает тоническая активность блуждающих нервов, и поэтому снижается частота сердечных сокращений.
5. Мышечная работа
Увеличение сократительной активности скелетных мышц у человека наблюдается при выполнении физических упражнений и интенсивном физическом труде, например сельско-хозяйственных работах (особенно ручная косьба), обработке металлов и дерева (слесарные, столярные работы) и т. п.
Кровоток в скелетных мышцах и потребление ими кислорода возрастают по мере увеличения интенсивности сокращения, поэтому одной из задач краткосрочной регуляции деятельности сердца в условиях мышечной работы является повышение сердечного выброса.
•механизм Франка-Старлинга – у животных в ответ на увеличение венозного возврата крови к сердцу при сокращении скелетных мышц и увеличения глубины дыхания происходит увеличение сердечного выброса
•При физической нагрузке в плазме крови возрастает содержание катехоламинов, которые, как и симпатические нервы, оказывают положительные хроно- и инотропные влияния на сердце.

•нейрогенные механизмы, которые вызывают увеличение частоты и силы сердечных сокращений. При небольшой физ. нагрузке ЧСС в опыте на животных возрастает на 80%, ударный объем – на 15%. Конечно-диастолический объем не изменялся. При слабой физической
нагрузке увеличение ударного объема желудочков происходило в основном за счет положительного инотропного эффекта сердца в ответ на активацию симпатических нервов.
•NB: у человека при слабой физ. нагрузке возрастает величина сердечного выброса, НО! уменьшаются конечно-диастолический и конечно-систолический объемы – отсутствие венозного возврата и повышение сократимости миокарда. При достаточном увеличении интенсивности наблюдается и увеличение конечно-диастолического объема сердца, что позволяет заключить об увеличении венозного возврата.
итого: Систолический объем в покое у нетренированного - 50-70 мл, у тренированного 70-80 мл; при интенсивной мышечной работе соответственно - 100-130 мл и 200 мл более.
6. Изменения сердечной деятельности в условиях стресса
«стресс» - неспецифический адаптивный синдром — совокупность универ сальных адаптивных реакций в ответ на действие любых раздражителей большой силы — стрессоров. Адаптивный характер стрессорных реакций.
Стрессорными стимулами для человека могут быть раз личные физические факторы: изменения температуры окружающей среды, продолжительности светового дня, парциального давления кислорода в атмосферном воздухе, интенсивная физическая нагрузка. Стрессорами могут быть также патологические факторы, например гиподинамия, боль, травма, кровопотеря, хроническая инфекция. Поскольку к важнейшей особенности человека относится его жизнь в социальной среде, стрессорными стимулами для него являются также факторы трудовой и социальной деятельности, создающие психоэмоциональное напряжение. Так, например, высокое психоэмоциональное напряжение отмечено у врачей-хирургов («хирургический стресс»), студентов во время экзаменационной сессии, спортсменов на соревнованиях.
Стрессорными раздражителями для человека являются также неблагоприятные социальноэкономические условия, различные социальные обстановочные факторы, длительные социальнополитические катаклизмы, участие в боевых действиях во время войн и т. д.
Согласно учению Г. Селье, стресс как общий адаптационный синдром характеризуется последовательно развивающимися тремя стадиями: 1) стадия тревоги; 2) стадия резистентности (компенсации) или краткосрочной адаптации; 3) наступающая вслед за ней стадия долгосрочной адаптации либо декомпенсации (истощения), когда адаптивные механизмы становятся неэффективными.
Стадия тревоги характеризуется возбуждением симпатоадреналовой системы, то есть усилением тонических влияний симпатических нервов на сердце, а также на мозговое вещество надпочечников, что приводит к увеличению секреции катехоламинов. В результате возрастают частота сердечных сокращений, сократимость миокарда, ударный объем сердца и сердечный выброс.
При этом идет эффект убывающей полезности при одновременном раздражении звездчатого ганглия и применения адреналина (вместе 60%, по отдельности 40%)
Величина положительного хронотропного эффекта сердца при одновременном применении двух этих стимулов была меньше потенциально возможной суммы эффектов раздельной стимуляции звездчатого ганглия и применения адреналина.
Следовательно, наблюдается взаимное ослабление положительных хронотропных влияний нейрогенных и гуморальных факторов на сердце. На фоне действия факторов возникают условия несоответствия постнагрузки сердца и величины сократимости миокарда. Это несоответствие приводит к увеличению напряжения, и тем самым ухудшает кровоснабжение миокарда. Под
влиянием адреналина усиливается распад гликогена в печени и скелетных мышцах, вызывая гипергликемию, а также распад жира, что приводит к повышению в крови концентрации свободных жирных кислот. В условиях стресса действие адреналина способствует повышению энергетического обмена в миокарде и обеспечивает адаптацию сердца к действию стрессорных стимулов.
Стадия резистентности характеризуется повышением секреции адренокортикотропного гормона гипофиза и в результате этого – ростом выброса кортизола и других глюкокортикоидов корковым веществом надпочечников. Глюкокортикоиды обладают пермиссивным эффектом, то есть усиливают чувствительность и количество адренорецепторов, в том числе в миокарде. Под влиянием кортизола усиливаются дезаминирование аминокислот и глюконеогенез. На этом фоне возрастает уровень глюкозы и свободных жирных кислот в крови, что улучшает энергетический обмен в миокарде, но одновременно в крови резко повышается уровень холестерина. Поэтому если стрессорные реакции не сопровождаются мышечной активностью, то гипергликемия и повышение в крови концентрации свободных жирных кислот, а также холестерина в долгосрочной перспективе способствуют развитию атеросклероза коронарных артерий.
Стадия дезадаптации развивается, если сила стрессорного стимула чрезмерно велика, или же не происходит развития специфических механизмов адаптации. При этом резко повышается риск развития ишемической болезни сердца, артериальной гипертензии, а также других социально значимых заболеваний, например неврологических и онкологических.
Таким образом, стресс как неспецифическая адаптивная реакция организма человека и животных направлен на мобилизацию резервов организма и адаптацию сердечно-сосудистой системы к стрессорным факторам. Однако, например на фоне гиподинамии, адаптивные эффекты адреналина и кортизола на сердце становятся противоположными, то есть повреждающими для сердца.
«стресс-реакция во многих случаях не просто предшествует ишемическому повреждению сердца, но и предопределяет его развитие. <…> Стресс может стать причиной некоронарогенного адренергического повреждения неишемизированных отделов миокарда».
Таким образом, устранение стрессорных факторов, особенно обусловленных образом жизни человека, позволило бы уменьшить заболеваемость сердечно-сосудистой патологией. Резистентность сердечно-сосудистой системы к действию на нее стрессорных факторов возрастает в условиях постоянной физической активности. Физиологическими исследованиями установлено, что при систематических занятиях утренней физической зарядкой, ходьбе пешком, водных закаливающих процедурах в организме человека формируется адаптивная реакция, которая в физиологической литературе получила название реакции тренировки. При этом снижается возбудимость и реактивность центральной нервной системы по отношению к стрессорным раздражителям. В результате нейрогенные реакции сердца и сосудов в ответ на стресс у тренированного человека проявляются в меньшей степени, чем у нетренированного. Доказано также, что резистентность организма человека к стрессу возрастает при постоянном выполнении несложного физического труда. Систематичес кая физическая активность человека повышает устойчивость системы кровообращения к стрессорным стимулам и тем самым способствует снижению риска развития сердечнососудистой патологии.
СРС 4. Тоны сердца. Происхождение, характеристика. Значение аускультации сердца в клинической практике.
При выслушивании сердца стетоскопом мы не можем отметить момент открытия клапанов, т.к. в норме это сравнительно медленный и беззвучный процесс. Однако когда клапаны закрываются, их края вибрируют из-за резких изменений давления; при этом возникают звуки, которые распространяются в грудной клетке во всех направлениях.
Во время сокращения желудочков первым возникает звук, связанный с закрытием АВ-клапанов. Этот звук, низкочастотный и продолжительный, называют первым тоном сердца. Когда в конце систолы закрываются полулунные клапаны (аортальный клапан и клапан легочной артерии), слышен громкий хлопок. Этот звук, высокочастотный и короткий, называют вторым тоном сердца.
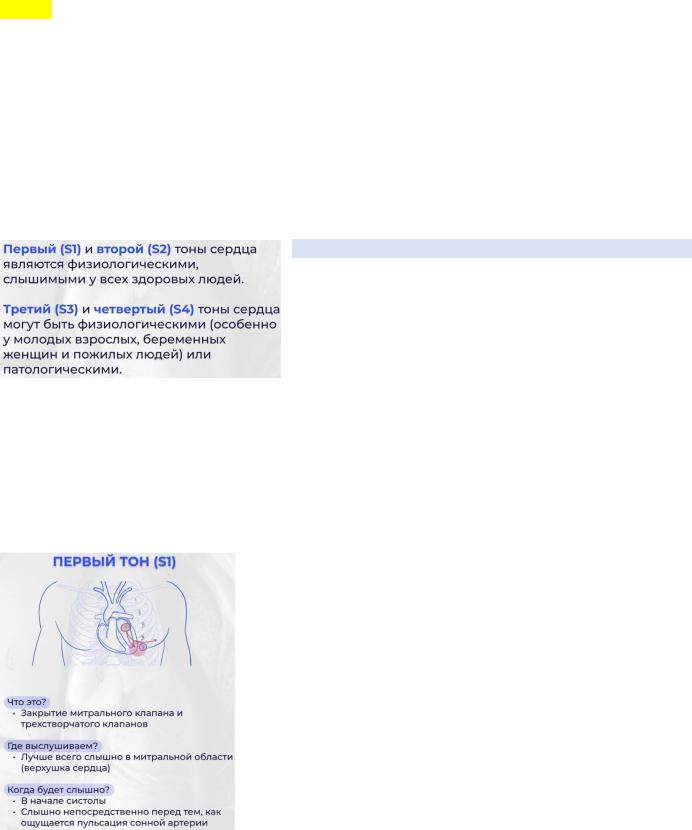
ТОНЫ СЕРДЦА
НОРМАЛЬНЫЕ ТОНЫ СЕРДЦА
При аускультации здорового сердца обычно слышны звуки, которые можно описать как «бу, туп, бу, туп». Сочетание звуков «бу» характеризует звук, возникающий в самом начале систолы желудочков при закрытии
атриовентрикулярных (АВ) клапанов. Этот звук называют
первым тоном сердца. Сочетание звуков «туп» характеризует звук, возникающий в конце систолы (в начале диастолы) желудочков при закрытии полулунных клапанов аорты и легочной артерии. Этот звук называют вторым тоном сердца. Самое простое объяснение возникновения тонов сердца — «захлопывание» створок клапанов. Однако этот эффект незначительный, т.к. кровь, находящаяся между створками клапанов в момент их «захлопывания», сглаживает их механическое взаимодействие и предотвращает образование громкого звука. Главной причиной появления звука является вибрация плотно натянутых створок клапанов сразу после их закрытия, а также вибрация участков стенки сердца и крупных сосудов, расположенных вблизи сердца.
Первый тон сердца обусловлен закрытием атриовентрикулярных клапанов.
Процесс образования первого тона сердца можно описать следующим образом: сокращение желудочков сначала вызывает обратный ток крови в предсердия к месту расположения АВклапанов (митрального и трехстворчатого). Клапаны закрываются, а их створки выгибаются в сторону предсердий, пока натяжение сухожильных хорд не остановит это движение. Эластическое напряжение сухожильных хорд и створок клапанов отражает поток крови и направляет его опять в сторону желудочков. При этом создается вибрация стенки желудочков, плотно закрытых клапанов, а также вибрация и турбулентные завихрения потока крови. Вибрация распространяется по прилежащим тканям к грудной стенке, где с помощью стетоскопа эти колебания можно услышать как первый тон сердца.
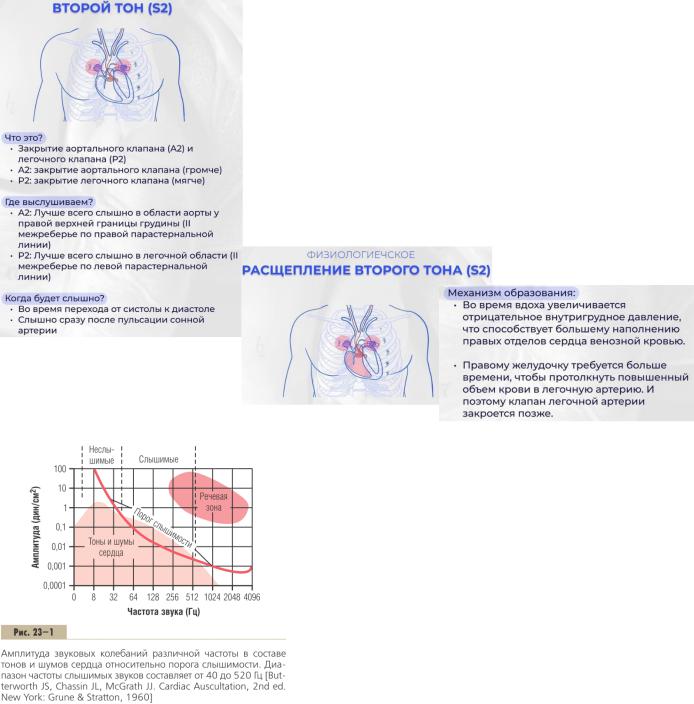
Второй тон сердца обусловлен закрытием аортального клапана и клапана легочной артерии в конце систолы желудочков.
Под напором крови полулунные клапаны прогибаются в сторону желудочков и натягиваются, а затем в силу эластической отдачи резко смещаются обратно в сторону артерий.
Это вызывает кратковременное турбулентное движение крови между стенкой артерии и полулунными клапанами, а также между клапанами и стенкой желудочка. Затем возникшая вибрация распространяется вдоль артериального сосуда по окружающим тканям вплоть до грудной стенки, где можно выслушать второй тон сердца.
Высота и продолжительность первого и второго тонов сердца.
Продолжительность каждого из тонов сердца едва превышает 0,10 сек: продолжительность первого
составляет 0,14 сек, а второго — |
0,11 |
сек. |
||
Продолжительность |
второго |
тона |
короче, |
т.к. |
полулунные клапаны имеют большее упругое натяжение, чем АВ-клапаны, и вибрация продолжается в течение короткого периода времени.
Частотные характеристики (или высота) тонов сердца показаны на рис. 23–1. Спектр звуковых колебаний включает самые низкочастотные звуки, едва превышающие предел слышимости, — примерно 40 колебаний в секунду (40 Гц), а также звуки частотой до 500 Гц. Регистрация тонов сердца с помощью
специальной электронной аппаратуры показала, что большая часть звуковых колебаний имеет частоту, лежащую ниже порога слышимости: от 3–4 до 20 Гц, как показано на рис. 23–1 в виде области, закрашенной светло-розовым цветом. По этой причине большая часть звуковых колебаний, составляющих тоны сердца, не слышны в стетоскоп, а могут быть зарегистрированы только в виде фонокардиограммы.
Второй тон сердца в норме состоит из звуковых колебаний большей частоты, чем первый тон. Причинами этого являются: (1) большее упругое натяжение полулунных клапанов по сравнению с АВ-клапанами; (2) более высокий коэффициент упругости у стенок артериальных сосудов, формирующих звуковые колебания второго тона, чем у стенок желудочков, формирующих звуковые колебания первого тона сердца. Эти особенности используют клиницисты для различения первого и второго тонов сердца при выслушивании.

Третий тон сердца возникает в начале средней трети диастолы.
Иногда в начале средней трети диастолы
желудочков выслушивается слабый и низкий третий тон. В норме третий тон может выслушиваться у детей, подростков и молодых людей, в то время как у пожилых людей он выслушивается главным образом при сердечной недостаточности. Логическим, однако недоказанным объяснением появления третьего тона служит беспорядочное движение крови в полости желудочков, возникающее при быстром поступлении крови из предсердий. Этот процесс можно сравнить с заполнением бумажного пакета быстро текущей водой из водопроводного крана: вода, вливаясь, ударяет по стенкам пакета, вызывая их вибрацию. Причина возникновения третьего тона заключается в том, что в начале диастолы наполнение желудочков кровью недостаточно для создания хотя бы небольшого эластического напряжения стенок, необходимого для вибрации. Третий тон имеет настолько низкую частоту звуков, что обычно не слышен при аускультации, однако может быть зарегистрирован на фонокардиограмме.
Четвертый тон сердца.
На фонокардиограмме иногда регистрируется четвертый (или предсердный) тон сердца, который, как правило, при аускультации также не слышен. Он состоит из слабых колебаний низкой частоты — примерно 20 Гц и ниже. Четвертый тон сердца появляется, когда происходит сокращение предсердий, и, вероятно, обусловлен поступлением крови в желудочки, как и третий тон сердца. Четвертый тон выслушивается в тех случаях, когда возрастает роль предсердий в наполнении желудочков. Как правило, это связано со снижением податливости стенки желудочка и увеличением сопротивления притоку крови в желудочек. Например, четвертый тон сердца часто выслушивается у пожилых людей с гипертрофией левого желудочка.
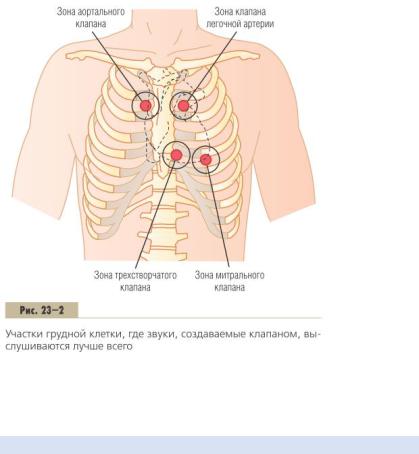
Точки выслушивания тонов сердца на грудной клетке.
На рис. 23–2 показаны участки грудной стенки, в которых наилучшим образом выслушиваются те или иные клапаны сердца. Хотя звуки, создаваемые клапанами сердца, выслушиваются в любой точке грудной клетки, кардиологи способны выделить и оценить звуки каждого клапана в отдельности. Для этого врач перемещает стетоскоп из одной точки в другую, отмечая громкость тонов в разных участках грудной стенки и выделяя звуковые компоненты, создаваемые каждым клапаном.
Точки выслушивания не совпадают с проекцией клапана на поверхность грудной клетки. Точка выслушивания аортального клапана находится выше по ходу аорты, поскольку звук распространяется вверх по аорте так же, как звук от клапана легочной артерии распространяется вверх по ходу этой артерии. Точка выслушивания трехстворчатого клапана находится над
поверхностью правого желудочка; митральный клапан выслушивают в области верхушки сердца — там, где сердце ближе всего прилегает к грудной стенке.
ХАРАКТЕРИСТИКА НОРМАЛЬНЫХ ТОНОВ СЕРДЦА.
Первый и второй тоны сердца обычно, даже в патологических условиях, слышны над всей предсердечной областью, но оценка их проводится по месту образования. Основными параметрами тонов являются громкость (интенсивность), продолжительность и высота (частотная характеристика). Также обязательно отмечается наличие или отсутствие расщепления тона и его особые признаки (например, хлопающий, звенящий, металлический и др. Эти особенности называют характером тонов). Врач обычно сравнивает первый и второй тоны в каждой точке аускультации, однако он должен, а это более трудная задача, сравнить выслушиваемый тон с его должной характеристикой в данной точке у здорового человека с такими же, как у пациента, возрастом, массой тела и телосложением.
Громкость и высота тонов. Абсолютная громкость тонов зависит от многих причин, в том числе и не связанных с самим сердцем. Сюда относятся физическое и эмоциональное состояние человека, телосложение, степень развития мышц грудной клетки и подкожного жира, температура тела и т. д. Поэтому при оценке громкости тона надо учитывать многие моменты. Например, приглушенность тонов у тучного человека — явление вполне естественное, так же, как и усиление тонов при лихорадке.
Необходимо учитывать неодинаковое восприятие человеческим ухом звуков одинаковой интенсивности, но разной высоты. Существует так называемая «субъективная громкость». Ухо значительно менее чувствительно к очень низким и очень высоким звукам. Лучше всего воспринимаются звуки с частотой в диапазоне 1000-2000 герц. Тоны сердца являются очень сложными звуками, составленными из многих колебаний разной частоты и интенсивности. В первом тоне преобладают низкочастотные, во втором — высокочастотные составляющие. Кроме того, при сильном давлении стетоскопом на кожу она натягивается и, становясь мембраной, гасит низкие и усиливает высокочастотные составляющие. То же самое происходит при использовании инструмента с мембраной. Поэтому второй тон часто воспринимается более громким, чем он есть на самом деле. Если на ФКГ у здорового человека при записи с верхушки сердца первый тон всегда имеет бóльшую амплитуду, чем второй, то при выслушивании может сложиться впечатление, что громкость их

одинакова. И все-таки, чаще первый тон на верхушке громче и ниже второго, а на аорте и легочном стволе второй тон громче и выше первого.
Продолжительность тонов. Этот параметр не может быть оценен на слух. Хотя первый тон на ФКГ обычно продолжительнее второго, слышимые их компоненты могут быть одинаковыми.
Расщепление нормальных тонов сердца. Два громких компонента первого тона обычно сливаются в один звук, однако интервал между ними может достигать существенной величины (30-40 мс), что уже улавливается ухом как два близких звука, т. е. как расщепление первого тона. Оно не зависит от дыхания и выслушивается постоянно непосредственно ухом или через стетоскоп с воронкой небольшого диаметра (еще лучше через жесткий стетоскоп), если его не прижимать сильно к телу больного. Расщепление слышно только на верхушке сердца.
Временной интервал между закрытием митрального и трикуспидального клапанов в норме небольшой, обычно 10-15 миллисекунд, т. е. кардиогемические системы обоих желудочков колеблются практически одновременно, поэтому у здоровых людей основания для расщепления первого тона, обусловленного незначительным отставанием правожелудочкового первого тона от левожелудочкового, нет, тем более что мощность правожелудочкового тона ничтожна в сравнении с левожелудочковым.
Расщепление второго тона в зоне легочной артерии выслушивается довольно часто. Интервал между аортальным и пульмональным компонентами увеличивается во время вдоха, поэтому расщепление хорошо выслушивается на высоте вдоха или в самом начале выдоха в течение двух-трех сердечных циклов. Иногда удается проследить всю звуковую динамику: нерасщепленный второй тон, незначительное расщепление во время вдоха, когда интервал IIA-IIP едва улавливается; постепенное увеличение интервала к высоте вдоха и вновь сближение компонентов IIA и IIP и слитный тон со второй трети или середины выдоха.
Расщепление второго тона во время вдоха обусловлено тем, что вследствие отрицательного внутригрудного давления тонкостенный правый желудочек больше заполняется кровью, систола его заканчивается позднее, и поэтому в начале диастолы желудочков клапан легочного ствола закрывается существенно позднее клапана аорты. Расщепление не выслушивается при очень частом и поверхностном дыхании, т.к. при этом не возникают гемодинамические изменения, приводящие к расщеплению.
Этот феномен особенно хорошо выслушивается у молодых лиц с тонкой грудной стенкой во время спокойного глубокого дыхания. При выслушивании легочного ствола у здоровых людей частота расщепления II тона составляет у детей около 100%, у пациентов до 30 лет 60%, у лиц старше 50 лет
35%.
ИЗМЕНЕНИЯ ТОНОВ.
Изменение громкости тонов.
При аускультации сердца можно отметить усиление или ослабление обоих тонов, что может быть обусловлено как особенностями проведения звуков от сердца в точку аускультации на грудной стенке, так и действительным изменением громкости тонов.
Нарушение проводимости звуков и, следовательно, ослабление тонов наблюдается при толстой грудной стенке (большая масса мышц или толстый слой жира, отек) или при оттеснении сердца от передней грудной стенки (экссудативный перикардит, плеврит, эмфизема легких). Усиление тонов, наоборот, происходит при тонкой грудной стенке, кроме того, — при лихорадке, после физической нагрузки, при волнении, тиреотоксикозе, если нет сердечной недостаточности.
Ослабление обоих тонов, связанное с патологией самого сердца, наблюдается при снижении сократительной способности миокарда независимо от причины.

Изменение громкости одного из тонов обычно связано с патологией сердца и сосудов. Ослабление I тона наблюдается при негерметическом смыкании створок митрального и аортального клапанов (период замкнутых клапанов отсутствует как при митральной, так и при аортальной недостаточности), при замедлении сокращения левого желудочка (гипертрофия миокарда, миокардит, сердечная недостаточность, инфаркт миокарда, полная блокада левой ножки пучка Гиса, гипотиреоз), а также при брадикардии и удлинении p-Q.
Известно, что громкость I тона зависит от степени расхождения створок митрального клапана в начале систолы желудочков. При большом расхождении их происходит большее прогибание створок в периоде замкнутых клапанов в сторону предсердий, наблюдается и большая отдача в сторону желудочков и более мощное колебание кардиогемической системы. Поэтому I тон становится слабее при увеличении p-Q и усиливается при укорочении p-Q.
Усиление I тона обусловлено в основном увеличением скорости повышения внутрижелудочкового давления, что наблюдается при снижении его наполнения во время диастолы (митральный стеноз, экстрасистола).
Основными причинами ослабления II тона на аорте являются: нарушение герметичности смыкания полулунного клапана (недостаточность клапана аорты), при снижении АД, а также при уменьшении подвижности створок (клапанный аортальный стеноз).
Акцент II тона. Он оценивается сравнением громкости II тона во II межреберье у края грудины соответственно справа или слева. Акцент отмечается там, где II тон громче, и может быть на аорте или на легочном стволе. Акцент II тона может быть физиологическим и патологическим.
Физиологический акцент является возрастным. На легочном стволе он выслушивается у детей и подростков. Его обычно объясняют более близким расположением легочного ствола к месту аускультации. На аорте акцент появляется к 25-30 годам и несколько усиливается с возрастом вследствие постепенного уплотнения стенки аорты.
Опатологическом акценте можно говорить в двух ситуациях:
•когда акцент не соответствует должной точке аускультации по возрасту (например, громкий II тон на аорте у юноши)
•когда громкость II тона больше в точке, хотя и соответствующей возрасту, но она слишком
велика в сравнении с громкостью II тона у здорового человека того же возраста и телосложения, или II тон имеет особый характер (звенящий, металлический).
Причиной патологического акцента II тона на аорте является повышение АД и (или) уплотнение створок клапана и стенки аорты. Акцент II тона на легочном стволе обычно наблюдается при легочной артериальной гипертензии (митральный стеноз, легочное сердце, левожелудочковая недостаточность, болезнь Аэрзы).
ПАТОЛОГИЧЕСКОЕ РАСЩЕПЛЕНИЕ ТОНОВ СЕРДЦА.
Отчетливое расщепление I тона сердца можно услышать при блокаде правой ножки пучка Гиса, когда возбуждение существенно раньше проводится на левый желудочек, чем на правый, поэтому правожелудочковый первый тон заметно отстает от левожелудочкового. При этом расщепление I тона лучше выслушивается при гипертрофии правого желудочка, в том числе у пациентов с кардиомиопатией. Такая звуковая картина напоминает систолический ритм галопа (см. ниже).
При патологическом расщеплени II тона интервал IIA – IIP ³ 0,04 с, иногда достигает 0,1 с. Расщепление может быть нормального типа, т.е. увеличиваться на вдохе, фиксированным (независимым от дыхания) и парадоксальным, когда IIA оказывается после IIP. Парадоксальное расщепление можно диагностировать лишь с помощью поликардиограммы, включающей ЭКГ, ФКГ и каротидную сфигмограмму, инцизура на которой совпадает с IIA.
Трехчленные (трехтактные) ритмы.
Ритмы, при которых выслушиваются, роме основных I и II тонов, дополнительные тоны (III или IV, тон открытия митрального клапана и др.), получили название трёхчленных, или трёхтактных.
Трехчленный ритм с нормальным третьим тоном нередко выслушивается у молодых здоровых людей, особенно после физической нагрузки в положении на левом боку. III тон имеет нормальную характеристику (тихий и низкий – глухой) и не должен вызывать подозрения на патологию. Часто третий тон выслушивается у пациентов со здоровым сердцем, имеющих анемию.
Ритмы галопа. Патологический третий тон наблюдается при нарушении сократимости миокарда левого желудочка (сердечная недостаточность, инфаркт миокарда, миокардит); при увеличении объема и гипертрофии предсердий (митральные пороки); при любом повышении диастолического тонуса желудочков или их диастолической ригидности (выраженная гипертрофия или рубцовые изменения миокарда, а также при язвенной болезни).
Трехчленный ритм с ослабленным I тоном и патологическим III тоном получил название протодиастолического ритма галопа, т.к. при тахикардии он напоминает стук копыт скачущей галопом лошади. Однако следует заметить, что III тон находится в мезодиастоле, т.е. речь идет о мезодиастолическом ритме галопа (см. рис. 4,5).
Пресистолический ритм галопа обусловлен появлением IV тона, когда последовательно слышны IV, I и II тоны. Он наблюдается у больных со значительным снижением сократимости миокарда желудочков (сердечная недостаточность, миокардит, инфаркт миокарда), или при их выраженной гипертрофии (стеноз устья аорты, гипертоническая болезнь, кардиомиопатия, рис.7).
Суммационный галоп наблюдается при наличии III и IV тонов, которые сливаются в один дополнительный тон.
Систолический галоп выслушивается при появлении после I тона дополнительного тона. Он может быть обусловлен а) ударом струи крови о стенку аорты в самом начале периода изгнания (аортальный стеноз; гипертоническая болезнь, атеросклероз) – это ранний систолический щелчок или б) пролапсом створки митрального клапана в полость предсердия (поздний систолический щелчок, он появляется в середине или в конце фазы изгнания).
Ритм перепела. При митральном стенозе нередко выслушивается тон открытия митрального клапана, который напоминает щелчок. Он чаще возникает через 0,7-0,11 с от начала II тона (тем раньше, чем выше давление в левом предсердии). Пресистолический шум, хлопающий I тон, II тон и дополнительный тон открытия митрального клапана – все это напоминает пение перепела: «ссс-пать- по-ра».
Перикард-тон при слипчивом перикардите объясняется внезапным прекращением наполнения желудочков из-за перикардиального сращения — панциря, ограничивающего дальнейшее увеличение объема. Он очень похож на щелчок открытия митрального клапана или третий тон. Диагностика осуществляется по комплексу симптомов, как клинических, так и полученных с помощью инструментальных методов.
