
ЭКЗАМЕН ГИСТА (pdf.io)
.pdfПот - 98% вода+ 2% сухого остатка (органикапродукты белкового обмена, неорганика - NaCl и тд)
500-600 мл пота в сутки Потовые железы делятся на эккринные (мерокринные) и апокринные Эккринные - везде
Апокринные в коже лба, подмышечных, паховых складок, в области анального прохода, больших половых губ (развиваются в период полового созревания, по размеру больше, выделяют больше органики, она имеет резкий запах)
Железы век и выделяющие ушную серу - разновидность апокринных Потовые железы - простые трубчатые Концевой отдел (клубочек) + выводной проток
Клубочки лежат в сетчатом слое на границе с подкожной основой Выводной проток заканчивается потовой порой Многие апокринные железы впадают в волосяные воронки
Концевой отдел выстлан железистым эпителием (кубический или цилиндрический) на базальной мембране
Железистые эпителиоциты есть светлые и темные Темные выделяют органику Светлые - воду и соли
Кроме клетки выделяют брадикардин (сосудорасширяющий, для большей теплоотдачи) Есть миоэпителиоциты (сокращаясь, выталкивают пот)
Эпителиоциты апокринных желез выделяют секрет вместе с отделяющейся апикальной частью
Активны в предменструальный и менструальный периоды и во время беременности Стенка выводного протока состоит из двухслойного кубического эпителия В эпидермисе имеет спиральный ход (плоские клетки)
Способен к реабсорбции
Сальные железы-
Почти всегда связаны с волосами (кроме мест, где нет волос) Больше всего на голове, лице и верхней части спины На ладонях и подошвах их нет
Вырабатывают кожное сало, оно имеет бактерицидное действие (на самом деле только первые минут 30, пото - это среда для бактерий), также является смазкой для волос и эпидермиса
20 г кожного сала в сутки Смягчает кожу, придает ей эластичность, уменьшает трение
Лежат более поверхностно (пограничные отделы сосочкового и сетчатого слоев дермы) 1 корень волоса - 1-3 железы Являются простыми альвеолярными с разветвленным концевым отделом
Тип секреции голокринный (секрет выходит вместе с клеткой) Концевой отдел - клетки себоциты
Малодифференцированные себоциты лежат на БМ и делятся (камбиальный слой) Далее дифференцированные кл. увеличиваются в объеме и накапливают липиды Далее гибель по механизму апоптоза (погибающие клетки) - обр. кожное сало Стенка короткого выводного протока состоит из многослойного плоского эпителия
161
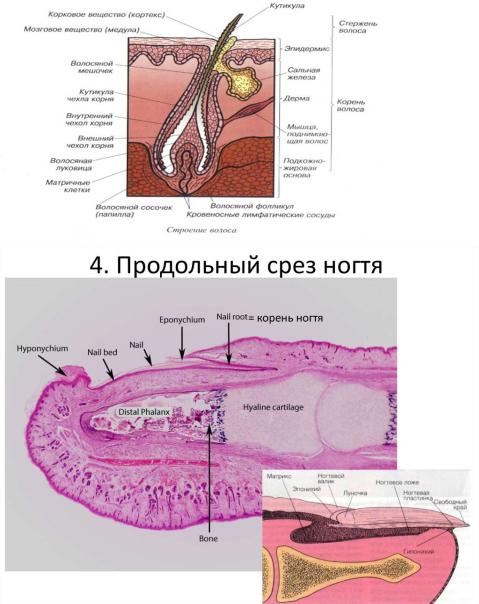
(ближе к концевому отделу - однослойный кубический) Волосы - эпителиальные придатки кожи
Покрывают почти все тело (особенно голову, лицо, паховые и подмышечные складки)
Различают 3 вида волос - длинные(голова, борода, усы, подмышки, лобок), щетинистые(брови, ресницы, наружный слуховой проход, преддверие полости носа), пушковые (все остальные)
Развиваются на 3м месяце (в виде тяжей эпидермиса входящих в дерму) Волосы новорожденных выпадают и заменяются новыми Волосы имеют стержень и корень Стержень - над поверхностью кожи Корень - вплоть до подкожной основы
Стержень длинных и щетинистых волос состоит из коркового, мозгового вещества и кутикулы
В пушковых - нет мозгового Корень состоит из эпителиоцитов
Корень лежит в волосяном мешке стенка которого состоит из внутреннего и наружного корневых эпителиальных влагалищ Все вместе - волосяной фолликул
Фолликул окружен соединительнотканной дермальным корневым влагалищем (волосяной сумкой) (из базального и шиповатого слоя эпидермиса)
162
Корень заканчивается расширением (волосяной луковицей) С ней сливаются оба корневых влагалища фолликула
Снизу в волосяную луковицу вдается соединительная ткань с сосудами (дермальный сосочек)
Место перехода корня в стержень (в эпидермисе) - волосяная воронка
Сюда открываются протоки сальных желез, чуть ниже крепится мышца поднимающая волос Волосяная луковица - ростковая часть волоса
Состоит из эпителиальных клеток матрикса, способных к размножению
Образуют корковое и мозговое в-во корня, кутикулу и внутреннее эпителиальное влагалище
Постепенно от луковицы к стержню идет процесс ороговения
Клетки погибают, образуют роговые чешуйки из “твердого” кератина (более твердого чем в коже)
Во внутреннем корневом эпителиальном влагалище и в мозговом веществе волоса ороговение происходит как в эпидермисе
В матриксе есть меланоциты (меланин 2х форм: эумеланин -коричневый, черный; феомеланин - желтый, рыжий)
Мозговое в-во - хорошо выражено в длинных и щетинистых волосах Полигональные клетки лежащие друг на друге (монетные столбики) Ороговевают медленнее С возрастом еще хуже, а кол-во меланина падает
Корковое в-во - основная масса волоса, ороговение интенсивное Состоит из плоских роговых чешуек Кутикула волоса - лежит сверху от коркового вещества
Ближе к луковице - цилиндрические клетки, перпенидикулярно к волосу Далее - превращаются в роговые чешуйки, лежащие черепицей Твердый кератин, пигмента нет
Внутреннее корневое эпителиальное влагалище - производное волосяной луковицы
Выделяют три слоя: кутикулу, внутренний (гранулосодержащий) эпителиальный слой (Хаксли), наружный (бледный) эпителиальный слой (Хенле)
Они есть только в нижнем отделе корня волоса Потом они сливаются в единый слой из мягкого кератина
Наружное корневое эпителиальное влагалище - образовано базальным и шиповатым слоем эпидермиса, продолжается до волосяной луковицы, содержит гликоген Дермальное корневое влагалище (волосяная сумка) - соединительнотканная оболочка волоса
Наружный - продольный слой Внутренний - циркулярный слой волокон
Мышца поднимающая волос - из гладких мышечных волокон, лежит косо, одним концом вплетается в волосяную сумку, другим - в сосочковый слой дермы
У щетинковых, пушковых волос, волос бороды и подмышечных впадин отсутствует Поднимает волосы дыбом Ногти - роговой эпителиальный придаток кожи
Появляется на 3ем месяце внутриутробного развития, сначала формируется ногтевое ложе
163
Эпителий дорсальной поверхности дистальных фаланг утолщается и погружается в соединительную ткань
Затем начинает расти сам ноготь и нормально отрастает он только к моменту рождения Ноготь -роговая пластинка в ногтевом ложе Ногтевое ложе состоит из эпителия и соединительной ткани
Эпителий ногтевого ложа - подногтевая пластинка - ростковый слой эпидермиса Ногтевая пластинка -роговой слой эпидермиса
Ногтевое ложе с боков и у основания ограничено кожными складками - ногтевыми валиками (задний и 2 боковых)
Их ростковый слой сливается с ногтевым ложем, а роговой надвигается на ноготь Сзади это надвижение образует надногтевую пластинку (кожицу)
Между ногтевым ложем и валиками - ногтевые щели Ногтевая пластинка образована плотно прилегающими друг к другу роговыми чешуйками Состоит из твердого кератина Делится на корень, тело и край
Корень - задняя часть (лежит в задней ногтевой щели)
Из под заднего валика выступает небольшая часть корня ногтя - луночка ногтя Край - выступает за пределы ногтевого ложа Все остальное - тело
Соед. ткань ногтевого ложа содержит много волкон Часть из них параллельно направлены, а часть перпендикулярно к ногтевой пластине Последние соединяются с надкостницей фаланги Соед. ткань ложа имеет продольные складки с сосудами
Участок эпителия ногтевого ложа к которому прилежит корень ногтя - матрикс ногтя (зона его роста)
Тут клетки делятся и ороговевают Тут также залегает много сосудов
Сиськи Молочные железы - видоизмененные потовые железы
Необходимы для питания ребенка после рождения (когда он уже не получает питательные вещества через плаценту)(грудное вскармливание)
Развиваются на 6-7 неделе эмбриогенеза
Сначала молочные линии, потом молочные точки - уплотнения эпителия от которых в мезенхиму отходят эпителиальные тяжи, тяжи разветвляются, на них формируются зачатки молочных желез
Уобоих полов до рождения развитие одинаковое
Уобоих полов в первую неделю жизни происходит небольшая секреция, затем она прекращается (у мальчиков навсегда, у девочек - до наступления половой зрелости)
В детском возрасте у обоих полов идет развитие молочных ходов
Затем у мальчиков оно замедляется и прекращается, а у девочек с наступлением половой зрелости ускоряется
К началу менструации появляются первые концевые секреторные отделы Полного развития достигают с наступлением беременности
Строение: у женщин каждая молочная железа состоит из 15-20 отдельных железок разделенных РВСТ и жировой тканью
Сложные альвеолярные
164
Протоки переходят в млечные синусы (накопление) и далее открываются на вершине соска
До периода лактации альвеол нет и млечные протоки начинаются слепо замкнутыми трубками (млечными проходами)
Молоко вырабатывают альвеолы (круглые или овальные пузырьки)
Стенку альвеол составляют диффероны молочных экзокриноцитов (галактоцитов) и миоэпителиоцитов
Галактоциты лежат в один слой на БМ, соединены между собой десмосомами, на апикальной пов. Имеют микроворсинки
В комплексе гольджи синтезируется казеин и лактоза (за счет лактосинтетазы)
Имеются микротрубочки и микрофиламенты для транспортировки секрета к апикальному концу клетки
Секреция апокринная (с отрывом части клетки)
Жир, казеин, лактоза, соль, части разрушенной клетки поступают в полость альвеолы и формируют молоко
Тут же присутствуют белки, вода, жирные кислоты и тд, все в виде эмульсии Миоэпителиальные клетки опорожняют альвеолу своим сокращением После периода лактации молочные железы подвергаются инволюции
Стенки выводных протоков образованы кубическим эпителием и миоэпителиоцитами
Вмеждольковых протоках - 1 слой Далее -2 слоя
Всинусах -3
На вершине соска - многослойный плоский Есть пучки гладких мышечных волокон Регулируется нейрогормонами гипофиза Пролактин - стимулирует синтез Окситоцин - способствует выделению молока На развитие влияют эстрогены
Во второй половине беременности выделяется молозиво
ВЫДЕЛИТЕЛЬНАЯ СИСТЕМА
1. Почки: основные этапы развития, строение и кровоснабжение. Нефроны: разновидности, основные отделы, гистофизиология. Возрастные изменения почек.
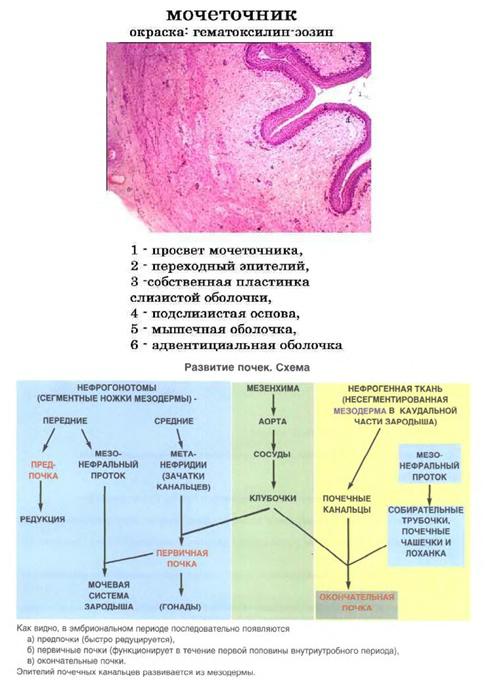
Предпочка образуется из передних 8-10 сегментных ножек (нефротомов) мезодермы. Предпочка состоит из эпителиальных трубочек, один конец которых слепо замкнут и обращен к целому, а другой конец обращен в сторону сомитов, где канальцы, объединяясь, формируют мезонефральный (вольфов) проток. У зародыша человека предпочка не функционирует в качестве мочеобразующего органа и вскоре после закладки подвергается обратному развитию. Однако мезонефральный проток сохраняется и растет в каудальном направлении.
Первичная почка формируется из большого числа сегментных ножек (до 25), расположенных в области туловища зародыша. Сегментные ножки отшнуровываются от сомитов и спланхнотома и превращаются в слепые канальцы первичной почки. Канальцы растут по направлению к мезонефральному протоку и одним концом сливаются с ним. Навстречу к другому концу канальца первичной почки растут сосуды от аорты, которые распадаются на капиллярные клубочки. Каналец своим слепым концом обрастает капиллярный клубочек, образуя капсулу клубочка. Капиллярные клубочки и капсулы вместе формируют почечные тельца. Возникший при развитии предпочки мезонефральный проток открывается в заднюю кишку.
165
Окончательная почка закладывается у зародыша на 2-м мес, но развитие ее заканчивается лишь после рождения ребенка. Эта почка образуется из двух источников - мезонефрального протока и нефрогенной ткани. Последняя представляет собой не разделенные на сегментные ножки участки мезодермы в каудальной части зародыша.
Мезонефральный проток растет по направлению к нефрогенному зачатку, и из него в дальнейшем формируются мочеточник, почечная лоханка с почечными чашками, а от последних - возникают выросты, превращающиеся в собирательные протоки и трубочки. Эти трубочки играют роль индуктора при развитии канальцев в нефрогенном зачатке. Из последнего образуются скопления клеток, которые превращаются в замкнутые пузырьки. Разрастаясь в длину, пузырьки превращаются в слепые почечные канальцы, которые в процессе роста S-образно изгибаются. При взаимодействии стенки канальца, прилежащей к слепому выросту собирательной трубочки, происходит объединение их просветов. Противоположный слепой конец почечного канальца приобретает вид двухслойной чаши, в углубление которой врастает клубочек артериальных капилляров. Здесь формируется сосудистый клубочек почки, который вместе с капсулой образует почечное тельце.
Почка располагается в забрюшинном пространстве поясничной области. Снаружи почка покрыта соединительнотканной капсулой и, кроме того, спереди серозной оболочкой. Вещество почки подразделяется на корковое и мозговое. Корковое вещество (cortex renis) темно-красного цвета, располагается общим слоем под капсулой.
Мозговое вещество (medulla renis) более светлой окраски, разделено на 8- 12 пирамид. Вершины пирамид, или сосочки, свободно выступают в почечные чашки. В процессе развития почки ее корковое вещество, увеличиваясь в массе, проникает между основаниями пирамид в виде почечных колонок. В свою очередь мозговое вещество тонкими лучами врастает в корковое, образуя мозговые лучи.
Строму почки составляет рыхлая соединительная (интерстициальная) ткань. Паренхима почки представлена эпителиальными почечными канальцами (tubuli renales), которые при участии кровеносных капилляров образуют нефроны .В каждой почке их насчитывают около 1 млн.
Нефрон (nephronum) - структурная и функциональная единица почки. Длина его канальцев до 50 мм, а всех нефронов - в среднем около 100 км. Нефрон переходит в собирательную трубочку, объединение нескольких собирательных трубочек нефронов дает собирательный проток, который продолжается в сосочковый канал, открывающийся сосочковым отверстием на вершине пирамиды в полость почечной чашки. В состав нефрона входят капсула клубочка (capsula glomeruli), проксимальный извитой каналец (tubulus contortus proximalis), проксимальный прямой каналец (tubulus rectus proximalis), тонкий каналец (tubulus attenuatus), в котором различают нисходящий сегмент (crus descendens) и восходящий сегмент (crus ascendens), дистальный прямой каналец (tubulus rectus distalis) и дистальный извитой каналец (tubulus contortus distalis). Тонкий каналец и дистальный прямой каналец образуют петлю нефрона (петля Генле). Почечное тельце (corpusculum renale) включает сосудистый клубочек (glomerulus) и охватывающую его капсулу клубочка. У большинства нефронов петли спускаются на разную глубину в наружную зону мозгового вещества. Это соответственно короткие поверхностные нефроны (15-20 %) и промежуточные нефроны (70 %). Остальные 15 % нефронов располагаются в почке так, что их почечные тельца, извитые проксимальные и дистальные канальцы лежат в корковом веществе на границе с мозговым веществом, тогда как петли глубоко уходят во внутреннюю зону мозгового вещества. Это длинные, или околомозговые (юкстамедуллярные), нефроны
Васкуляризация. Кровь поступает к почкам по почечным артериям, которые, войдя в почки, распадаются на междолевые артерии (аа. interlobares), идущие между мозговыми пирамидами. На границе между корковым и мозговым веществом они разветвляются на дуговые артерии (аа. arcuatae). От них в корковое вещество отходят междольковые артерии (аа. interlobulares). От междольковых артерий в стороны расходятся внутридольковые артерии (аа. intralobulares), от которых начинаются приносящие артериолы (arteriolae afferentes). От верхних внутридольковых артерий приносящие артериолы направляются к коротким и промежуточным нефронам, от нижних - к юкстамедуллярным (околомозговым) нефронам. В связи с этим в почках условно различают кортикальное кровообращение и юкстамедуллярное кровообращение (рис. 19.3). В кортикальной системе кровообращения приносящая клубочковая артериола (arteriola glomerularis afferentes) распадается на капилляры, образующие сосудистый клубочек (glomerulus) почечного тельца нефрона. Капилляры клубочка собираются в выносящую клубочковую артериолу (arteriola glomerularis efferentes), которая несколько меньше по диаметру, чем приносящая артериола. В капиллярах клубочков корковых нефронов кровяное давление необычайно высокое - свыше 50 мм рт. ст. Это является важным условием для первой фазы мочеобразования - процесса фильтрации жидкости и веществ из плазмы крови в нефрон.
Выносящие артериолы, пройдя короткий путь, вновь распадаются на капилляры, оплетающие канальцы нефрона и образующие перитубулярную капиллярную сеть. В этих «вторичных» капиллярах давление крови, наоборот, относительно низкое - около 10-12 мм рт. ст., что способствует второй фазе мочеобразования - процессу обратного всасывания части жидкости и веществ из нефрона в кровь.
166
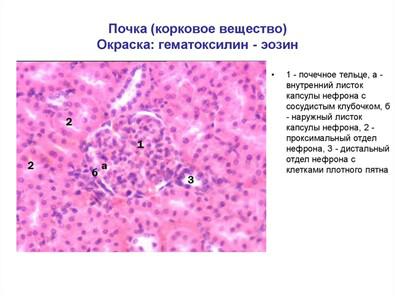
Из капилляров кровь перитубулярной сети собирается в верхних отделах коркового вещества сначала в звездчатые вены, а затем в междольковые, в средних отделах коркового вещества - прямо в междольковые вены. Последние впадают в дуговые вены, переходящие в междолевые, которые образуют почечные вены, выходящие из ворот почек.
Таким образом, нефроны в связи с особенностями кортикального кровообращения (высокое кровяное давление в капиллярах сосудистых клубочков и наличие перитубулярной сети капилляров с низким давлением крови) активно участвуют в мочеобразовании.
В юкстамедуллярной системе кровообращения приносящие и выносящие артериолы сосудистых клубочков почечных телец околомозговых нефронов примерно одинакового диаметра или диаметр выносящего сосуда больше диаметра приносящего сосуда. По этой причине кровяное давление в капиллярах этих клубочков ниже, чем в капиллярах клубочка корковых нефронов.
Выносящие клубочковые артериолы околомозговых нефронов идут в мозговое вещество, распадаясь на пучки тонкостенных сосудов, несколько более крупных, чем обычные капилляры, - прямые сосуды (vasa recta). В мозговом веществе как от выносящих артериол, так и от прямых сосудов отходят ветви для формирования мозговой перитубулярной капиллярной сети (rete capillare peritubulare medullaris). Прямые сосуды образуют петли на различных уровнях мозгового вещества, поворачивая обратно. Нисходящие и восходящие части этих петель образуют противоточную систему сосудов, называемую сосудистым пучком ( fasciculis vascularis). Капилляры мозгового вещества собираются в прямые вены, впадающие в дуговые вены.
Вследствие этих особенностей околомозговые нефроны участвуют в мочеобразовании менее активно. В то же время юкстамедуллярное кровообращение играет роль шунта, т. е. более короткого и легкого пути, по которому проходит часть крови через почки в условиях сильного кровенаполнения, например, при выполнении человеком тяжелой физической работы.
Образовавшись, окончательная почка начинает быстро расти и с 3-го мес оказывается лежащей выше первичной почки, которая во второй половине беременности атрофируется.
Возрастные изменения почек: Корковый слой у новорожденных- 1\4 от мозгового, у взрослого 1\2. Увеличение массы почки происходит в результате дифференцировке уже существующих нефронов. Диаметр канальцев у детей- 18-36 мкм, у взрослых- 40-60 мкм. С возрастом количество клубочков на единицу сечения уменьшается из-за увеличения массы канальцев.(увеличивается длина нефрона)
2. Состав выделительной системы. Мочевыводящие пути (мочеточники, мочевой пузырь, мочеиспускательный канал): источники развития и строение. Структурные основы эндокринной функции почек.
К мочевым органам относятся почки, мочеточники, мочевой пузырь и мочеиспускательный канал. Среди них почки являются мочеобразующими органами, а остальные составляют мочевыводящие пути.
Мочеточники:
167
Слизистая оболочка - переходный эпителий. Включает 3 слоя клеток: базальный, промежуточный и поверхностный; Обладают выраженной способностью к растяжению – наличие глубоких продольных складок.
Собственная пластинка слизистой оболочки –РВСт.
Подслизистая основа – РВСт, в нижней половине мочеточников в подслизистой основе встречаются мелкие альвеолярнотрубчатые железы.
Мышечная оболочка - Мышечная оболочка образована пучками гладких миоцитов (разделённых соединительнотканными прослойками) и содержит 2 или 3 слоя. В мочевых путях до середины мочеточников - 2 слоя: внутренний и наружный. С середины мочеточников и в пузыре - 3 слоя: внутренний, средний, наружный. Спиральная ориентация гладких миоцитов - порционный транспорт мочи. Мочеточник состоит из 3 цистоидов, между которыми сфинктеры.
Наружная оболочка - является адвентициальной, т.е образована соединительной тканью.
Мочевой пузырь:
Слизистая оболочка - переходный эпителий. Включает 3 слоя клеток: базальный, промежуточный и поверхностный;
Собственная пластинка слизистой оболочки –РВСт.
Слизистая оболочка пустого пузыря образует много складок- кроме треугольной области у места впадения мочеточников.
Подслизистая основа – РВСт, в области вышеуказанного треугольника в пузыре подслизистой основы нет (не образуются складки)
Мышечная оболочка - Мышечная оболочка образована пучками гладких миоцитов (разделённых соединительнотканными прослойками) и содержит 2 или 3 слоя. В мочевых путях до середины мочеточников - 2 слоя: внутренний и наружный. С середины мочеточников и в пузыре - 3 слоя: внутренний, средний, наружный.
Наружная оболочка - является адвентициальной, т.е образована соединительной тканью.
Мочеиспускательный канал:
Предстательная часть:
Слизистая оболочка - переходный эпителий.
Собственная пластинка: мелкие слизистые железы, сеть венозных сосудов, много эластических волокон.
Подслизистая основа - содержит сеть широких венозных сосудов.
Мышечная оболочка - 2 слоя гладких миоцитов: продольный и циркулярный.
Перепончатая часть:
Слизистая оболочка - многорядный призматический эпителий; много бокаловидных клеток.
Собственная пластинка: мелкие слизистые железы, сеть венозных сосудов, много эластических волокон.
168
Подслизистая основа - содержит сеть широких венозных сосудов. Мышечная оболочка - одиночные пучки гладких миоцитов. Губчатая часть
Слизистая оболочка - многорядный эпителий, который в головке члена переходит в многослойный плоский полуороговевающий эпителий.
Собственная пластинка: мелкие слизистые железы, сеть венозных сосудов, много эластических волокон. Подслизистая основа - содержит сеть широких венозных сосудов.
Мышечная оболочка - одиночные пучки гладких миоцитов.
169
МУЖСКАЯ ПОЛОВАЯ СИСТЕМА
1. Мужская и женская половые системы: источники и эмбриональное развитие гонад и органов генитального тракта. Первичные гоноциты. Стадии развития гонад. Отличия сперматогенеза и овогенеза. Факторы половой дифференцировки.
РАЗВИТИЕ ПОЛОВОЙ СИСТЕМЫ
в развитии мужской половой системы принимает участие Вольфов канал , а женской - Мюллеров канал
МЮЛЛЕРОВ (ПАРАМЕЗОНЕФРАЛЬНЫЙ) КАНАЛ
●на 3 неделе эмбриогенеза вдоль Вольфова канала образуется клеточный тяж, постепенно он обособляется и в нем появляется просвет; это образование получает название Мюллерова канала или протока
●в верхней своей части он заканчивается слепо, а каудальные концы противоположных Мюллеровых каналов срастаются и одним общим протоком они впадают в мочеполовой синус
●мочеполовой синус образуется при разделении клоаки на мочеполовой синус и прямую кишку; одновременно появляется и разделяющая эти образования закладка промежности
●развитие половой системы идет в тесном контакте с развитием мочевой системы и надпочечников
РАЗВИТИЕ ПОЛОВЫХ ЖЕЛЕЗ
развитие половых желез у обоих полов на ранних стадиях протекает одинаково (индифферентная стадия)
●поверхность первичной почки покрыта целомическим эпителием (спланхнотом)
●на медиальных поверхностях первичных почек происходит утолщение целомического эпителия, которое получает название половых валиков
●в область половых валиков их энтодермы желточного мешка мигрируют первичные половые клетки - гонобласты
●таким образом, половые валики состоят из клеток целомического эпителия и гонобластов
●в дальнейшем половые валики значительно развиваются, начинают выступать в полость тела, обособляются от первичной почки, приобретают овальную форму и превращаются в половую железу
●в процессе развития половых желез целомические клетки и гонобласты половых валиков врастает в подлежащую мезенхиму и образует в ней половые тяжи (шнуры)
●затем, в зависимости от пола, половые шнуры превращаются либо в замкнутые фолликулы (у женского пола), либо в трубки (у мужского пола), где и находятся первичные половые клетки, их которых в дальнейшем будут образовываться гаметы, и клетки целомического эпителия, из которых будут формироваться фолликулярные и интерстициальные клетки яичника, клетки Лейдига и клетки Сертоли яичка
дальнейшее развитие половых желез идет неодинаково
у зародышей мужского и женского пола
образование мужских половых желез и внутренних половых органов
●в половой валик, где уже имеются вросшие половые шнуры (содержат целомический эпителий и гонобласты) врастает мезенхима, которая формирует белочную оболочку, септы, рыхлую соединительную ткань яичка
●из половых шнуров формируются извитые семенные канальцы, прямые канальцы и канальцы сети яичка, которые сначала не соединены друг с другом, а впоследствии срастаются
●выводящим аппаратом становятся канальцы первичной почки и Вольфов проток
●канальцы первичной почки превращаются в выносящие канальцы
●из Вольфова канала образуется каналец придатка и семявыносящий проток
●в конечной части семявыносящего протока путем выпячивания образуются семенные пузырьки
●Мюллеров проток в мужском организме редуцируется; от него остается лишь мужская маточка и гидратиды Морганьи
170
