
ekzamen_po_mikre_udacha
.pdf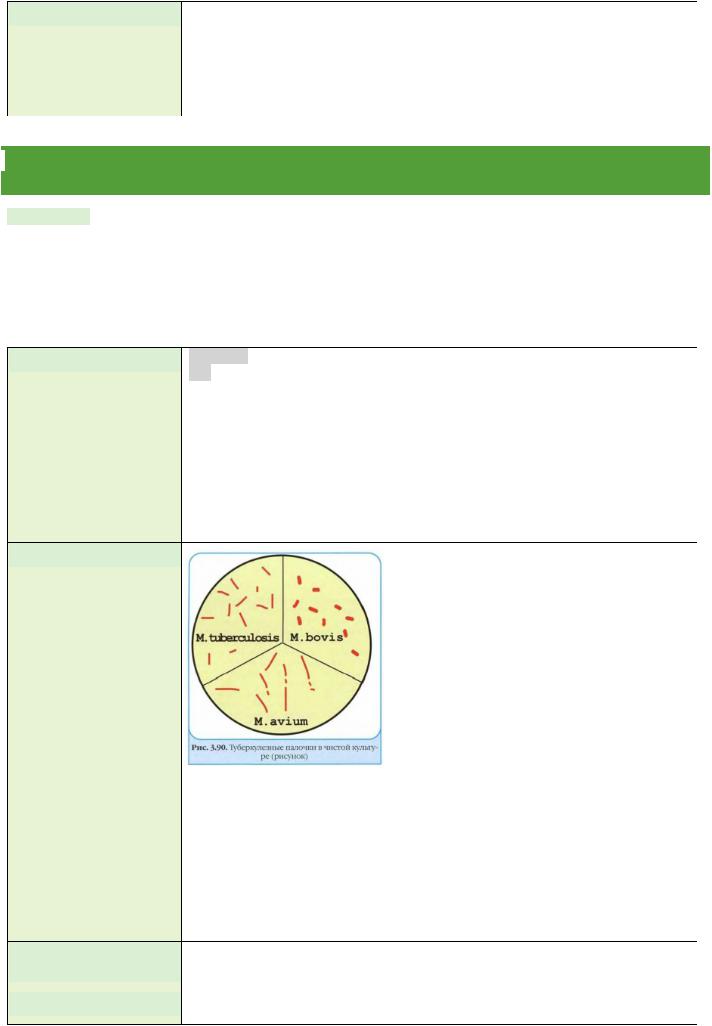
ПРОФИЛАКТИКА: |
Для специфической профилактики коклюша применяют адсорбированную коклюшно- |
|
дифтерийно-столбняч-ную вакцину (АКДС). Вводят ее детям начиная с 4 мес. Детям до |
|
1 года и непривитым при контакте с больным вводят нормальный человеческий |
|
иммуноглобулин. Возбудитель паракоклюша – Bordetella parapertussis – вызывает |
|
сходное с коклюшем заболевание, но легче протекающее. Возбудитель паракоклюша |
|
отличается от возбудителя коклюша по культуральным, биохимическим и антигенным |
|
свойствам. |
 64. ВОЗБУДИТЕЛИ ТУБЕРКУЛЕЗА. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. УСЛОВНО-ПАТОГЕННЫЕ МИКОБАКТЕРИИ. МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА ТУБЕРКУЛЕЗА.
64. ВОЗБУДИТЕЛИ ТУБЕРКУЛЕЗА. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. УСЛОВНО-ПАТОГЕННЫЕ МИКОБАКТЕРИИ. МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА ТУБЕРКУЛЕЗА.
ТУБЕРКУЛЕЗ (от лат. tuberculum — бугорок) — первично хроническое .заболевание человека и животных, сопровождающееся поражением различных органов и систем (органов дыхания, лимфатических узлов, кишечника, костей и суставов, глаз, кожи, ночек и мочевыводящих путей, половых органов, ЦНС)
Основу патологического процесса составляет образование специфических гранулем (от лат. granulum — зерныщко и греч. оmа — обозначающего окончание в названии опухолей), представляющих собой воспалительную реакцию тканей, имеющую вид узелка или бугорка
ТАКСОНОМИЯ |
семейство Mycobacteriaceae, |
|
род Муcobacterium. |
|
Болезнь вызывают 3 вида микобактерий: |
|
1. M. tuberculosis – человеческий вид (вызывает в 92%), палочка Коха |
|
2. M. bovis — бычий тип (в 5% случаев) |
|
3. M. africanum — промежуточный вид (в 3%, В южной Африке — намного чаще) |
|
M. avium вызывает диссеминированные процессы внелегочной локализации. |
|
Родовой признак микобактерий — кислото-, спирто- и щелочеустойчивость. |
МОРФОЛОГИЯ: |
|
|
Выраженный полиморфизм. Они имеют форму |
|
длинных, тонких (М.tuberculosis) или коротких, |
|
толстых (M.bovis), прямых или слегка изогнутых |
|
палочек с гомогенной или зернистой цитоплазмой; |
|
грамположительны, неподвижны, спор не |
|
образуют, имеют микрокапсулу. Для их выявления |
|
применяют окраску по Цилю—Нильсену. |
|
Микобактерии могут образовывать различные |
|
морфовары (L-формы бактерий), которые |
|
длительно персистируют в организме и |
|
индуцируют противотуберкулезный иммунитет. |
|
Возбудители туберкулеза характеризуются |
|
медленным ростом, требовательны к питательным |
|
средам. М.tuberculosis относятся к аэробам, глицеринзависимы. На жидких |
|
питательных средах дают рост в виде сухой пленки кремового цвета. При |
|
внутриклеточном развитии, а также при росте на жидких средах выявляется |
|
характерный корд-фактор, благодаря которому микобактерии растут в виде «жгутов». |
|
На плотных средах рост в виде кремового, сухого чешуйчатого налета с неровными |
|
краями (R-формы). По мере роста колонии приобретают бородавчатый вид. Под |
|
влиянием антибактериальных средств возбудители изменяют культуральные свойства, |
|
образуя гладкие колонии (S-формы). M.bovis —растут на средах медленнее, чем |
|
M.tuberculosis, пируватзависимы; на плотных питательных средах образуют мелкие |
|
шаровидные, серовато-белые колонии (S-формы). |
БИОХИМИЧЕСКАЯ |
Высокая каталазная и пероксидазная активность. М.tuberculosis в большом количестве |
АКТИВНОСТЬ: |
синтезирует ниацин (никотиновая кислота), который накапливается в культуральной |
|
среде и определяется в пробе Конно. |
РЕЗИСТЕНТНОСТЬ: |
Из всех неспорообразующих бактерий – самые устойчивые к действию |
|
неблагоприятных факторов. Высушивание мало влияет. Погибают при кипячении. |

АНТИГЕННАЯ |
В ходе заболевания к антигенам образуются антипротеиновые, антифосфатидные и |
СТРУКТУРА: |
антиполисахаридные антитела, свидетельствующие об активности процесса |
ФАКТОРЫ |
корд-фактор – гликолипид клеточной стенки , вызывающий повреждение клеточных |
ПАТОГЕННОСТИ: |
мембран; - липиды, содержащие миколовую, фтионовую, масляную, пальмитиновую, |
|
туберкулостеариновую кислоты, вызывающие появление многочисленных гигантских |
|
клеток; - сульфатиды - серосодержащие поверхностные гликолипиды, усиливающие |
|
токсическое и антифагоцитарное действие корд-фактора, препятствующие слиянию |
|
фагосомы с лизосомой; - липоарабиноманнан (LAM) – гетерополисахарид, |
|
подавляющий активацию Т-лимфоцитов и лейкоцитов, вызывающий секрецию |
|
макрофагами ФНО (под действием ФНО развивается лихорадка, отмечается снижение |
|
веса) и ИЛ-10 (тормозит пролиферацию Т-клеток); - микозиды – специфические воска, |
|
образующие защитный экран на поверхности клетки. Возбудители туберкулеза не |
|
образуют экзотоксинов. Высокотоксичными являются продукты распада |
|
бактериальных клеток. |
ЭПИДЕМИОЛОГИЯ: |
Основной источник инфекции — человек, больной туберкулезом органов дыхания, |
|
выделяющий микробы в окружающую среду с мокротой. Основные пути передачи |
|
инфекции — воздушно-капельный и воздушно-пылевой. |
ПАТОГЕНЕЗ И КЛИНИКА: |
Возникновению заболевания способствуют различные иммунодефициты. |
|
Инкубационный период составляет от 3—8 нед. до 1 года и более. Чаще всего |
|
поражаются органы дыхания, но возможно поражение и других органов. Поэтому |
|
различают туберкулез легких и внелёгочный туберкулез..В развитии болезни |
|
выделяют первичный, диссеминированный (у ранее неинфицированных людей) и |
|
вторичный туберкулез, который является результатом эндогенной реактивации |
|
старых очагов. В зоне проникновения микобактерий возникает первичный |
|
туберкулезный комплекс, состоящий из воспалительного очага, пораженных |
|
регионарных лимфатических узлов и измененных лимфатических сосудов между |
|
ними. Диссеминация микробов может происходить бронхо-, лимфо- и гематогенно.В |
|
основе специфического воспаления при туберкулезе лежит реакция |
|
гиперчувствительности IV типа, что препятствует распространению микробов по |
|
организму. Различают 3 клинические формы: первичная туберкулезная интоксикация у |
|
детей и подростков, туберкулез органов дыхания, туберкулез других органов и систем. |
|
Основными симптомами легочного туберкулеза являются субфебрильная температура |
|
тела, кашель с мокротой, кровохарканье, одышка. |
ИММУНИТЕТ: |
Противотуберкулезный иммунитет нестерильный инфекционный (сохраняется до тех |
|
пор, пока в организме есть возбудитель), обусловлен наличием в организме L-форм |
|
микобактерий. |
МИКРОБИОЛОГИЧЕСКАЯ |
Диагностику проводят с помощью бактериоскопии, бактериологического |
ДИАГНОСТИКА |
исследования и постановки биологической пробы. Все методы направлены на |
|
обнаружение микобактерий в патологическом материале: мокроте, промывных водах |
|
бронхов, плевральной и церебральной жидкостях, кусочках тканей из органов. К |
|
обязательным методам обследования относится бактериоскопическое, |
|
бактериологическое исследование, биологическая проба, туберкулинодиагностика, |
|
основанная на определении повышенной чувствительности организма к туберкулину. |
|
Чаще для выявления инфицирования и аллергических реакций ставят внутрикожную |
|
пробу Манту с очищенным туберкулином в стандартном разведении. Для экспресс- |
|
диагностики туберкулеза применяют РИФ(реакция иммунофлюоресенции) и |
|
ПЦР(полимеразная цепная реакция). Для массового обследования населения, раннего |
|
выявления активных форм туберкулеза можно использовать ИФА(иммуноферментный |
|
анализ), направленный на обнаружение специфических антител. |
ЛЕЧЕНИЕ |
Антибиотики и химиотерапевтические препараты. По степени эффективности |
|
противотуберкулезные препараты делят на группы: группа А — наиболее |
|
эффективные – изониазид, рифампицин; группа В — средней эффективности – |
|
пиразинамид, стрептомицин, флоримицин; группа С – малые противотуберкулезные |
|
препараты – ПАСК, тиоацетозон. При наличии сопутствующей микрофлоры и |
|
множественной лекарственной устойчивости микобактерий применяют фторхинолоны |
|
и альдозон. При раннем и своевременном выявлении – прогноз благоприятный. |
ПРОФИЛАКТИКА: |
Специфическую профилактику проводят путем введения живой вакцины — BCG(БЦЖ), |
|
внутрикожно на 2—5-й день после рождения ребенка. Проводят последующие |
|
ревакцинации. Предварительно ставят пробу Манту для выявления |
|
туберкулиннегативных лиц, подлежащих ревакцинации. |

УСЛОВНО-ПАТОГЕННЫЕ МИКОБАКТЕРИИ: семейство Mycobacteriaceae, род Mycobacterium. Сходны по биологич. свойствам, но устойчивы к противотуберкулезным препаратам.
Вызывают микобактериозы - заболевания, сходные по клиническим проявлениям с туберкулезом.
1 группа: медленнорастущие фотохромогенные, образующие колонии ярко-желтой или желто-оранжевой окраски при выращивании только на свету; M.kansassi, M.marinum – поражения кожи, лимфадениты, инфекции мочеполового тракта.
2 группа: медленнорастущие скотохромогенные, образующие колонии ярко-оранжевой окраски при выращивании как на свету, так и в темноте: M.scrofulaceum, M.gordonae.
3 группа: медленнорастущие нехромогенные, образующие неокрашенные или бледно-желтые колонии независимо от освещенности: M.avium, M.gastri.
4 группа: быстрорастущие ското-,фотохромогенные, формирующие колонии в течение 7-10 дней: M.fortuitum, M.chelonei.
 65. ВОЗБУДИТЕЛЬ СЫПНОГО ТИФА. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. БОЛЕЗНЬ БРИЛЛЯ-
65. ВОЗБУДИТЕЛЬ СЫПНОГО ТИФА. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. БОЛЕЗНЬ БРИЛЛЯ-  ЦИНССЕРА. МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА И
ЦИНССЕРА. МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА И  ЛЕЧЕНИЕ.
ЛЕЧЕНИЕ.
Возбудителем эпидемического сыпного тифа и болезни Брилля—Цинссера является R. prowazekii.
1) ЭПИДЕМИЧЕСКИЙ СЫПНОЙ ТИФ (вшивый, голодный, тюремный, военный и т. д.) — острый антропоноз с трансмиссивным механизмом распространения платяными вшами. Клинически характеризуется лихорадкой, тяжелым течением в связи с поражением кровеносных капилляров с нарушением кровоснабжения жизненно важных органов (мозг, сердце, почки), появлением сыпи.
ТАКСОНОМИЯ |
Возбудитель — R. prowazekii, |
|
род Rickettsia |
|
семейство Rickettsiaceae |
 МОРФОЛОГИЯ:
МОРФОЛОГИЯ:
КУЛЬТУРАЛЬНЫЕ  СВОЙСТВА:
СВОЙСТВА:
 ПАТОГЕНЕЗ И КЛИНИКА:
ПАТОГЕНЕЗ И КЛИНИКА: 
риккетсии Провацека - полиморфны. Чаще они имеют форму кокков или гантелей, встречаются нитевидные формы. Средние размеры от 0,8-2,0 × 0,3-0,6 мкм. При окраске по методу Здродовского они приобретают красный цвет.
паразитирует только в цитоплазме чувствительных клеток. Хорошо культивируется в организме платяных вшей, желточных мешках. Обладает гемолитическими свойствами, способен формировать негативные колонии («бляшки») в культуре клеток. При окраске по Здродовскому окрашивается в красный цвет. Устойчив к действию факторов внешней среды; длительно сохраняется в высохших фекалиях инфицированных вшей.
Заражение реализуется либо втиранием фекалий инфицированных вшей через расчесы кожи, либо путем вдыхания пылевидного аэрозоля из высохших инфицированных риккетсиями фекалий.
Инкубационный период в среднем 10-14 дней. Начало заболевания острое, клинические проявления обусловлены генерализованным поражением системы эндотелиальных клеток кровеносных сосудов, что приводит к нарушению каскада тромбо-антитромбообразования. Морфологическую основу болезни составляет

|
генерализованный васкулит с формированием сыпи на кожных покровах. Болезнь |
|
протекает с высокой температурой, симптомами поражения сердечно-сосудистой и |
|
нервной систем. |
ИММУНИТЕТ: |
непродолжительный, клеточно-гуморальный. |
МИКРОБИОЛОГИЧЕСКАЯ |
осуществляется по клинико-эпидемиологическим данным, подкрепляется |
ДИАГНОСТИКА |
лабораторным исследованием на специфические антитела (РСК, РНГА, ИФА и др.) |
ЛЕЧЕНИЕ |
Быстрое этиотропное лечение однократным приемом доксициклина, при его |
|
отсутствии — препаратами тетрациклинового ряда. Летальность без лечения – 20%, |
|
при лечении – не выше 3,8% |
ПРОФИЛАКТИКА: |
Изоляция завшивленных больных, дезинсекция и дезинфекция в очаге. Дезинфекция |
|
препаратами, содержащими перметрин. |
|
Для специфической профилактики разработана живая вакцина из штамма Е, которая |
|
применяется в комбинации с растворимым антигеном риккетсии Провачека (живая |
|
комбинированная сыпнотифозная вакцина из штамма), а также инактивированная |
|
вакцина из растворимого антигена. |
2) БОЛЕЗНЬ БРИЛЯ – рецидив после ранее перенесенного эпидемического сыпного тифа. (спустя 3 года – 60 лет).
ХАРАКТЕРИСТИКА |
Возбудитель тот же — R. prowazekii. |
|
|
В России в последние десять лет регистрируется ежегодно на уровне 30-60 случаев |
|
|
среди лиц старших возрастных категорий (40-60 лет и старше), перенесших |
|
|
эпидемическую форму сыпного тифа в годы Великой Отечественной войны и первые |
|
|
послевоенные годы |
|
КЛИНИКА: |
протекает как эпидемический тиф легкой и средней тяжести. Инфекционный процесс |
|
протекает так же, как и при эпидемической форме. Различие заключается в |
||
|
||
|
эпидемиологии (нет переносчика, отсутствует сезонность проявления, источник и |
|
|
реализация способа заражения) и патогенезе начальной стадии болезни. Она |
|
|
возникает вследствие активации латентно «дремлющих» риккетсий. |
|
МИКРОБИОЛОГИЧЕСКАЯ |
Затруднена неопределенностью симптоматики на первой неделе заболевания (до |
|
ДИАГНОСТИКА |
появления сыпи) и ее сходством с симптомами при инфекциях, чаще |
|
|
брюшнотифозной. Диагноз устанавливается на основании клинико- |
|
|
эпидемиологических данных с учетом анамнеза больного и подкрепляется |
|
|
серологическим исследованием со специфическим антигеном. При отсутствии |
|
|
переносчика в очаге лечение может осуществляться без изоляции больного, в |
|
|
зависимости от его состояния. Прогноз благоприятен даже в отсутствии лечения |
|
|
антибиотиками. |
|
ПРОФИЛАКТИКА: |
Меры профилактики те же, что и при эпидемической форме. Специфическая |
|
|
профилактика невозможна. |
 66. ВОЗБУДИТЕЛИ ХЛАМИДИОЗОВ. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА. ЛЕЧЕНИЕ.
66. ВОЗБУДИТЕЛИ ХЛАМИДИОЗОВ. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА. ЛЕЧЕНИЕ.
ХЛАМИДИИ — бактерии, являющиеся облигатными внутриклеточными паразитами, которые вызывают различные заболевания человека, животных и птиц. Свое название хламидии получили от греч. chlamyda — мантия, так как в пораженных клетках они образуют включения, окруженные оболочкой, напоминающей мантию
ТАКСОНОМИЯ |
порядок Chlamydiales, |
|
семейство Chlamydaceae, |
|
род Chlamydia. |
|
Различают 3 вида хламидий, вызывающих болезни у человека и животных: С.trachomatis, |
|
C.psittaci, C.pneumoniae. |

 МОРФОЛОГИЯ:
МОРФОЛОГИЯ:
КУЛЬТУРАЛЬНЫЕ  СВОЙСТВА:
СВОЙСТВА: 
ФЕРМЕНТАТИВНА  Я АКТИВНОСТЬ:
Я АКТИВНОСТЬ: 
РЕЗИСТЕНТНОСТЬ  :
: 
АНТИГЕННАЯ
 СТРУКТУРА:
СТРУКТУРА:
ФАКТОРЫ  ПАТОГЕННОСТИ:
ПАТОГЕННОСТИ:
 ЗАБОЛЕВАНИЯ:
ЗАБОЛЕВАНИЯ:
мелкие, гр- бактерии, шаровидной формы. Не образуют спор, нет жгутиков и капсулы. Клеточная стенка: 2-х слойная мембрана. Имеют гликолипиды.
При окраске по Граму – красный цвет. Основной метод окраски – по Романовскому – Гимзе.
2 формы существования: элементарные тельца (неактивные инфекционные частицы, вне клетки, по Романовскому-Гимзе в красный цвет); ретикулярные тельца
(внутри клеток, располагаются около ядра, вегетативная форма, крупнее элементарных, по Романовскому-Гимзе – в голубой или фиолетовый цвет).
Облигатные внутриклеточные паразиты. Можно размножать только в живых клетках. В желточном мешке развивающихся куриных эмбрионов, организме чувствительных животных. Оптимальная температура культивирования +35 °С.
небольшая. Ферментируют пировиноградную кислоту, синтезируют липиды. Не способны синтезировать высокоэнергетические соединения.
Высокая к различным факторам внешней среды. Устойчивы к низким температурам, высушиванию. Чувствительны к нагреванию.
Антигены трех типов:
1.родоспецифический термостабильный липополисахарид (в клеточной стенке). Выявляют с помощью РСК;
2.видоспецифический антиген белковой природы (в наружной мембране). Обнаруживают с помощью РИФ;
3.вариантоспецифический антиген белковой природы.
Сбелками наружной мембраны хламидий обеспечивают их адгезивные свойства. Эти адгезины обнаруживают только у элементарных телец. Хламидии образуют эндотоксин. У некоторых хламидий обнаружен белок теплового шока, способный вызывать аутоиммунные реакции.
Учеловека хламидии вызывают трахому, орнитоз и др.
•УРОГЕНИТАЛЬНЫЕ ХЛАМИДИОЗЫ — наиболее распространенные формы хламидиозов. Хламидии сероваров D — K Chlamidia trachomatis, вызывающие урогенитальные хламидиозы, передаются от человека к человеку половым путем.
•Отдельные серотипы этого возбудителя вызывают такие распространенные в прошлом заболевания как ТРАХОМА (сопровождается поражениями конъюнктивы и прилегающих тканей глаза, часто приводит к катарактам и слепоте)
•ОРНИТОЗ — хламидийная инфекция, вызываемая C.psittaci. Человек заражается от птиц — основных хозяев этого возбудителя воздушно — пылевым и воздушно — капельным путем. Орнитоз часто протекает как тяжелая интерстициальная пневмония. Кроме этого, серотипы этого возбудителя вызывают зоонозные хламидиозы (например, так называемый вирусный аборт овец, хламидиозы крупного
рогатого скота и др.), при контакте с больными животными могут развиваться различные формы хламидиозов у людей.
ЛАБОРАТОРНАЯ |
Берется образец мочи, мазок из половых органов (шейки матки, уретры), а также из горла или |
ДИАГНОСТИКА |
прямой кишки. |
|
В основе лежат молекулярно-генетические и иммунологические методы исследования: |
|
1. ПЦР. Наиболее точный и чувствительный метод. |
|
2. ИФА. Метод основан на определении антител. |
|
3. Культуральный метод (посев на хламидии). Определяет чувствительность к |
|
антибиотикам. |
ЛЕЧЕНИЕ |
Стационарному лечению подлежат пациенты с генерализованным и осложненным |
|
хламидиозом. В амбулаторных условиях наблюдаются больные с неосложненными |
|
локализованными формами заболевания. |
|
Врачи обычно назначают антибиотики тетрациклинового ряда для лечения хламидиоза, что в |
|
95% случаев помогает избавиться от заболевания. Однако очень важно следовать указаниям |
|
специалиста и пройти весь курс лечения. Во время терапии рекомендует воздержаться от |
|
сексуальных контактов в течение 7 дней. Половые партнеры должны проходить курс лечения |
|
вместе, чтобы исключить риски повторного инфицирования. |
ПРОФИЛАКТИКА: |
Способы профилактики хламидиоза или снижения риска заражения включают в себя |
|
использование контрацепции, ограничение числа сексуальных партнеров, прохождение |
|
регулярных обследований. |

 67. ВОЗБУДИТЕЛЬ СИФИЛИСА. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА. ЛЕЧЕНИЕ.
67. ВОЗБУДИТЕЛЬ СИФИЛИСА. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА. ЛЕЧЕНИЕ.
СИФИЛИС — инфекционное венерическое заболевание, вызываемое Treponema pallidum, характеризующееся поражением кожи, внутренних органов, костей, нервной системы. Различают приобретенный и врожденный сифилис.
ТАКСОНОМИЯ |
Отдел Gracilicutes |
|
Семейство Spirochaetaceae |
|
Возбудитель сифилиса - Treponema pallidum (бледная трепонема) |
МОРФОЛОГИЯ: |
тонкая бактерия спиралевидной формы, трепонема |
|
длиной от 4 до 14 мкм, с равномерными мелкими |
|
завитками |
|
наряду со спиралевидной может иметь другие формы – в |
|
виде цист, гранул, L-формы; окрашивается по |
|
Романовскому-Гимзе в характерный слабо-розовый цвет. |
|
Гр- |
КУЛЬТУРАЛЬНЫЕ |
Облигатный анаэроб, с трудом растущий на специальных питательных средах. |
СВОЙСТВА: |
Культивируемая на питательных средах трепонема – культуральная спирохета – |
|
отличается от патогенной меньшей вирулентностью, однако их антигены сходны, что |
|
используется при серодиагностике сифилиса. |
РЕЗИСТЕНТНОСТЬ: |
В окружающей среде слабоустойчива; при 55oC гибнет в течение 15 мин, |
|
чувствительна к высыханию, свету, солям ртути, висмуту, мышьяку, пенициллину. На |
|
предметах домашнего обихода сохраняет заразительность до момента высыхания; |
|
хорошо сохраняется в ткани трупа. |
АНТИГЕННАЯ |
Характеризуется антигенными связями с другими трепонемами, а также липоидами |
СТРУКТУРА: |
тканей животных и человека. Установлено несколько антигенов у возбудителя, один из |
|
которых – липоидный антиген |
ЭПИДЕМИОЛОГИЯ |
Источник инфекции – больной человек. Заражение происходит преимущественно |
|
половым путем, редко – через предметы домашнего обихода (стаканы, зубные щетки, |
|
папиросы и др.), загрязненные отделяемым от больного; |
|
Возможно заражение через поцелуи, молоко кормящей матери (бытовой сифилис), не |
|
исключены заражения при переливании крови от доноров, больных сифилисом. |
ПАТОГЕНЕЗ И КЛИНИКА: |
Проникает через кожу или слизистую оболочку, распространяется по органам и |
|
тканям, вызывая их поражение. Инкубационный период 3-4 нед. После |
|
инкубационного периода сифилис протекает циклически в виде первичного, |
|
вторичного и третичного периодов. |
|
1) В месте внедрения возбудителя (на половых органах, губе и т. д.) появляется |
|
первичное поражение – твердый шанкр (уплотнение с язвой на поверхности) |
|
2) Вторичный период длится 3-4 года. Характеризуется сыпью, нарушением |
|
общего состояния организма. |
|
3) Третичный период характеризуется поражением кожи, слизистых оболочек, |
|
внутренних органов, костей, нервной системы: появляются образования, |
|
склонные к распаду, изъязвлению |
ИММУНИТЕТ: |
Врожденного иммунитета к сифилису не существует. При сифилисе развивается |
|
нестерильный иммунитет; после извлечения иммунитет не сохраняется, поэтому |
|
возможны повторные заболевания. |
МИКРОБИОЛОГИЧЕСКАЯ |
Бактериоскопический и серологический методы в зависимости от стадии заболевания. |
ДИАГНОСТИКА |
Проводят при первичном сифилисе и в период высыпаний при вторичном сифилисе. |
|
Материал для исследования: отделяемое шанкра, содержимое регионарных |
|
лимфатических узлов, материал из кожных высыпаний. Для обнаржения применяют: |
|
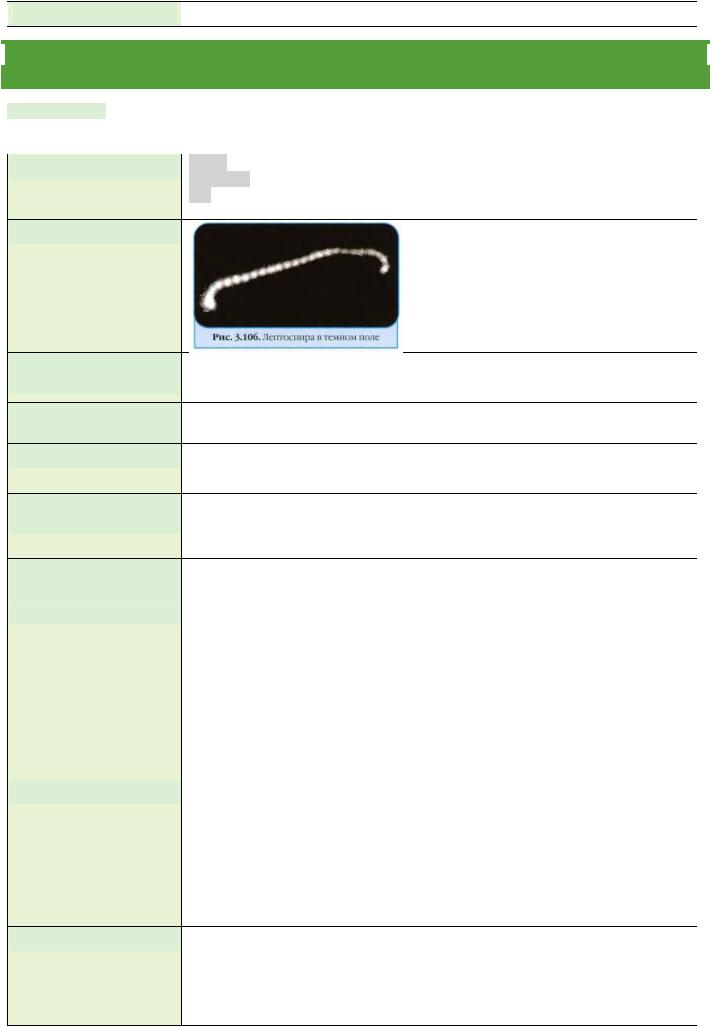
• Микроскопию в темном поле. |
|
• К концу первого и во вторичном периоде становятся положительными |
|
серологические реакции Вассермана, осадочные реакции Кана, цитохолевая и |
|
др. пробы, выявляющие антитела к бледной трепонеме. |
|
• При массовых обследованиях применяют отборочную реакцию, или |
|
микрореакцию на стекле, с каплей крови или сыворотки и специальным |
|
антигеном. |
|
• В исследовательских лабораторных используют также реакцию |
|
иммобилизации трепонем и др. современные методы. |
ЛЕЧЕНИЕ |
Антибиотики пенициллинового ряда. Применяют также препараты висмута, йода и др. |
 ПРОФИЛАКТИКА
ПРОФИЛАКТИКА  Неспецифическая: санитарно-гигиенические мероприятия
Неспецифическая: санитарно-гигиенические мероприятия
 68. ВОЗБУДИТЕЛЬ ЛЕПТОСПИРОЗОВ. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. МИКРОБИОЛОГИЧЕСКАЯ
68. ВОЗБУДИТЕЛЬ ЛЕПТОСПИРОЗОВ. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. МИКРОБИОЛОГИЧЕСКАЯ  ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА. ЛЕЧЕНИЕ.
ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА. ЛЕЧЕНИЕ.
ЛЕПТОСПИРОЗ – инфекционная болезнь, вызываемая Leptospira interrogans, характеризующаяся поражением кровеносных капилляров, печени, почек, ЦНС, нередко сопровождающаяся желтухой.
ТАКСОНОМИЯ |
Отдел Gracilicutes |
|
Семейство Leptospiraceae, |
|
poд Leptospira. |
|
Возбудитель L. Interrhogans |
МОРФОЛОГИЯ: |
|
Лептоспиры представляют собой тонкие
спирохеты, с изогнутыми концами. Не образуют спор и капсул. Двигательный аппарат – фибриллы, по одной от каждого полюса. Слабо окрашиваются анилиновыми красителями. Легко различимы при микроскопии в темном поле и фазово-контрасте.
КУЛЬТУРАЛЬНЫЕ |
Аэробы. Культивируются на питательных средах, содержащих сыворотку или |
|
СВОЙСТВА |
сывороточный альбумин, при температуре 30С. Особенность роста на жидкой |
|
|
питательной среде — отсутствие помутнения. Растут медленно. |
|
ФЕРМЕНТАТИВНАЯ |
невысока |
|
АКТИВНОСТЬ |
|
|
РЕЗИСТЕНТНОСТЬ: |
Быстро погибают при действии высоких температур, дезинфецирующих средств, но |
|
|
устойчивы к низним температурам. В водоемах сохраняется до 30 дней. На пищевых |
|
|
продуктах – 1-2 суток. |
|
АНТИГЕННАЯ |
Выделяют около 200 сероваров, объединенных в 19 серологических групп. |
|
СТРУКТУРА: |
Родоспецифическим является полисахаридный фибриллярный антиген, |
|
|
принадлежность к группе и варианту определяется соответственно оболочечными |
|
|
белковыми и липопротеиновым антигенами. |
|
ФАКТОРЫ |
Обусловлены образованием экзотоксиноподобных веществ и эндотоксинов. Кроме |
|
ПАТОГЕННОСТИ: |
того, продуцируют фибринолизин и плазмокоагулазу |
|
ЭПИДЕМИОЛОГИЯ: |
Лептоспироз относится к природно-очаговым зоонозам, с преимущественно |
|
|
фекально-оральным механизмом передачи возбудителя. |
|
|
Основным резервуаром и источником инфекции служат домовые и полевые грызуны, |
|
|
дополнительными — домашние животные. |
|
|
Пути передачи: |
|
|
- Пищевым путем (например при употреблении молока) |
|
|
- Контактно-бытовой (при уходе за больными животными) |
|
|
- Водный (основной путь передачи) |
|
|
Восприимчивость людей к лептоспирозу высокая, но больной человек, хотя и |
|
|
выделяет лептоспиры в окружающую среду, не имеет практического значения в |
|
|
распространении заболевания. |
|
ПАТОГЕНЕЗ |
Входные ворота — слизистые оболочки ротовой полости, глаз, кожа. |
|
Распространяются по лимфатическим путям, проникают в кровь и током крови |
||
|
||
|
разносятся по организму, попадая в различные органы – печень, почки, легкие и т. д. В |
|
|
органах размножаются интенсивно, затем снова поступают в кровь. Проникнув в |
|
|
организм, микроб с кровью разносится к органам (печень, почки), где размножается и |
|
|
вновь поступают в кровь. |
|
|
В рез. действия возбудителей и их токсинов повреждается стенка кровеносных |
|
|
капилляров и наблюдаются кровоизлияния в различные органы и ткани. Больше всего |
|
|
страдают печень, почки, надпочечники, сердце, мышцы. |
|
КЛИНИКА |
Инкубационный период 7-10 дней, заболевание 5-6 нед. Болезнь начинается остро с |
|
|
лихорадкой, появляется головная боль, резкие боли в мышцах, особенно в |
|
|
икроножных. |
|
|
В зав. от поражения тех или иных органов появляются симптомы их повреждения: |
|
|
почечная недостаточность, желтуха и др. Клинические формы лептоспироза – от |
|
|
легких до тяжелейших, приводящих к смерти. |

ИММУНИТЕТ: |
Стойкий, гуморальный, серовароспецифический. |
|
МИКРОБИОЛОГИЧЕСКАЯ |
Материалом для исследования служат кровь, спинномозговая жидкость, моча, |
|
ДИАГНОСТИКА |
сыворотка крови в зависимости от стадии заболевания. Для диагностики используют: |
|
|
- бактериоскопический (обнаружение лептоспир в темнопольном микроскопе) |
|
|
- |
бактериологический |
|
- серологические методы (РА, РСК), |
|
|
- |
ПЦР |
|
- |
Биопроба на кроликах |
ЛЕЧЕНИЕ |
Антибиотики (пенициллин, тетрациклин) в сочетании с лептоспирозным |
|
|
гетерологичным иммуноглобулином |
|
ПРОФИЛАКТИКА: |
Специфическая профилактика проводится вакцинацией по эпидемическим |
|
|
показаниям убитой нагреванием, корпускулярной вакциной, содержащей 4 основных |
|
серогруппы возбудителя.
 69. ВОЗБУДИТЕЛЬ БОРРЕЛИОЗОВ. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА.
69. ВОЗБУДИТЕЛЬ БОРРЕЛИОЗОВ. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА.
 ТАКСОНОМИЯ
ТАКСОНОМИЯ
 МОРФОЛОГИЯ:
МОРФОЛОГИЯ:
КУЛЬТУРАЛЬНЫЕ  СВОЙСТВА:
СВОЙСТВА:
 РЕЗИСТЕНТНОСТЬ
РЕЗИСТЕНТНОСТЬ
ОБЩАЯ ХАРАКТЕРИСТИКА БОРРЕЛИЙ
Семейство: Spirochaetaceae
Порядок: spirochaetales Отдел: Gracilicutes
Род: Borrelia (включает 31 вид)
Представители вызывают у человека различные заболевания:
•эпидемический (вшивый) возвратный тиф
•эндемический возвратный тиф
•болезнь Лайма (иксодовый клещевой боррелиоз
Патогенными для человека являются B. burgdorferi, B. garini, B. afzelii, B. recurrentis, B. duttoni, B. persica и др.
тонкие спирохеты с 3-10 крупными завитками. Двигательный аппарат представлен 15-20 фибриллами. Гр-
культивируются на сложных питательных средах, содержащих сыворотку, тканевые экстракты, а также в куриных эмбрионах. Чувствительны к высыханию и нагреванию.
 Устойчивы к низким температурам
Устойчивы к низким температурам
ЭПИДЕМИЧЕСКИЙ ВОЗВРАТНЫЙ ТИФ
ЭПИДЕМИЧЕСКИЙ ВОЗВРАТНЫЙ ТИФ (вшивый возвратный тиф, возвратная лихорадка, возвратный спирохетоз) – острое инфекционное заболевание, вызываемое боррелиями и характеризующееся острым началом, общей интоксикацией и приступообразной лихорадкой.
B. recurrentis – возбудитель.
 ЭПИДЕМИОЛОГИЯ
ЭПИДЕМИОЛОГИЯ
Источник инфекции - больной человек в стадии лихорадки, в периферической крови которого находятся боррелии.
Переносчик - вши рода Pediculus (платяная, головная и лобковая), которые становятся наиболее заразными с 6 по 28 день после кровососания.
При кровососании возбудитель проникает в желудок вши. Через сутки боррелии переходят в гемолимфу и накапливаются в ней. С 5 дня
после кровососания вошь становится заразной. Боррелии сохраняются в гемолимфе

 ПАТОГЕНЕЗ
ПАТОГЕНЕЗ
 КЛИНИКА
КЛИНИКА
 ИММУНИТЕТ
ИММУНИТЕТ  ДИАГНОСТИКА
ДИАГНОСТИКА
 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ  ПРОФИЛАКТИКА
ПРОФИЛАКТИКА
вши в течение 19-25 дней. С испражнениями вшей боррелии во внешнюю среду не выделяются.
Человек заражается при втирании гемолимфы раздавленных вшей в кожу при расчесывании места укуса.
Попав в организм человека, боррелии поглощаются фагоцитами, в цитоплазме
которых они размножаются.
•К окончанию инкубационного периода микробные клетки в большом количестве поступают в кровь. Гибель бактерий сопровождается высвобождением эндотоксинов, вызывающих лихорадку, головную боль,
озноб.
Лихорадочный период завершается образованием антител против боррелий первой генерации. Но часть боррелий меняет антигенные свойства и становится устойчивой к образовавшимся антителам. Антитела, образовавшиеся против второй генерации возбудителя, лизируют значительную часть клеток, но не полностью.
Устойчивые возбудители, изменившие антигенную специфичность, вновь размножаются и обусловливают новый рецидив болезни. Такие циклы повторяются 5- 6 раз, вызывая повторные периоды лихорадки. Выздоровление наступает при образовании пула гетерогенных антител ко всем антигенным вариантам возбудителя.
Инкубационный период составляет 3-14 дней.
Болезнь может протекать в легкой, средней тяжести и тяжелой формах. Заболевание начинается внезапно, с озноба и повышения температуры тела до 39-40°С. Больного беспокоят сильные головные и мышечные боли, бессонница. Аппетит отсутствует, бывают тошнота и рвота.
Первый приступ продолжается чаще всего 5-8 дней. Затем следует безлихорадочный период продолжительностью 7-14 дней, вслед за которым возникают новые приступы лихорадки
 гуморальный, непродолжительный.
гуморальный, непродолжительный.
бактериоскопический метод – исследование на наличие возбудителя крови, взятой на
высоте лихорадки.
В качестве вспомогательных методов используют серологические реакции – реакцию непрямой иммунофлюоресценции (РНИФ), иммуноферментный анализ (ИФА), а также полимеразную цепную реакцию (ПЦР).
В качестве основных лечебных препаратов используют антибиотики тетрациклинового ряда, эритромицин, левомицетин, пенициллин, ампициллин, цефалоспорин. Специфическая профилактика не проводится.
Неспецифическая профилактика заключается в своевременном проведении противоэпидемических мероприятий (борьба с переносчиками, госпитализация больных, дезинфекционная обработка вещей больных, наблюдение за контактировавшими лицами).
БОЛЕЗНЬ ЛАЙМА (ИКСОДОВЫЙ КЛЕЩЕВОЙ БОРРЕЛИОЗ)
БОЛЕЗНЬ ЛАЙМА - это хроническое трансмиссивное природноочаговое зоонозное инфекционное заболевание человека, вызываемое боррелиями и передающееся иксодовыми клещами.
B. burgdorferi – возбудитель болезни Лайма
АНТИГЕННАЯ |
выделяют следующие антигены: |
СТРУКТУРА |
- белковый антиген фибриллярного аппарата или жгутиковый антиген |
|
- белковый антиген цитоплазматического цилиндра |
|
- поверхностные белки наружной мембраны (osp А, В, С, D, Е, F) |
|
В организме клещей и в организме человека на ранних стадиях заболевания |
|
преобладают одни антигены, а на поздних стадиях заболевания – другие антигены |
ЭПИДЕМИОЛОГИЯ |
Заболевание передается человеку через укусы клещей. Ощущение человеком чувства |
|
жжения и зуда на месте присасывания клеща возникает через 6-12 часов. Процесс |
|
кровососания может продолжаться несколько дней. На месте укуса можно |
|
обнаружить первичный аффект в виде воспаленного болезненного инфильтрата |

|
диаметром 3-5 мм, который сохраняется в течение 2-3 недель. Восприимчивость |
|
людей высокая. От человека человеку заболевание не передается. |
ПАТОГЕНЕЗ |
Иксодовый клещевой боррелиоз является хронической инфекцией с поражением |
|
кожи, сердечной и нервной систем, суставов. Возбудитель проникает в организм |
|
человека при укусе со слюной клеща. Патогенез развития клещевого боррелиоза |
|
включает стадию локальной инфекции (взаимодействие с фагоцитами) и стадию |
|
диссеминации и органных поражений (возбудитель с током крови распространяется |
|
по организму в различные органы и ткани) |
|
Погибая, боррелии выделяют эндотоксин, который способствует развитию |
|
иммунопатологических реакций. Кроме этого, по мере прогрессирования заболевания |
|
формируется клеточный иммунный ответ. Развитие аутоиммунных реакций и |
|
внутриклеточная персистенция возбудителя способствуют хроническому течению |
|
инфекции. |
КЛИНИКА |
Инкубационный период продолжается от 3 до 32 дней после укуса клеща. На месте |
|
укуса образуется красная папула. подразделяется на 3 стадии: |
|
1.Мигрирующая эритема, которая сопровождается развитием гриппоподобного |
|
симптомокомплекса, появлением эритремы в месте укуса клеща. |
|
2.Развитие доброкачественных поражений сердца и ЦНС. |
|
3.Развитие артритов крупных суставов. |
ИММУНИТЕТ |
гуморальный, видоспецифический. Он вырабатывается в основном к антигенам |
|
клеточной стенки боррелий. Возможны повторные заражения через 5-7 лет. |
ДИАГНОСТИКА |
Для лабораторной диагностики используются бактериоскопический, культуральный, |
|
серологический методы и ПЦР в зависимости от стадии заболевания. Материалом для |
|
исследования служат биоптаты кожи, синовиальная жидкость, ликвор, сыворотка |
|
крови. |
ЛЕЧЕНИЕ |
Антибиотики и патогенетические средства |
ПРОФИЛАКТИКА |
Специфическая профилактика не проводится. |
|
Применяется экстренная антибиотикопрофилактика иксодового клещевого |
|
боррелиоза – назначение антибиотиков в инкубационном периоде заболевания. |
|
Экстренная профилактика проводится строго индивидуально – в тех случаях, когда |
|
установлена инфицированность клеща боррелиями. С этой целью применяют |
|
пенициллины, тетрациклины, макролиды. |
 70. МИКОПЛАЗМЫ И УРЕАПЛАЗМЫ. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. МИКРОБИОЛОГИЧЕСКАЯ
70. МИКОПЛАЗМЫ И УРЕАПЛАЗМЫ. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. МИКРОБИОЛОГИЧЕСКАЯ  ДИАГНОСТИКА. ЛЕЧЕНИЕ
ДИАГНОСТИКА. ЛЕЧЕНИЕ
МИКОПЛАЗМЫ вызывают:
Респираторный микоплазмоз Урогенитальный микоплазмоз
обусловлен M. pneumoniae и протекает в форме назофарингита, бронхита, пневмонии.
(M. hominis, M. genitalium, U. urealyticum) вызывают острые и хронические гнойновоспалительные заболевания мочеполового тракта.
ТАКСОНОМИЯ |
Класс Mollicutes («мягкокожие» |
|
порядок Mycoplasmatales, |
|
семейство Мусорlasmataceae |
|
2 рода: Mycoplasma и Ureaplasma |
|
Вид: m. Pneumoniae – вызывает респираторный микоплазмов |
|
Виды: M. hominis, M. genitalium, U. Urealyticum – вызывают урогенитальный |
|
микоплазмоз (чаще последний) |
