
ekzamen_po_mikre_udacha
.pdf
КЛИНИКА: |
Инкубационный период — 12-48 часов. Грипп начинается остро ознобом, повышением |
|
|
температуры тела в 1-е сутки болезни до 38...40 С. Симптомы: |
|
|
- |
головная боль |
|
- |
лихоралка |
|
- |
насморк |
|
- |
боль в горле + кашель. |
|
Осложнения: |
|
|
- |
острый средний отит |
|
- |
бронхиолит |
|
- |
острый ларингит |
|
- |
синуситы |
|
- |
пневмония |
|
- |
энцефплит |
|
Симптомы 1-4 дня. |
|
ИММУНИТЕТ: |
Выздоровление при гриппе осуществляется, прежде всего, за счёт выработки в |
|
|
пораженных клетках интерферона (максимальный синтез при низкой рН и t° =38° С). |
|
|
Затем уже присоединяется специфический иммунитет (типо- и штаммоспецифичный). |
|
|
Вирус А - около 3 лет, вирус В - 3-5 лет, вирус С - вероятно, пожизненный иммунитет. |
|
|
Таким образом, после перенесения гриппозной инфекции, вызванной вирусом гриппа |
|
|
типа А, формируется напряженный иммунитет, строго специфический к тому подтипу |
|
|
вируса (по H- и N-антигенам), который вызвал его образование. |
|
|
Кроме того, новорожденные обладают пассивным иммунитетом, обусловленным |
|
|
антителами класса IgG к соответствующему подтипу вируса А. Иммунитет сохраняется |
|
|
в течение 6–8 мес. |
|
ДИАГНОСТИКА |
• |
клиническая. Производится путем сбора эпидемиологического и клинического |
|
|
анамнеза, клинического осмотра и направлена на определение нозологии и |
|
|
клинической формы, тяжести состояния, выявление осложнений и показаний к |
|
|
терапии. |
|
• |
Экспресс-тесты (различаются в своей надежности, определяется лишь тип |
|
|
вируса, но не его штамм) |
|
• |
ПЦР (заключается в определении РНК-вируса) |
|
• |
РИФ – метод флюоресцирующих антител. Исследование мазков отпечатков |
|
|
слизи из зева и носа |
|
• |
серологические методы (РТГА и РСК) – нарастание титра антител в парных |
|
|
сыворотках. Выращивают вирус лишь в научных центрах, а также для контроля |
|
|
за появлением новых сероподтипов на конкретной территории. |
ЛЕЧЕНИЕ |
Применяют химиотерапевтические противовирусные препараты (реманталин, |
|
|
виразол, арбидол и др.), препараты интерферона и иммуномодуляторы (дибазол, |
|
|
левамизол и др.). При тяжелом течении гриппа показано применение |
|
|
противогриппозного иммуноглобулина, а также препаратов, являющихся |
|
|
ингибиторами клеточных протеаз: гордокса, контрикала, аминокапроновой кислоты) |
|
ПРОФИЛАКТИКА: |
Специфическая профилактика: живые и инактивированные вакцины из вирусов |
|
|
гриппа A (H1N1), A(H3N2) и B, культивируемых в куриных эмбрионах. |
|
|
Существует 3 типа инактивированных вакцин: |
|
|
1) |
вирионные (корпускулярные) |
|
2) |
расщепленные – структурные компоненты вириона разъединены с помощью |
|
|
детергентов |
|
3) |
субъединичные – содержат только геммагглютинин и нейраминидазу. |

В период эпидемии проводится комплекс противоэпидемических мероприятий. Больных следует изолировать, помещение больного необходимо проветривать. Должна проводиться влажная уборка с использованием 0,5% раствора хлорамина. Обслуживающий персонал должен работать в масках. В палатах, кабинетах, коридорах лечебных учреждений следует систематически включать ультрафиолетовые лампы.
 77. ВОЗБУДИТЕЛЬ ПОЛИОМИЕЛИТА. ТАКСОНОМИЯ И ХАРАКТЕРИСТИКА. ЛАБОРАТОРНАЯ ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА.
77. ВОЗБУДИТЕЛЬ ПОЛИОМИЕЛИТА. ТАКСОНОМИЯ И ХАРАКТЕРИСТИКА. ЛАБОРАТОРНАЯ ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА.
ПОЛИОМИЕЛИТ — острое лихорадочное задевание, которое иногда сопровождается поражением серого спинного мозга и ствола головного мозга, в результате чего развиваются вялые параличи и парезы мышц ног, туловища, рук.
ТАКСОНОМИЯ |
Семейство: Picornaviridae, |
||
|
Род: Enterovirus |
||
|
вид: Poliovirus. |
||
МОРФОЛОГИЯ: |
|
мелкие и наиболее просто организованные вирусы, имеют |
|
|
|
сферическую форму, диаметр 20-30 нм, состоят из |
|
|
|
одноцепочечной плюс-нитевой РНК и капсида с кубическим типом |
|
|
|
симметрии. Вирусы не имеют суперкапсидной оболочки. В их |
|
|
|
составе нет углеводов и липидов, поэтому они нечувствительны к |
|
|
|
эфиру и другим растворителям жира. |
|
АНТИГЕННАЯ |
Известны 3 серологических типа вирусов полимиелиты – I, II, III, которые не вызывают |
||
СТРУКТУРА |
перекрестного иммунитета. |
||
ПАТОГЕНЕЗ |
Входные ворота – слизистые оболочки верхних дыхательных путей и пищ. тракта. |
||
первичная репродукция вирусов происходит в лимфатических узлах глоточного кольца |
|||
|
|||
|
и тонкой кишки. Из лимфатической системы вирусы проникают в кровь, затем в ЦНС, |
||
|
где избирательно поражают клетки передних рогов спинного мозга, в результате |
||
|
возникают параличи. |
||
КЛИНИКА |
Инкубационный период – 7-14 дней. Различают 3 клинические формы полимиелита: |
||
|
• |
паралитическая (1%) |
|
|
• |
Менингеальная (без параличей) |
|
|
• |
Абортивная (легкая форма) |
|
|
Заболевание начинается с лихорадки, общего недомогания, головных болей, рвоты, |
||
|
болей в горле. Полиомиелит нередко имеет двухволновое течение, когда после легкой |
||
|
формы и наступившего значительного улучшения развивается тяжелая форма. |
||
ИММУНИТЕТ |
Пожизненный типоспецифический иммунитет, обусловленный антителами и местной |
||
|
резистентностью слизистой оболочки глотки и кишечника. Пассивный естественный |
||
|
иммунитет сохраняется в течние 3-5 нед жизни ребенка. |
||
ЛАБОРАТОРНАЯ |
Материал исследования - кал, отделяемое носоглотки, при летальных исходах — |
||
ДИАГНОСТИКА |
кусочки головного и спинного мозга, лимфатические узлы. |
||
Вирусы полиомиелита выделяют путем заражения исследуемым материалом первичных и перевиваемых культур клеток. О репродукции вирусов судят по цитопатическому действию. Идентифицируют (типируют) выделенный вирус с помощью типоспецифических сывороток в реакции нейтрализации в культуре клеток.
Различия между «дикими» и вакцинными штаммами выявляют с помощью ИФА, РН цитопатического действия вируса в культуре клеток со штаммоспецифической иммунной сывороткой, а также в ПЦР.
Серодиагностика включает РСК, РН с парными сыворотками больных с помощью эталонных штаммов вируса.
 ПРОФИЛАКТИКА:
ПРОФИЛАКТИКА:
 78. ВОЗБУДИТЕЛИ ГЕПАТИТОВ А, В И С. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. ЛАБОРАТОРНАЯ ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА.
78. ВОЗБУДИТЕЛИ ГЕПАТИТОВ А, В И С. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. ЛАБОРАТОРНАЯ ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА.
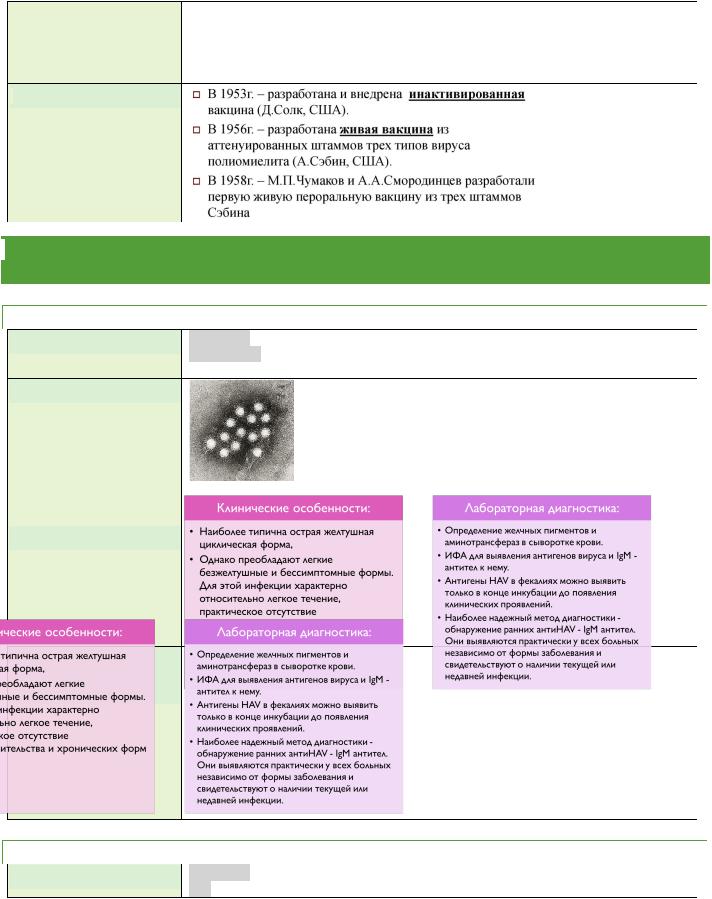
ГЕПАТИТ А.
ТАКСОНОМИЯ |
Семейство Picornaviridaeрод Hepatovirus. |
|
Типовой вид —имеет один серотип. Это РНК-содержащий вирус, просто |
|
организо-ванный, имеет один вирусоспецифический антиген. |
МОРФОЛОГИЯ: |
Геном образует однонитевая молекула позитивной РНК. Диаметр |
|
вируса = 27-28нм |
|
Просто организован, имеет один вирусспецифический антиген. |
|
Содержит главный антиген (НА Аг), развитие иммунного ответа к |
|
которому обеспечивает прочный пожизненный иммунитет. |
|
“Голый” капсид с кубическим типом симметрии - икосаэдр. |
|
Белковая оболочка (капсид) содержит 4 структурных белка - VP1, |
|
VP2, VP3, VP4. |
|
HAV является одним из наиболее устойчивых во внешней среде вирусов. |
КЛИНИКА: |
|
ЛАБОРАТОРНАЯ  ДИАГНОСТИКА
ДИАГНОСТИКА
ГЕПАТИТ В.
ТАКСОНОМИЯ |
Семейство Hepadnaviridae. |
|
Род Orthohepadnavirus. |

МОРФОЛОГИЯ: |
ДНК-содержаший вирус сферической формы. Состоит из |
|
сердцевины, состоящей из 180 белковых частиц, |
|
составляющих сердцевинный НВс-антиген и |
|
липидсодержащей оболочки, содержащей поверхностный |
|
HBs-антиген. Внутри сердцевины находятся ДНК, фермент |
|
ДНК-полимераза, обладающая ревертазной активностью, и |
|
концевой белок НВе-антиген.Геном представлен двунитевой |
|
ДНК кольцевой формы. |
ЛАБОРАТОРАЯ |
В основе лабораторной диагностики - ИФА и ПЦР. |
ДИАГНОСТИКА |
HBs антиген - основной и первый маркер инфицирования HBV. Его элиминация и |
|
появление анти - HBs - антител является непременным условием выздоровления. Анти |
|
HBs - антитела - показатель перенесенной инфекции. |
|
HBc антиген - сердцевинный антиген, белок нуклеокапсида, выявляемый только в |
|
ядрах гепатоцитов, но отсутствующий в чистом виде в крови. Эти антитела при остром |
|
гепатите выявляются раньше, чем антитела к другим вирусным антигенам. АнтиHBc - |
|
IgM выявляют у 100% больных острым гепатитом В, как HBs - позитивным, так и HBs - |
|
негативным. |
|
HBe Ag - антиген инфекционности, циркулирует только при наличии HBs антигена. Его |
|
наличие в сыворотке крови коррелирует с выявлением ДНК вируса, полимеразной |
|
активностью и с продукцией полных вирусных частиц, т.е. с активной репликацией |
|
вируса. Длительность циркуляции HBe антигена - важный прогностический признак. |
|
Его выявление через два месяца с начала заболевания - признак вероятного развития |
|
хронического гепатита. В большинстве случаев происходит смена HBe Ag на антиHBe - |
|
антитела, что является маркером завершенной репликации вируса гепатита В. |
 ПРОФИЛАКТИКА:
ПРОФИЛАКТИКА:
 ГЕПАТИТ С.
ГЕПАТИТ С.
 ТАКСОНОМИЯ
ТАКСОНОМИЯ
 МОРФОЛОГИЯ:
МОРФОЛОГИЯ:
Специфическая профилактика осуществляется вакцинацией рекомбинантной генно-
инженерной вакциной, содержащей HBs-антиген. Вакцинации подлежат все новорожденные в первые 24 часа жизни. Длительность поствакцинального иммунитета — не менее 7 лет.
семейство Flaviviridae род Hepacivirus.
Сложноорганизованный РНК-содержащим вирус сферической формы. Геном представлен одной линейной «+» цепью РНК, обладает большой вариабельностью.
ЛАБОРАТОРАЯ |
В настоящее время серологическая диагностика вирусного гепатита С основана на |
|
ДИАГНОСТИКА |
определении сывороточных маркеров инфицирования - антител суммарных (анти - |
|
|
HCV) и анти - HCV IgM, а также детекции РНК HCV. |
|
|
Во все тест - системы, начиная с тест - систем "второго поколения" включены |
|
|
аминокислотные последовательности структурного сердцевинного нуклеокапсидного |
|
|
белка (HCc Ag). Антитела к HCc Ag являются самими ранними маркерами |
|
|
инфицирования HCV. С целью повышения эффективности и специфичности ИФА |
|
|
применяют подтверждающие тесты - рекомбинантный иммуноблоттинг или вестерн - |
|
|
блоттинг, позволяющие определить антитела к различным структурным и |
|
|
неструктурным белкам HCV. Снижение титров IgM - антител свидетельствует о |
|
|
благоприятном течении заболевания. |
|
ПРОФИЛАКТИКА: |
Специфическая профилактика – нет. |
|
Специфическая диагностика. Используют инактивированные вакцины против вируса |
||
|
||
|
гепатита А отечественного “Геп - А инвак”) и зарубежного (“Хаврикс 1400” фирмы |
|
|
“Смит Кляйн Бичем”) производства. |
|
|
Трехкратная (при рождении, в 1 и 6 месяцев) вакцинация формирует защитный |
|
|
иммунитет у 99% детей. |
 79. ВОЗБУДИТЕЛЬ КЛЕЩЕВОГО ЭНЦЕФАЛИТА. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. ЛАБОРАТОРНАЯ ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА.
79. ВОЗБУДИТЕЛЬ КЛЕЩЕВОГО ЭНЦЕФАЛИТА. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. ЛАБОРАТОРНАЯ ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА.
ТАКСОНОМИЯ |
семейство Flaviviridae |
|
род Flavivirus |

|
является типовым представителем вирусов комплекса клещевого энцефалита, в состав |
|
которого входят вирус омской геморрагической лихорадки, вирус болезни леса |
|
Киассанур, шотландского энцефаломиелита овец, вирус Лангат и др., сходные по |
|
биологическим свойствам и в антигенном отношении вирусы. Это типичный арбовирус |
|
умеренного пояса. |
МОРФОЛОГИЯ: |
Сложные РНКгеномные вирусы, сферической формы. |
|
Их диаметр 40 - 60 нм. |
|
Геном вирусов имеют (+)РНК, линейную, однонитевую, |
|
окруженной капсидом с кубическим типом симметрии. |
|
В состав нуклеокапсида входит один белок — С. |
|
Нуклеокапсид окружен суперкапсидом, на поверхности |
|
которого содержится гликопротеин Е(придает |
|
гемагглютинирующие свойства) |
|
На внутренней стороне суперкапсида расположен |
|
структурный белок М. |
ЛАБОРАТОРНАЯ |
Основана на выделении вирусов путем интрацеребрального заражения мышей, |
ДИАГНОСТИКА |
культур клеток, куриных эмбрионов и заражения комаров. |
|
Материал: кровь (сыворотка, плазма, сгусток), цереброспинальная жидкость; |
|
секционный материал (мозг, печень, селезенка, лимфатические узлы); внутренние |
|
органы погибших диких животных. |
|
Идентификация проводится с помощью PH, РТГА, РСК, РИГА, реакции |
|
иммунодиффузии, РИФ, ИФА и РИА. |
|
Диагностическим признаком считается нарастание титров антител более чем в 4 раза. |
|
Из молекулярно-генетических методов диагностики применяют молекулярную |
|
гибридизацию нуклеиновых кислот и ПЦР. |
|
Материал: молоко коз, коров и овец. |
ЛЕЧЕНИЕ И |
Для лечения и экстренной профилактики клещевого энцефалита у непривитых лиц, |
ПРОФИЛАКТИКА |
применяют специфический гомологичный донорский иммуноглобулин против |
|
клещевого энцефалита, полученный из плазмы доноров, проживающих в природных |
|
очагах клещевого энцефалита и содержащий в высоком титре антитела к вирусу. |
|
Серотерапию необходимо начинать не позднее 3-4 дня заболевания. При отсутствии |
|
указанного препарата назначают специфический гетерологичный лошадинный |
|
иммуноглобулин. Помимо специфических препаратов применяют виферон, |
|
йодантипирин, ридостин, рибонуклеазу. Для предупреждения развития затяжных и |
|
хронических форм заболевания применяют иммунотерапию, в том числе |
|
вакцинотерапию. |
 80. ВОЗБУДИТЕЛЬ БЕШЕНСТВА. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. ЛАБОРАТОРНАЯ ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА.
80. ВОЗБУДИТЕЛЬ БЕШЕНСТВА. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. ЛАБОРАТОРНАЯ ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА.
БЕШЕНСТВО - это заболевание вирусной природы, возникающее после укуса зараженного животного, характеризующееся тяжелым поражением нервной системы и заканчивающееся смертельным исходом.
ТАКСОНОМИЯ |
семейство Rhabdoviride, |
|
род Lyssavirus. |
|
РНК-содержащий вирус |
МОРФОЛОГИЯ: |
Вирионы вируса бешенства имеют пулевидную или конусообразную форму (один |
|
конец закруглен, другой – плоский). Размер вирусной частицы составляет в среднем |
|
75x180 нм. Состоит из сердцевины РНП (рибонуклеопротеин) спирального типа и |
|
матриксного белка), окруженной липопротеиновой оболочкой с гликопротеиновыми |
|
шипами. Гликопротеин G отвечает за адсорбцию и внедрение вируса в клетку, |
|
обладает антигенными (типоспецифический антиген) и иммуногенными свойствами. |
|
Антитела к нему нейтрализуют вирус и выявляются в РН (реакция нейтрализации). |

ЛАБОРАТОРНАЯ |
Постмортальная диагностика включает обнаружение телец Бабеша—Негри в мазках- |
ДИАГНОСТИКА |
отпечатках или срезах из ткани мозга, а также выделение вируса из мозга и |
|
подчелюстных слюнных желез. Тельца Бабеша—Негри выявляют методами окраски |
|
по Романовскому—Гимзе. |
|
Выделяют вирус из патологического материала путем био-пробы на мышах: заражают |
|
интрацеребрально, используя для нейтрализации вируса антирабический |
|
иммуноглобулин. |
|
Прижизненная диагностика основана на исследовании: отпечатков роговицы, |
|
биоптатов кожи с помощью РИФ; выделении вируса из слюны, цереброспинальной и |
|
слезной жидкости путем интрацеребрального инфицирования мышей. |
ПРОФИЛАКТИКА: |
Специфическую профилактику проводят антирабической вакциной и антирабической |
|
сывороткой или иммуноглобулином. Инактивированная УФ – или гамма лучами |
|
культуральная вакцина. С лечебно – профилактической целью иммунизируют людей; |
|
формируется активный иммунитет. |
 81. ВОЗБУДИТЕЛЬ НАТУРАЛЬНОЙ ОСПЫ. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. ЛАБОРАТОРНАЯ ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА ОСПЫ.
81. ВОЗБУДИТЕЛЬ НАТУРАЛЬНОЙ ОСПЫ. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. ЛАБОРАТОРНАЯ ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА ОСПЫ.
НАТУРАЛЬНАЯ ОСПА — особо опасная высококонтагиозная инфекция, характеризующаяся тяжелым течением, лихорадкой и обильной сыпью на коже и слизистых оболочках.
ТАКСОНОМИЯ |
Семейство Poxviridae (от англ. рох — язва) |
|
|
Род Orthopoxvirus. |
|
|
Вирус натуральной оспы — ДНК-содержащий |
|
МОРФОЛОГИЯ: |
самый крупный вирус. Имеют |
|
|
кирпичеобразную форму с закругленными |
|
|
углами размером 250-400 нм; |
|
|
Вирион состоит из сердцевины, имеющей |
|
|
форму гантели, двух боковых тел, |
|
|
расположенных по обе стороны от |
|
|
сердцевины, трехслойной наружной |
|
|
мембраны. |
|
|
Вирус содержит линейную двунитчатую |
|
|
ДНК, более 30 структурных белков, |
|
|
включая ферменты, а так же липиды и углеводы. |
|
КУЛЬТУРАЛЬНЫЕ |
Хорошо размножаются в куриных эмбрионах, образуя белые плотные бляшки на |
|
СВОЙСТВА |
хорионаллантоисной оболочке. |
|
АНТИГЕННАЯ |
Обнаружено несколько антигенов: нуклеопротеидный, растворимые и гемагглютинин. |
|
СТРУКТУРА |
Имеет общие антигены с вирусом осповакцины (коровьей оспы) |
|
РЕЗИСТЕНТНОСТЬ |
Довольно высокая устойчивость к окружающей среде. На различных предметах при |
|
комнатной температуре сохраняют инфкционную активность в течение нескольких |
||
|
||
|
недель и месяцев; не чувствительны к эфиру и др. жирорастворителям. При |
|
|
температуре 100oC погибают моментально, при обработке дезинфицирующими |
|
|
средствами в течение нескольких часов. |
|
ЭПИДЕМИОЛОГИЯ |
Источник инфекции – больной человек |
|
|
Пути передачи: воздушно-капельный, воздушно-пылевой, котактно-бытовой |
|
ПАТОГЕНЕЗ |
Вирус проникает в организм через слизистую оболочку дыхательных путей, реже через |
|
|
поврежденную кожу. Размножаясь в лимф. узлах попадают в кровь. Дальнейшее |
|
|
размножение происходит в лимфоидной ткани (селезенка, лимф. узлы), |
|
|
сопровождается повторным выходом в кровь и поражением различных систем |
|
|
организма, а также эпидермиса кожи. |
|
КЛИНИКА |
Инкубационный период: 8-18 дней. |
|
|
Заболевание начинается остро. Симптомы: лихорадка, головная и поясничная боль, |
|
|
появление сыпи. |
|
|
Для высыпаний характерна последовательность превращения в макулы (пятна) в |
|
|
папулу (узелок), затем в везикулу (пузырек) и пустулу (гнойничок), которые подсыхают |
|
|
с образованием корок. После остаются рубцы. |

|
По тяжести течения: |
|
- тяжелая форма («черная» оспа) 100% летальность |
|
- средняя. Летальность 20-30% |
|
- легкая. Летальнлсть 1-2%. Оспа у привитых |
ИММУНИТЕТ |
Стойкий пожизненный иммунитет, обусловленный выработкой антител, интерферона, |
|
а также клеточными факторами иммунитета. |
ЛАБОРАТОРНАЯ |
Работу проводят по правилам для особо опасных инфекций. |
ДИАГНОСТИКА |
Материал исследования: содержимое сыпи на коже и слизистых оболочек, кровь. |
|
Экспресс-диагностика заключается в обнаружении: |
|
- вирусных частиц под электронным микроскопом |
|
- телец Гварниери в пораженных клетках |
|
- вирусного антигена с помощью РИФ, РСК, РПГА, ИФА и др. реакций. |
|
Идентификацию вируса, выделенного из куриного эмбриона проводят с помощью РН |
|
(на куриных эмбрионах), РСК или РТГА. |
|
Вирус, выделенный на культуре клеток, с помощью РИФ |
|
Серологическую диагностику осуществляют с помощью РТГА, РСК, РН в куриных |
|
эмбрионах и на культуре клеток. |
ПРОФИЛАКТИКА: |
Прочный иммунитет создает живая оспенная вакцина. Её готовят из соскобов сыпи |
|
телят или при культивировании вируса вакцины (осповакцины) на куриных эмбрионах. |
|
Метод введения вакцин – накожно или через рот (таблетированная форма). |
|
В связи с ликвидацией оспы обязательная ранее вакцинация отменена с 1980 г. |
 82. ВИРУС КОРИ. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. ЛАБОРАТОРНАЯ ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА.
82. ВИРУС КОРИ. ТАКСОНОМИЯ. ХАРАКТЕРИСТИКА. ЛАБОРАТОРНАЯ ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА.
КОРЬ — острая инфекционная болезнь, ха-рактеризующаяся лихорадкой, катаральным воспалением слизистых оболочек верхних дыхательных путей и глаз, а также пятнисто-папулезной сыпью на коже.
ТАКСОНОМИЯ |
Семейство Paramyxoviridae. |
|
Род Morbillivirus. |
МОРФОЛОГИЯ: |
Вирус имеет сферическую форму с диаметром 150—200 |
|
нм. Это наиболее крупные из РНК-содержащих вирусов. |
|
Внутренний компонент представлен нуклеокапсидом, |
|
имеющим спиральную симметрию. В нуклеокапсиде |
|
содержится 2400— 2800 белковых субъединиц. |
|
Нуклеокапсид окружен липопротеидной оболочкой, |
|
которая покрыта шипиками, образованными двумя |
|
гликопротеидами вируса, HN (гемагглютинин и |
|
нейраминидаза) и F (белок слияния). |
ЛАБОРАТОРНАЯ |
Исследуют смыв с носоглотки, соскобы с элементов сыпи, кровь, мочу. Вирус кори |
ДИАГНОСТИКА |
можно обнаружить в патологическом материале и в зараженных культурах клеток с |
|
помощью РИФ, РТГА и реакции нейтрализации. Характерно наличие многоядерных |
|
клеток и антигенов возбудителя в них. Для серологической диагностики приме-няют |
|
РСК, РТГА и реакцию нейтрализации. |
ПРОФИЛАКТИКА: |
Активную специфическую профилактику кори прово-дят подкожным введением детям |
|
первого года жизни или живой коревой вакцины из аттенуированных штаммов, или |
|
ассоции-рованной вакцины (против кори, паротита, краснухи). В очагах кори |
|
ослабленным детям вводят нормальный иммуноглобулин чело-века. Препарат |
|
эффективен при введении не позднее 7-го дня инкубационного периода. |

 83. ГЕРПЕС-ИНФЕКЦИЯ: ТАКСОНОМИЯ, ХАРАКТЕРИСТИКА ВОЗБУДИТЕЛЕЙ. ЛАБОРАТОРНАЯ ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА И ЛЕЧЕНИЕ.
83. ГЕРПЕС-ИНФЕКЦИЯ: ТАКСОНОМИЯ, ХАРАКТЕРИСТИКА ВОЗБУДИТЕЛЕЙ. ЛАБОРАТОРНАЯ ДИАГНОСТИКА. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА И ЛЕЧЕНИЕ.
ВИРУС ПРОСТОГО ГЕРПЕСА – характеризуется лихорадочным состоянием и пузырьковыми высыпаниями, чаще всего локализуются на коже и слизистых оболочках.
ВЕТРЯНАЯ ОСПА (ветрянка) – возникает чаще у детей в результате экзогенного заражения.
ОПОЯСЫВАЮЩИЙ ГЕРПЕС – эндогенная инфекция, развивающаяся чаще у взрослых, перенесших в детстве ветряную
оспу.
 ТАКСОНОМИЯ
ТАКСОНОМИЯ
 МОРФОЛОГИЯ:
МОРФОЛОГИЯ:
АНТИГЕННАЯ  СТРУКТУРА
СТРУКТУРА
КУЛЬТУРАЛЬНЫЕ
 СВОЙСТВА:
СВОЙСТВА:
 РЕЗИСТЕНТНОСТЬ
РЕЗИСТЕНТНОСТЬ  ЭПИДЕМИОЛОГИЯ
ЭПИДЕМИОЛОГИЯ
Вирус простого герпеса |
Вирус ветряной оспы и опоясывающего |
|
герпеса |
Семейство: Herpesviridae ДНК-содержащий вирус
Род: Simplexvirus |
Род: Varicellavirus |
1. Вирус простого герпеса — ВПГ тип 1- |
Вирус ветряной оспы — опоясывающего |
преимущественно поражение |
герпеса (Varicella-zoster virus — VZV), или |
слизистых оболочек губ, полости рта, |
герпесвирус человека ГВЧ-3. |
носа |
|
2. Вирус простого герпеса — ВПГ тип 2- |
|
обычно инфекция слизистых оболочек |
|
полового тракта |
|
Помимо этих популяций существуют:
Вирус Эпштейна—Барр — ВЭБ , или герпесвирус человека ГВЧ-4.
Цитомегаловирус — ЦМВ, или герпесвирус человека ГВПЧ-5
Герпесвирус человека тип 6 — ГВЧ-6
Герпесвирус человека тип 7 — ГВЧ-7
Герпесвирус человека тип 8 — ГВЧ-8
Все герпесвирусы сходны по морфологическим признакам.
Вирионы герпесвирусов - довольно крупные частицы (150200 нм в диаметре), имеют овальную форму.
Состоят из сердцевины, содержащей линейную двунитчатую ДНК, и наружную липопротеидную оболочку с шипиками глюкопротеидной природы.
Различают внутренние сердцевинные и наружные антигены. Антигенные варианты вируса не обнаружены.
Для культивирования используют:
•Куриный эмбрион (на оболочке образуются мелкие плотные бляшки)
• Культура клеток, на которой он вызывает цитопатический эффект в виде появления гигантских многоядерных клеток с внутриядерными включениями.
Вирус малоустойчив в окружающей среде, термолабилен, чувствителен к жирорастворителям и дезинфицирующим средствам.
Вирус простого герпеса |
ветряной оспы и опоясывающего герпеса |
Источник инфекции – больные и |
Источник инфекции – только больной |
носители. |
человек. |
Механизм передачи – контактный, |
Механизм передачи – аэрогенный. |
аэрогенный. Заражение происходит |
Выделение вирусов в окружающую среду |

 ПАТОГЕНЕЗ:
ПАТОГЕНЕЗ:
 КЛИНИКА:
КЛИНИКА:
 ИММУНИТЕТ
ИММУНИТЕТ
ЛАБОРАТОРНАЯ  ДИАГНОСТИКА
ДИАГНОСТИКА
 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ  ПРОФИЛАКТИКА:
ПРОФИЛАКТИКА:
при попадании вирусов на |
происходит при нарушении целостности |
поврежденные кожные покровы или |
пузырьковых высыпаний. |
слизистые оболочки. |
|
ВПГ 1 – передается через слюну, |
|
зараженные слюной руки и предметы |
|
быта. ВПГ 2 – половым путем. |
|
Возможно заражение плода через |
|
плаценту |
|
Входные ворота – поврежденные |
Входные ворота – слизистая оболочка |
участки кожи и слизистых оболочек рта, |
дыхательных путей, где вирусы |
глаз, носа, мочеполового тракта, где |
размножаются, затем проникают в кровь, |
вирусы репродуцируются. Затем по |
поражая эпителий кожи и слизистых |
лимфатическим сосудам попадают в |
оболочек |
кровь и заносятся в различные органы |
|
и ткани. |
|
Инкубационный период – 6-7 дней. |
Инкубационный период – 14-21 день. |
Различают: |
Характеризуется лихорадкой и пузырьковой |
1) первичный герпес |
сыпью на теле и слизистых оболочках рта, |
2) рецидивирующий герпес |
зева. После отпадания корок рубцы не |
Заболевание начинается с жжения, |
остаются. При опоясывающем герпесе |
зуда, покраснения, отека на |
высыпания в виде обруча по ходу |
ограниченных участках кожи и слиз. |
пораженных нервов. |
оболочек, затем появляются |
|
пузырьковые высыпания, наполненные |
|
жидкостью. Иногда сопровождается |
|
лихорадкой и нарушением общего |
|
состояния. |
|
В рез. инфекции образуются |
После ветряной оспы иммунитет |
сывороточные и секреторные антитела, |
пожизненный, но он не препятствует |
которые обусловливают иммунитет к |
сохранению вируса в организме и |
первичному герпесу, но не |
возникновению рецидивов опоясывающего |
препятствуют сохранению вируса и |
герпеса |
возникновению рецидивов. |
|
Рецидивирующий герпес возникает при |
|
высоком уровне антител к вирусу |
|
герпеса. Основное значение при |
|
рецидиве имеет состояние клеточного |
|
иммунитета. |
|
1.Выделение вируса из элементов герпетических высыпаний в различных клеточных культурах.
2.Выявление характерных для этой инфекции внутриклеточных телец -включений и многоядерных гигантских клеток в мазках – отпечатках с помощью световой микроскопии.
3.Иммуннофлуоресцентная микроскопия.
4.Обнаружение вирусного генома в эпителиальных соскобах и сыворотке крови методом ПЦР
Используют противовирусные химиопрепараты – модифицированные нуклеозиды: ацикловир, зовиракс и др.
Специфическая профилактика рецидивирующего герпеса осуществляется в период ремиссии многократным введением инактивированной культуральной герпетической вакцины.
 84. ВИЧ-ИНФЕКЦИЯ. ТАКСОНОМИЯ, ХАРАКТЕРИСТИКА ВОЗБУДИТЕЛЕЙ. ЛАБОРАТОРНАЯ ДИАГНОСТИКА, ПРОФИЛАКТИКА.
84. ВИЧ-ИНФЕКЦИЯ. ТАКСОНОМИЯ, ХАРАКТЕРИСТИКА ВОЗБУДИТЕЛЕЙ. ЛАБОРАТОРНАЯ ДИАГНОСТИКА, ПРОФИЛАКТИКА.
ТАКСОНОМИЯ |
Семейство Retroviridae |
||
|
Подсемейство – Lentivirinae |
||
|
• |
ВИЧ-1 |
–Наиболее распространенный представитель. |
|
• |
ВИЧ-2 |
- Менее изучен. Считается, что ВИЧ-2 менее патогенен. |
|
• |
ВИЧ-3 |
ВИЧ-4 и - Встречается редко |

МОРФОЛОГИЯ |
• сравнительно просто устроенный РНК-содержащий |
|
вирус, сферическая форма, размер около 100 нм. |
|
• Его сердцевину образует главный белок p24 и др. |
|
белки, а липидная оболочка пронизана |
|
гликопротеидными антигенами gp120 и gp41 |
|
• РНК – двухспиральная, для осуществления процесса |
|
репродукции ВИЧ имеет обратную транскриптазу (РНК- |
|
зависимая ДНК-полимераза). |
КУЛЬТУРАЛЬНЫЕ |
Довольно трудно культивируется в искусственных условиях, размножается только в |
|
СВОЙСТВА: |
культурах лимфоцитов, накопление невысокие |
|
АНТИГЕННАЯ |
Имеет ряд поверхностных (gp160, gp120, gp41) и сердцевинных (p24, p18 и др.) |
|
СТРУКТУРА |
антигенов, определяющих его серологические свойства. |
|
|
Основные антигены вызывают образование антител у инфицированных людей; |
|
|
вначале появляются антитела к gp120, gp41, затем p24, которые длительно |
|
|
сохраняются в крови. |
|
|
ВИЧ обладает уникальной антигенной изменчивостью, которая в сотни и тысячи раз |
|
|
превосходит изменчивость вируса гриппа, благодаря тому что скорость его |
|
|
транскрипции значительно выше, чем у др. вирусов. Это затрудняет диагностику и |
|
|
специфическую профилактику ВИЧ-инфекции. |
|
РЕЗИСТЕНТНОСТЬ: |
Не устойчив во внешней среде (погибает под действием высоких (более 56 С) и низких |
|
|
температур, чувствителен к традиционным дезинфектантам и антисептикам. |
|
|
Устойчив к УФ лучам, радиации !!! Устойчивость повышается, если вирус находится в |
|
|
биологической жидкости (кровь, сперма и др.) |
|
ЭПИДЕМИОЛОГИЯ |
Источник инфекции: больной человек и носитель ВИЧ. |
|
|
Механизмы заражения: |
|
|
- контактный половой (70—80%) |
|
|
- парентеральное введение ВИЧ-инфицированных материалов (кровь, |
|
|
сыворотка, плазма, препараты крови) |
|
|
- Использование нестерильных инструментов и приборов |
|
|
- Внутриутробное инфицирование плода, через молоко ВИЧ-инфицированной |
|
|
Вирус проникает в клетки, размножается в них, выходит из клеток и распространяется |
|
|
по всему организму. |
|
КЛИНИКА |
• Лихорадочная стадия: через 1-2 мес. после инфицирования могут появиться |
|
|
лихорадка, интоксикация, увеличение лимф. узлов, понос и др. |
|
|
• Бессимптомная стадия: человек внешне здоров, однако у него появляются |
|
|
антитела к ВИЧ, стадия может длиться несколько лет |
|
|
• 4 группы вторичных заболеваний, осложнений ВИЧ-инфекции: |
|
|
1) поражения ЦНС (абсцессы, менингиты, энцефалиты и др.) |
|
|
2) поражения легких (пневмонии, вызываемые бактериями и простейшими) |
|
|
3) поражения пищеварительного тракта (диарея, уменьшение массы тела и др.) |
|
|
4) возникновения опухолей (саркома капоши) |
|
|
• Терминальная стадия: резкое уменьшение массы тела, деменция и др. |
|
|
явления при снижении всех иммунологических показателей. Стадия – СПИД. |
|
|
Летальность – 100% |
|
ИММУНИТЕТ |
Носит гуморальный и клеточный характер. Роль антител недостаточно выяснена |
|
МИКРОБИОЛОГИЧЕСКАЯ |
Вирусологическая и серологическая диагностика – определение в жидкостях и тканях |
|
ДИАГНОСТИКА |
организма (сыворотка крови, сперма, слюна, содержимое влагалища и т. д) вируса и |
|
|
его антигенов, а также антител к ВИЧ в сыворотке крови. |
|
|
- Антитела к ВИЧ определяют в основном с помощью ИФА, подтверждая |
|
|
положительные результаты |
|
ЛЕЧЕНИЕ |
Для лечения принимают препараты, способные замедлить репликацию ВИЧ- |
|
вирусов, ингибиторы обратной транскриптазы. Азидотимидин подавляет |
||
|
||
|
репликацию вируса в клетке. К препарату часто развивается устойчивость, и тогда |
|
|
следует использовать другие ингибиторы – дидезоксицитидин, инфавиренц и др. |
