
- •Г истология нервной ткани. Спинной мозг.
- •Серое вещество спинного мозга
- •Белое вещество спинного мозга
- •Картинка с черепными нервами.
- •1. Двигательная система. Центральные и периферические параличи. Симптоматика, дифференциальная диагностика.
- •Физиологические рефлексы взрослого человека
- •Патологические рефлексы
- •Кортикоспинальный путь
- •Кортиконуклеарный путь
- •Внутренняя капсула
- •Поражения двигательной системы
- •Классификация парезов и плегий
- •Периферические (вялые) парезы
- •Особенности неврологических проявлений при поражении кортикоспинальных путей на различных уровнях
- •Клиническое исследование произвольных движений
- •2. Мозжечок и симптомы его поражения. Понятие мозжечковой атаксии (статическая атаксия, динамическая атаксия).
- •Симптомокомплексы поражения мозжечка
- •3. Система координации движений. Атаксии: мозжечковая, вестибулярная, сенситивная, корковая, диссоциативная (истерическая).
- •4. Структуры и функции экстрапирамидной системы. Синдромы поражения.
- •5. Паркинсонизм. Классификация паркинсонизма. Дифференциальная диагностика различных форм паркинсонизмов.
- •6. Болезнь Паркинсона. Этиология, патогенез, клиника, диагностика и лечение.
- •7. Гиперкинезы, клинические формы: атетоз, хорея, гемибаллизм, тремор, тики, дистонии, миоклонии.
- •8. Мышечные дистонии. Основные признаки мышечных дистоний. Классификация. Клиника, диагностика, лечение.
- •9. Виды расстройств чувствительности: поверхностной, глубокой. Сложные виды нарушений чувствительности. Виды боли.
- •10. Типы расстройств чувствительности: периферические, корешковые, сегментарные, проводниковые, корковые. Сенситивная атаксия.
- •11. Зрительный анализатор, признаки его поражения на разных уровнях (сетчатка, зрительный нерв, перекрест, зрительный тракт, зрительный бугор, кора).
- •Признаки поражения зрительного анализатора на разных уровнях
- •12. Нейроофтальмологические методы исследования зрительной системы: исследование глазного дна и полей зрения. Варианты гемианопсий.
- •Варианты гемианопсий
- •13. Глазодвигательные нервы: глазодвигательный, блоковый, отводящий нервы. Симптомы поражений.
- •Глазодвигательный нерв (III пара)
- •Блоковый нерв (IV пара)
- •Отводящий нерв (VI пара)
- •Медиальный продольный пучок
- •Исследование глазодвигательных нервов
- •14. Зрачковый рефлекс и признаки его поражения. Анизокория, диагностическая информативность.
- •Анизокория
- •15. Тройничный нерв. Строение, функции. Симптомы поражения.
- •Симптомы поражения
- •Исследование функционирования тройничного нерва
- •16. Невралгия тройничного нерва. Этиология, патогенез, клиника, диагностика, консервативное и хирургическое лечение.
- •17. Лицевой нерв. Особенности клинических проявлений в зависимости от уровня поражения.
- •Симптомы поражения
- •Методика проверки
- •18. Центральный и периферический паралич лицевой мускулатуры, дифференциальная диагностика. Альтернирующие синдромы.
- •Альтернирующие синдромы
- •19. Острая невропатия лицевого нерва. Этиология, патогенез, клиника, лечение.
- •20. Преддверно-улитковый нерв. Кохлео-вестибулярный синдром. Виды нистагма, дифференциальный диагноз.
- •Слуховая часть (дальнейший ход волокон)
- •Симптомы поражения слуховой части
- •Вестибулярная часть (дальнейший ход волокон)
- •Симптомы поражения вестибулярной части
- •Виды нистагма
- •21. Бульбарный и псевдобульбарный параличи. Симптоматика, дифференциальная диагностика. Рефлексы орального автоматизма.
- •Языкоглоточный и блуждающий нервы (IX и X пары чн)
- •Симптомы поражения ядер IX и X пар чн или самих корешков (все проявления на стороне поражения)
- •Методика проверки
- •Подъязычный нерв (XII пара чн)
- •Симптомы поражения подъязычного нерва
- •Методика проверки
- •22. Оболочки мозга. Менингеальный симптомокомплекс. Понятие о менингизме. Люмбальная пункция, методика проведения, показания, противопоказания. Оболочки мозга
- •Менингеальный симптомокомплекс
- •Люмбальная пункция
- •Нормальные показатели ликвора и их изменения при неврологических заболеваниях
- •Гематоэнцефалический барьер
- •24. Нарушение ясности сознания. Оглушённость, сопор, кома. Стадии комы. Шкала Глазго. Посткоматозные синдромы. Акинетический мутизм. Хроническое вегетативное состояние.
- •25. Высшие мозговые функции и их нарушения. Агнозии, апраксии, амнезии, аграфии, алексии, акалькулия.
- •Агнозии
- •Апраксии
- •Нарушения памяти
- •26. Синдромы поражения отдельных долей мозга.
- •27. Речь и её расстройства. Алалии, афазии, дизартрии, мутизм. Топическая диагностика, клинические проявления.
- •28. Гипоталамо-гипофизарная дисфункция. Нейроэндокринные синдромы. Клиника, диагностика, лечение.
- •29. Нарушение терморегуляции при поражении гипоталамуса. Дифференциальный диагноз центральной и соматической гипертермии.
- •30. Лимбико-ретикулярный комплекс – структуры и функция. Панические атаки.
- •31. Сегментарные и надсегментарные образования вегетативной нервной системы. Синдром Горнера.
- •Сегментарный отдел
- •Надсегментарный отдел
- •Синдром Горнера
- •32. Вегетативная дистония, этиология, патогенез, клиника, диагностика, лечение.
- •33. Обмороки. Патогенез, классификация, клиника, лечение. Дифференциальный диагноз с эпилептическими припадками.
- •34. Мигрень. Этиология, патогенез, классификация, клиника, диагностика, лечение. Дифференциальный диагноз с головными болями напряжения.
- •35. Система регуляции мочеиспускания. Нарушения мочеиспускания при неврологических заболеваниях.
- •36. Энурез. Этиология, патогенез, клиника, диагностика, лечение.
- •37. Кровоснабжение головного мозга. Виллизиев круг. Современная классификация нарушений мозгового кровообращения.
- •38. Транзиторные ишемические атаки. Этиология, патогенез, критерии диагностики, лечение.
- •40. Нетравматические внутримозговые кровоизлияния. Этиология, патогенез, клиника, диагностика, исходы. Консервативное и хирургическое лечение. Кт и мрт в диагностике кровоизлияний.
- •42. Хроническая ишемия мозга. Этиология, патогенез, диагностика, лечение. Ультразвуковая допплерография, кт и мрт в диагностике заболевания.
- •43. Первичная и вторичная профилактика инсульта.
- •44. Полинейропатии. Классификация, клинические проявления, диагностика, лечение.
- •45. Острая воспалительная демиелинизирующая полинейропатия Гийена-Барре. Этиология, патогенез, клиника, современные аспекты лечения.
- •46. Невропатия лучевого, локтевого и срединного нервов. Этиология, клинические проявления, диагностика, лечение.
- •47. Невропатия седалищного, бедренного, малоберцового, большеберцового нервов. Этиология, клиника, диагностика, лечение.
- •48. Вертеброгенные рефлекторные болевые синдромы (дорсалгии на шейном, грудном, поясничном уровне). Патогенез, клиника, диагностика, лечение.
- •49. Вертеброгенные компрессионные синдромы. Радикулопатии, миелопатии. Патогенез, клиника, диагностика, консервативное и хирургическое лечение. Изменения на спондиллограммах.
- •50. Клещевой энцефалит. Классификация, клинические формы, диагностика, лечение, специфическая профилактика. Хронические формы клещевого энцефалита.
- •Хронические формы заболевания
- •51. Нейроборрелиоз. Клиника, диагностика, лечение.
- •52. Бактериальные менингиты. Клиника, диагностика, лечение менингококкового менингита.
- •53. Серозные менингиты. Этиология, клиника, лечение. Дифференциальная диагностика туберкулёзного менингита.
- •54. Герпетический энцефалит. Клиника, диагностика, дифференциальная диагностика. Лечение.
- •55. Медленные инфекции нервной системы. Подострый склерозирующий панэнцефалит. НейроСпид. Прионовые энцефалопатии (болезнь Крейтцфельдта-Якоба).
- •56. Демиелинизирующие заболевания нервной системы. Рассеянный склероз, патогенез, клинические формы, типы лечения, диагностика. Лечение в период обострений, профилактика обострений.
- •57. Ревматическое поражение нервной системы. Малая хорея. Этиология, патогенез, клиника, диагностика, лечение.
- •58. Эпилепсия, классификация форм эпилепсии. Патогенетические механизмы эпилептогенеза. Принципы лечения.
- •59. Классификация эпилептических припадков. Принципы диагностики. Диагностическая значимость ээг.
- •60. Неэпилептические пароксизмальные состояния. Дифференциальный диагноз с эпилептическими припадками.
- •61. Эпилептический статус. Определение, классификация, лечение.
- •Начальный эпистатус
- •Развёрнутый эпистатус
- •Рефрактерный эпистатус
- •Повторить терапию второй линии
- •Суперрефрактерный эпистатус
- •63. Диагностика опухолей головного мозга (клиническая и параклиническая). Роль нейровизуализационных исследований.
- •64. Опухоли спинного мозга, клиника, диагностика; экстра- и интрамедуллярные опухоли.
- •65. Сирингомиелия: клиника, диагностика, лечение.
- •66. Болезнь Альцгеймера: клиника, диагностика, лечение, прогноз. Дифференциальный диагноз с сосудистой деменцией.
- •67. Классификация заболеваний нервно-мышечной системы. Дифференциальный диагноз клинических форм (клинические, генеалогические, электромиографические, биохимические).
- •68. Прогрессирующие мышечные дистрофии. Клиника, диагностика, лечение миодистрофии Дюшенна.
- •69. Спинальная амиотрофия (на примере болезни Верднига-Гоффмана). Клиника, диагностика, лечение, прогноз.
- •70. Наследственные моторно-сенсорные полинейропатии (на примере болезни Шарко-Мари-Тута). Клиника, диагностика, лечение.
- •71. Миастения. Патогенез, клиника, диагностика, консервативное и хирургическое лечение. Миастенический и холинэргический криз, клиника, лечение.
- •Редкие формы
- •72. Миотония Томсена. Клиника, диагностика, лечение.
- •73. Наследственные заболевания пирамидной системы, мозжечка и подкорковых ядер. Болезнь Штрюмпеля. Атаксия Фредрейха. Хорея Гентингтона.
- •74. Нарушения сна и бодрствования: инсомнии, парасомнии, гиперсомнии, снохождение, бруксизм, синдром сонных апноэ, ночные страхи.
- •75. Боковой амиотрофический склероз: клиника, диагностика, лечение.
- •Сотрясение головного мозга. Клиника, дифференциальная диагностика с ушибом мозга, лечение, исходы.
- •Ушибы головного мозга. Патогенез, клиника, диагностика, лечение. Диффузное аксональное повреждение мозга. Посттравматические синдромы.
- •Травматические внутричерепные гематомы. Классификация, клиника, диагностика, консервативное и хирургическое лечение. ЭхоЭг, кт, мрт в диагностике гематом.
- •Острая спинальная травма. Клиника, диагностика, лечение. Реабилитация больных со спинальной травмой.
- •Источники
45. Острая воспалительная демиелинизирующая полинейропатия Гийена-Барре. Этиология, патогенез, клиника, современные аспекты лечения.
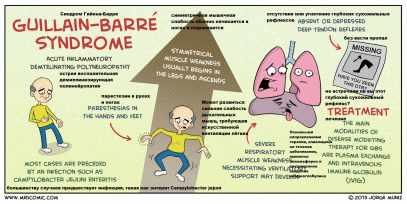
Синдром Гийена-Барре – это острая, обычно быстро прогрессирующая воспалительная полинейропатия, характеризующаяся мышечной слабостью и умеренным выпадением дистальной чувствительности и самоограничивающимся течением. Заболевание имеет аутоиммунную природу. Диагноз ставится на основе клинических данных. Лечение включает в себя плазмаферез, внутривенные иммуноглобулины, искусственную вентиляцию лёгких при тяжёлом течении.
Синдром Гийена-Барре – это наиболее распространённая из приобретённых воспалительных нейропатий. Существует несколько разновидностей. При некоторых вариантах преобладает демиелинизация; при других вариантах поражается аксон.
Этиология и патогенез
Хотя причина синдрома Гийена-Барре до конца не изучена, считается, что он является аутоиммунным.
Примерно у двух третей пациентов синдром Гийена-Барре возникает через 5 дней - 3 недели после банального инфекционного заболевания, операции или вакцинации. Инфекция – триггерный фактор у более 50% пациентов; наиболее частые патогены включают:
Campylobacter jejuni,
кишечные вирусы,
вирусы герпеса (включая цитомегаловирус и вирус Эпштейна-Барр),
виды рода Mycoplasma.
У некоторых пациентов болезнь развивается после инфекции вируса Зика или после COVID-19.
Если слабость прогрессирует в течение более 2 месяцев, ставится диагноз хроническая воспалительная демиелинизирующая полинейропатия.
Клиника
У большинства пациентов с синдромом Гийена-Барре доминирует вялый парез; всегда проксимальные мышцы поражаются в большей степени и нарушения чувствительности выражены меньше. Обычно практически симметричная мышечная слабость с парестезиями начинается распространяться с ног и затем поражает руки, но в некоторых случаях парез начинается с мышц рук или головы. В 90% случаев слабость обычно достигает максимума на 3-4 неделе заболевания. Выпадают глубокие сухожильные рефлексы. Функция сфинктеров обычно не нарушается. Слабость остаётся неизменной в течение различного периода времени, как правило, в течение нескольких недель, а затем разрешается.
При тяжёлом течении более чем в половине случаев страдают лицевые и орофарингеальные мышцы. Может развиваться дегидратация и недостаточность питания. В 5-10% случаев в связи с параличом дыхательных мышц требуется интубация трахеи и проведение ИВЛ.
У некоторых пациентов (возможно, при вариантной форме) развивается выраженная, угрожающая жизни вегетативная дисфункция с колебаниями артериального давления, нарушением секреции антидиуретического гормона, аритмиями, непроходимостью желудочно-кишечного тракта, задержкой мочи и нарушением реакции зрачков на свет.
Диагностика
Диагноз синдром Гийена-Барре ставится, прежде всего, на основании клинической картины.
Необходимы проведение анализов на наличие инфекционных заболеваний и оценка иммунного статуса, включая тесты на гепатит и ВИЧ, и электрофорез белков сыворотки.
При подозрении на синдром Гийена-Барре показана госпитализация для выполнения нейрофизиологического исследования (анализ скорости распространения возбуждения по нерву и электронейромиография), проведения анализа ликвора (СМЖ) и наблюдения с определением форсированной жизненной ёмкости лёгких каждые 6-8 часов. При нейрофизиологическом исследовании у большинства пациентов выявляется замедление скорости распространения возбуждения и признаки сегментарной демиелинизации; тем не менее, нормальные результаты, в особенности в первые 5-7 дней, не позволяют исключить диагноз и не должны становиться причиной откладывания лечения.
При анализе ликвора может выявляться белково-клеточная диссоциация (повышение уровня белка вследствие разрушения миелина и нормальное количество лейкоцитов), но её может не быть в течение 1-й недели заболевания, а в 10% случаев она вообще отсутствует.
Лечение
Синдром Гийена-Барре – это неотложное состояние, требующее постоянного мониторинга и поддержания жизненно важных функций, обычно в палате интенсивной терапии и реанимации. Необходимо часто измерять форсированную жизненную ёмкость лёгких, чтобы при необходимости начать респираторную поддержку. При снижении форсированной жизненной ёмкости до уровня <15 мл/кг показана интубация трахеи и ИВЛ.
Терапией выбора является раннее назначение внутривенных иммуноглобулинов.
Плазмаферез помогает при проведении на ранних стадиях заболевания; он применяется также при неэффективности внутривенного иммуноглобулина. Плазмаферез удаляет введённые ранее внутривенные иммуноглобулины, нивелируя их эффект, поэтому его не следует проводить во время или вскоре после завершения лечения иммуноглобулинами, рекомендуется соблюдать интервал как минимум 2-3 сут.
При невозможности приёма жидкости через рот следует проводить инфузионную терапию с поддержанием диуреза на уровне не менее 1,0-1,5 л/день. В условиях постельного режима конечности следует оберегать от травм и сдавливания.
Низкомолекулярный гепарин (например, эноксапарин натрия) помогает предотвратить тромбоз глубоких вен у пациентов, прикованных к постели.
Кортикостероиды не улучшают течение заболевания и могут ухудшить его исход.
