
Конспекты «Хирургия в таблицах» |
|
by @nastya_elizarovaa |
|
Созданы на основе клинических рекомендаций и протоколов |
|
Оглавление |
|
Острый аппендицит (ОА) ................................................................................................. |
2 |
Аппендэтомия ................................................................................................................... |
3 |
Острая кишечная непроходимость (ОКН) ....................................................................... |
4 |
Острый панкреатит (ОП) .................................................................................................. |
5 |
Острый холецистит (ОХ) .................................................................................................. |
6 |
Прободная язва (ПЯ) ......................................................................................................... |
7 |
Острый перитонит............................................................................................................. |
8 |
Острая мезентериальная ишемия (ОМИ) ......................................................................... |
9 |
Дифференциальная диагностика при «остром» животе ................................................ |
10 |
Грыжи передней брюшной стенки (ГПБС) .................................................................... |
11 |
Пупочная грыжа (ПуГ).................................................................................................... |
12 |
Грыжа белой линии живота (ГБЛЖ) .............................................................................. |
12 |
Бедренная грыжа (БГ) ..................................................................................................... |
13 |
Паховая грыжа (ПГ) ........................................................................................................ |
14 |
Ущемленные грыжи живота (УГЖ) ............................................................................... |
15 |
Грыжа пищеводного отверстия диафрагмы (ГПОД) ..................................................... |
16 |
Кишечный свищ (КС)...................................................................................................... |
17 |
Послеожоговые рубцовые стриктуры пищевода (ПРСП) ............................................. |
18 |
Бужирование пищевода .................................................................................................. |
19 |
Болезнь Крона (БК) ......................................................................................................... |
20 |
Язвенный колит (ЯК) ...................................................................................................... |
21 |
Воспалительные заболевания кишечника (ВЗК). Сравнение. ....................................... |
22 |
Желудочно-кишечные кровотечения (ЖКК) ................................................................. |
23 |
Кровотечения из варикозно-расширенных вен (КВРВ)................................................. |
24 |
Легочное кровотечение (ЛК) .......................................................................................... |
25 |
Дифференциальная диагностика легочного и желудочно-кишечного кровотечения .. |
26 |
Узловой зоб (УЗ) ............................................................................................................. |
27 |
Диффузный токсический зоб (ДТЗ) ............................................................................... |
28 |
Бронхоэктатическая болезнь (БЭБ) ................................................................................ |
29 |
Абсцесс легкого (АЛ)...................................................................................................... |
30 |
Гангрена легкого (ГЛ)..................................................................................................... |
31 |
Дифференциальная диагностика заболеваний легких................................................... |
32 |
Варикозная болезнь нижних конечностей (ВБНК)........................................................ |
33 |
Операция Троянова-Тренделенбурга ............................................................................. |
34 |
Острый тромбофлебит (ОТ)............................................................................................ |
35 |
Флеботромбоз или тромбоз глубоких вен (ТГВ) ........................................................... |
36 |
Фурункул, карбункул, абсцесс........................................................................................ |
37 |

Опре |
деле |
Патоге |
нез |
Классиф-я |
|
Клиника |
|
Диагностика
Лечение
Острый аппендицит (ОА)
ОА – острое воспаление червеобразного отростка слепой кишки.
Осложненный ОА – признаки распространения инфекции в брюшной полости с развитием аппендикулярного инфильтрата, абсцесса (-ов), распространенного перитонита, забрюшинной флегмоны, пилефлебита.
Глистная инвазия/ пищевые массы/ лимфоидная гипертрофия/новообразования/ копролиты условия обструкции, нарушение пассажа содержимого из просвета червеобразного отростка (ЧО) секреция слизи в условиях обструкции приводит к повышению давления внутри просвета содержимое червеобразного отростка, обсемененное патогенной флорой, служит благоприятной средой для развития острого аппендицита.
Острый аппендицит |
Осложнения: |
- катаральный (простой, |
- перфорация червеобразного отростка; |
поверхностный); - флегмонозный; |
- аппендикулярный инфильтрат (дооперационное выявление); |
- эмпиема червеобразного отростка; |
- аппендикулярный инфильтрат (интраоперационное выявление); |
- гангренозный. |
-рыхлый; |
|
-плотный; |
|
-периаппендикулярный абсцесс (дооперационное выявление); |
|
-периаппендикулярный абсцесс (интраоперационное выявление); - |
|
перитонит. |
|
|
Обычно пациенты предъявляют жалобы на боль в животе без четкой локализации (обычно в околопупочной или эпигастральной областях), с анорексией, тошнотой, рвотой или без. В течение нескольких часов боль смещается в правый нижний квадрант живота, когда в воспалительный процесс вовлекается париетальная брюшина - Кохеровское начало.
Пациенты обычно находятся в позе эмбриона (на правом боку с согнутыми и подтянутыми к животу нижними конечностями)
-ОАК: лейкоцитоз, увеличение числа полиморфноядерных нейтрофилов (>75%), увеличение СОЭ
-УЗИ: увеличение диаметра червеобразного отростка до 8-10 мм и более (в норме 4-6 мм), утолщение стенок до 4-6 мм и более (в норме 2 мм), что в поперечном сечении дает характерный симптом "мишени" ("кокарды"). -Ренген: 80 % больных можно выявить один или несколько косвенных признаков острого аппендицита: уровень жидкости в слепой кишке и терминальном отделе подвздошной кишки (симптом "сторожащей петли"), пневматоз подвздошной и правой половины ободочной кишки, деформация медиального контура слепой кишки, нечеткость контура m. Ileopsoas.
-Осмотр. Симптомы:
--Ситковского: появление или усиление боли в правом нижнем квадранте живота при повороте на левый бок -Раздольского: сотрясение воспаленной брюшины при перкуссии в правом нижнем квадранте живота вызывает резкую болезненность --Щеткина-Блюмберга: врач плавно надавливает всей ладонной поверхностью 2-4 пальцев руки на живот,
задерживает в этом положении в течение нескольких секунд, затем без дополнительного надавливания оттдергивает руку. Положительный симптом – появление или усиление боли после оттергивания руки. --Воскресенского: Скольжение рукой по брюшной стенке через рубашку в направлении от эпигастрия к лонной области позволяет обнаружить зону кожной болезненности в правой подвздошной области --Ровзинга: при надавливании в левой половине живота появляется боль в правом нижнем квадранте.
-Образцова: пальпация правой подвздошной области в момент подъема больным выпрямленной в коленном суставе правой ноги будет вызывать резкую болезненность --Псоас-синдром: при поднятии разогнутой правой нижней конечности на левом боку вызывает боль в правом
нижнем квадранте. Классическая клиническая картина может отсутствовать при атипичном течении ОА. -Диагностическая лапароскопия: к прямым признакам относят видимые изменения отростка, ригидность стенок, гиперемию висцеральной брюшины, мелкоточечные кровоизлияния на серозном покрове отростка, наложения фибрина, инфильтрация брыжейки.
1)Рекомендовано при диагностировании аппендикулярного инфильтрата (без признаков абседирования) до операции, выполнить консервативное лечение антибиотками.
2)Оперативное лечение (аппендэктомия). В качестве метода первого выбора АЭ рекомендована лапараскопическая аппендэктомия.
Противопоказания к аппендэктомии:
1.Аппендикулярный инфильтрат, выявленный до операции (показано консервативное лечение).
2.Плотный неразделимый инфильтрат, выявленный интраоперационно (показано консервативное лечение).
3.Периаппендикулярный абсцесс, выявленный до операции без признаков прорыва в брюшную полость (показано перкутанное дренирование полости абсцесса, при отсутствии технической возможности – вскрытие абсцесса внебрюшинным доступом).
4.Периаппендикулярный абсцесс, выявленный интраоперпационно при наличии плотного неразделимого аппендикулярного инфильтрата.
5.Инфекционный шок.
Аппендэтомия
Показания: о. аппендицит, хр. аппендицит в стадию ремиссии. Ориентиры: точка Мак-Бурнея, т. Ланца.
Доступы: основной косо-переменный доступ по Мак-Бурнею-Волковичу-Дьяконову (перпендикулярно линии, соединяющей пупок и передневерхнюю ость, через т. Мак-Бурнея, 1/3 сверху, 2/3 снизу, 8-10 см), другие параректальный доступ по Леннандеру, надлобковый доступ по Пфанненштилю.
Признаки слепой кишки: отсутствие жировых привесок, tenii, гаустры. Аппендикс находят по tenia libera в месте соединения 3 полос.
Методы удаления: прямой (антеградный), ретроградный (если имеются спайки, ретроперитонеальное расположение).
Ход операции: Вскрытие брюшной полости из разреза Волковича — Дьяконова. Производят косой разрез длиной 8—10 см, середина которого проходит на границе средней и наружной третей линии, соединяющей переднюю верхнюю ость подвздошной кости с пупком. Пересекают ветви a. epigastrica superficialis и перевязывают их. Делают разрез апоневроза наружной косой мышцы живота. Введенными под апоневроз куперовскими ножницами отслаивают его от подлежащих мышц и рассекают на всем протяжении кожного разреза (в верхнем углу раны рассекают мышцу). В глубине раны видна внутренняя косая мышца живота. По ходу ее волокон рассекают перимизиум и тупо, сомкнутыми браншами ножниц или кохеровским зондом раздвигают волокна косой и поперечной мышц, а также поперечную фасцию. Края раны разводят тупыми крючками. Брюшину захватывают анатомическим пинцетом, поднимают ее в виде конуса и, проверив отношение к ней кишки, рассекают скальпелем или ножницами на протяжении 0,5 см. Края разреза берут на зажимы Микулича, после чего рассекают брюшину на длину мышечной раны. Выведение слепой кишки. Со стороны правого бокового канала находят слепую кишку, руководствуясь ее серо-аспидным цветом, наличием taenia coli, а также по отсутствию на куполе слепой кишки жировых отростков. Купол слепой кишки захватывают пальцами или анатомическим пинцетом и с помощью марлевой салфетки подтягивают наружу вместе с червеобразным отростком. Дальнейшие моменты операции проводят по возможности вне брюшной полости. Отсечение брыжейки отростка. На свободный край брыжейки у верхушки червеобразного отростка накладывают кровоостанавливающий зажим, с помощью которого удерживают отросток. В брыжейку отростка вводят 15—20 мл 0,5 % или 0,25 % раствора новокаина. На брыжейку отростка накладывают кровоостанавливающие зажимы, брыжейку отсекают. При этом необходимо следить, чтобы оставалась достаточной высоты культя брыжейки, иначе лигатура может с нее соскользнуть и возникает кровотечение. Удаление отростка. Мобилизованный отросток приподнимают и у его основания пережимают кровоостанавливающим зажимом. По образовавшейся борозде отросток перевязывают тонким кетгутом. Вокруг основания отростка, отступя 1,5 см, накладывают тонким шелком или капроном серозно-мышечный кисетный шов, который не затягивают. Выше лигатуры, лежащей на основании отростка, накладывают кровоостанавливающий зажим и между ним и лигатурой отросток отсекают скальпелем. Погружение культи отростка. Культю отростка смазывают спиртовым раствором йода и погружают в ранее наложенный кисетный шов, который затягивают над погруженной культей отростка. Кисетный шов завязывают двумя узлами, поверх него накладывают Z-образ-ный и затягивают его после отсечения свободных нитей предыдущего шва.
Погружение слепой кишки и ушивание лапа-ротомической раны. Марлевой полоской или тупфером,
заведенным в правый боковой канал и в полость малого таза, проверяют наличие крови в брюшной полости. Брюшину зашивают непрерывным кетгутовым швом. На мышечную рану накладывают узловые кетгутовые швы до сближения краев мышцы, на апоневроз наружной косой мышцы — шелковые или кетгутовые узловые швы. Кожу зашивают отдельными узловыми шелковыми швами. Если червеобразный отросток сращен с задней поверхностью брюшной стенки или органами малого таза, например с придатками матки, и вывести его в рану нельзя, производят ретроградную аппендэктомию. У основания отростка через его брыжейку проводят зажим, с помощью которого заводят под основание отростка марлевую ленту-держалку. Вокруг основания отростка накладывают кисетный шов. Отросток у основания пережимают зажимом, а затем перевязывают кетгутовой лигатурой. Отступя на 0,5 см от лигатуры, отросток пережимают вторым зажимом и между зажимом и лигатурой отсекают. Культю отростка погружают в кисетный и Z-образный швы. Потягивая за отросток в зажиме, острым путем разделяют сращения. Брыжейку отростка поэтапно пересекают между зажимами, прошивают и перевязывают. Червеобразный отросток удаляют. Слепую кишку погружают в брюшную полость. Рану брюшной стенки послойно зашивают.

Острая кишечная непроходимость (ОКН)
Опреде |
ление |
ОКН – объединяющий различные заболевания, приводящие к нарушению пассажа по кишке, вследствие |
|
механического препятствия, либо недостаточности двигательной функции кишки. Это патологическое |
|||
состояние, в основе которого лежит нарушение естественного продвижения кишечного содержимого по |
|||
кишечной трубке. |
|
||
|
|
|
|
Патогенез |
|
Прогрессирующее перерастяжение кишечных петель и нарушение кишечной микроциркуляции, приводит к |
|
|
угнетению всех функций тонкой кишки расстройства |
гемостаза гипоксическое повреждение и |
|
|
интрамуральная ишемия стенки нарушение барьерной функции слизистой транслокация бактерий и |
||
|
продуктов их жизнедеятельности в систему воротной вены и лимфатические сосуды источник интоксикации |
||
|
усугубление гемостатических нарушений «порочный круг» |
||
|
|
||
|
|
по механизму возникновения: |
по локализации: |
|
|
1. Динамическая (функциональная) непроходимость: |
1. Высокая (тонкокишечная) непроходимость |
|
|
а) спастическая |
(96%) |
|
|
б) паралитическая |
2. Низкая (толстокишечная) непроходимость. |
|
|
2. Механическая непроходимость: |
по стадиям: |
|
|
а) обтурационная (только нарушение просвета кишки) |
1. Нервнорефлекторная (растяжение) |
|
|
б) странгуляционная (сдавление, ущемление кишки и её |
2. Стадия компенсации. |
|
|
брыжейки с одновременным нарушением проходимости и |
3. Стадия декомпенсации и органических |
|
|
кровообращения). |
изменений. |
Классификация |
|
в) смешанная (инвагинация, спаечная ОКН). |
4. Терминальная стадия (перитонит). |
|
|
по течению: |
|
|
|
1 Острая. |
|
|
|
2.Хроническая. |
|
|
|
3.Рецидивирующая |
|
|
|
по течению: |
|
|
|
|
|
|
|
|
1 Острая. |
|
|
|
2.Хроническая. |
|
|
|
3.Рецидивирующая. |
|
|
|
|
|
|
|
врожденная: |
|
|
|
а) Пороки развития кишечной трубки; |
|
|
|
б) Пороки развития стенки кишки. |
|
|
|
в) Нарушение вращения кишечника. |
|
|
|
г) Пороки развития других органов брюшной |
|
|
|
полости. |
|
|
Для неопухолевой ОКН типично острое начало заболевания - внезапное появление схваткообразной боли в |
|
|
|
животе, рвоты, вздутие живота и отсутствие стула и неотхождение газов. Далее развитие метаболических |
|
|
|
нарушений, сопровождающихся жаждой, сухостью кожи, адинамией, тахикардией, гипотензией. Далее |
|
Клиника |
|
присоединение паралитического компонента, что проявляется изменением характера боли - они становятся |
|
|
постоянными, урежаются схватки. |
|
|
|
Странгуляционная: острое начало (срок заболевания менее 12 часов), жестокий болевой синдром, постоянного |
||
|
характера, ослабление или отсутствие перистальтики, тахикардия, иногда лихорадка и быстрое ухудшение |
||
|
|
||
|
|
общего состояния больного. |
|
|
|
Нередко клиническое течение носит стертый характер. Морфологически это связано с умеренным ущемлением |
|
|
|
брыжейки, когда происходит сдавление вен без выраженного нарушения артериального кровотока. |
|
|
|
-ОАК: Наличие лейкоцитоза более 14х109л, появление ацидоза, амилаземии с большой вероятностью |
|
|
|
свидетельствует о наличии странгуляциии. |
|
Диагностика |
|
-рентгенологическое полипозиционное исследование: Для тонкокишечной непроходимости типично наличие |
|
|
раздутых более 3 см. петель кишки выше препятствия, содержащих газ и уровни жидкости (чаши Клойбера) и |
||
|
отсутствие содержимого в толстой кишке. Горизонтальныке уровни жидкости обычно широкие с невысоким |
||
|
газовым пузырем. Отмечается поперечная исчерченность, соответствующая складкам Керкринга. |
||
|
-Энтерография - динамическое рентгенологическое исследование с оценкой пассажа контраста по тонкой |
||
|
кишке. |
|
|
|
|
-УЗИ: 1) расширение диаметра кишки более 25 мм, связанное с депонированием жидкости в ее просвете; 2) |
|
|
|
утолщение стенки кишки за счет ее отека; 3) визуализация складок слизистой тонкой кишки; 4) наличие |
|
|
|
свободной жидкости в брюшной полости; 5) маятникообразное движение содержимого кишки |
|
|
|
-экстренная операция при: странгуляционной форме, запущенной ОКН с тяжелыми нарушениями |
|
|
|
-консервативно: при обтурационной ОКН при отсутствии выраженных вводно-электролитных нарушений и |
|
Лечение |
|
небольших (до 36 часов) сроках заболевания. (Инфузионная терапия, спазмолитики) |
|
|
При острой спаечной тонкокишечной непроходимости целесообразно выполнение малоинвазивного |
||
|
вмешательства - лапароскопического адгезиолизиса |
|
|
|
В остальных ситуациях - лапаротомия. |
|
|
|
|
|
|
|
|
После операции: инфузионная терапия, парентеральное питание, антибактериальная терапия, симптоматическая |
|
|
|
терапия. |
|

О |
пр |
Патоге |
нез |
Классификация
Клиника
Диагностика
Лечение
Острый панкреатит (ОП)
ОП – это первоначально асептическое воспаление поджелудочной железы, при котором возможно поражение окружающих тканей и отдаленных органов, а также систем.
Гиперстимуляции экзокринной функции аутолиз ткани поджелудочной железынекроз панкреоцитов и клетчатки, окружающей дольки поджелудочной железыпри обширном некрозе макрофаги, нейтрофильные лейкоциты, лимфоциты подвергаются избыточной стимуляции, продукция интерлейкинов и кислородных радикалов возрастает, выходит из-под контроля иммунной системы
1.Легкой степени. Панкреонекроз при данной форме острого панкреатита не образуется (отѐчный панкреатит) и органная недостаточность не развивается.
2.Средней степени. Характеризуется наличием либо одного из местных проявлений заболевания: перипанкреатический инфильтрат, псевдокиста, отграниченный инфицированный панкреонекроз (абсцесс), – или/и развитием общих проявлений в виде транзиторной органной недостаточности (не более 48 часов).
3.Тяжѐлой степени. Характеризуется наличием либо неотграниченного инфицированного панкреонекроза (гнойно-некротического парапанкреатита), или/и развитием персистирующей органной недостаточности (более
48часов).
По характеру изменений в поджелудочной железе: |
По распространенности процесса: |
- отечный, или интерстициальный, панкреатит; |
- очаговый, |
- жировой панкреонекроз, |
- субототальный, |
- геморрагический панкреонекроз. |
- тотальный панкреонекроз. |
Триада симптомов – выраженная боль в эпигастрии с иррадиацией в спину или опоясывающего характера, многократная рвота и напряжение мышц в верхней половине живота. Чаще всего появлению симптомов предшествует обильный прием пищи или алкоголя, наличие желчнокаменной болезни. Типичный болевой синдром возникает при остром панкреатите всегда. Обычно он интенсивный, стойкий, не купируется спазмолитиками и анальгетиками.
Клинической формой ОП в фазе асептической секвестрации является постнекротическая псевдокиста поджелудочной железы, срок формирования которой составляет от 4-х недель и в среднем до 6 месяцев. Инфицирование очага панкреатогенной деструкции происходит, в среднем в конце 2-ой – начале 3-ей недели от начала заболевания. Однако при позднем поступлении больного, неадекватном лечении, или после слишком ранней и поспешной операции, инфицирование зон панкреонекроза могут развиваться раньше ("перекрест фаз"). Клинической формой острого панкреатита в фазе септической секвестрации (3-я неделя от начала заболевания и более) является инфицированный панкреонекроз: отграниченный – панкреатический абсцесс или неотграниченный – гнойнонекротический парапанкреатит различной степени распространѐнности. Важным моментом является своевременная диагностика инфицирования и верифицикация клинико-морфологических форм.
-Типичная клиническая картина. Живот обычно мягкий, все отделы участвуют в акте дыхания, иногда отмечают некоторое вздутие живота. Симптом Щеткина-Блюмберга «--». При пальпации живота отмечают болезненность в эпигастральной области. Напряжения мышц живота в начальном периоде развития панкреатита нет. Лишь иногда отмечают резистентность и болезненность в эпигастрии в зоне расположения поджелудочной железы (симптом Керте).
-УЗИ: увеличение размеров, снижение эхогенности, нечѐткость контуров поджелудочной железы; наличие свободной жидкости в брюшной полости; -гиперферментемия (гиперамилаземия или гиперлипаземия), превышающая верхнюю границу нормы >3 раз
-для лечения лѐгкого панкреатита рекомендуется проведение базисного лечебного комплекса: - голод; - зондирование и аспирация желудочного содержимого; - местная гипотермия (холод на живот); - анальгетики; 20 - спазмолитики; - инфузионная терапия в объѐме до 40 мл на 1 кг массы тела пациента с форсированием диуреза в течение 24-48 часов.
-при средне-тяжелом (тяжелом) панкреатите лечение больного рекомендуется проводить в отделение реанимации и интенсивной терапии (консервативная терапия)
-псевдокисты поджелудочной железы большого размера (более 5см) рекомендуется оперировать в плановом порядке при отсутствии осложнений Выполнение лапароскопии рекомендуется: - пациентам с перитонеальным синдромом, в том числе при
наличии УЗпризнаков свободной жидкости в брюшной полости (удаление перитонеального экссудата и дренирование брюшной полости).
Целью хирургического лечения является удаление инфицированных некротизированных участков ткани до развития нагноения, оптимальное дренирование.
При гнойных осложнениях ОП рекомендуется хирургическое вмешательство, целью которого является санация поражѐнной клетчатки. Вмешательство: раскрытие, санацию и дренирование поражѐнной забрюшинной клетчатки. Основным методом санации гнойно-некротических очагов является некрсеквестрэктомия.
После операции у большинства формируется наружный панкреатический свищ, который после купирования воспалительного процесса лечится консервативно и закрывается самостоятельно в среднем за 2-4 месяца.
Острый холецистит (ОХ)
Оп |
ре |
ОХ - воспаление желчного пузыря, сопровождающееся местной и системной воспалительной реакцией. |
||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|||||||
Патогенез |
|
Обтурация камнем, комочком слизи или желчным шламмом и др. повышение внутрипузырного давления до |
||||||||||||
|
200-300 мм вод. ст. снижение гемоперфузии стенки нарушение слизистого барьера, проникновение и росту |
|||||||||||||
|
микроорганизмов (выделяют из желчи и стенки желчного пузыря в 50-60% наблюдений; в 75% выделяют |
|||||||||||||
|
анаэробы)увеличивается |
воспалительная |
экссудация в |
просвет органа дальнейшее увеличение |
||||||||||
|
внутрипузырного давления, еще большее нарушение микроциркуляции, усиление повреждения слизистой |
|||||||||||||
|
|
«порочный круг». |
|
|
|
|
|
|
|
|
|
|
||
Классификация |
|
|
По этиологии |
|
|
По патогенезу |
|
|
Клинико-морфологические формы |
|
||||
|
|
Калькулезный |
|
|
Обтурационный |
|
|
Катаральный |
|
Обструктивный |
|
|||
|
|
|
|
|
|
|
|
|
|
|
(обтурационный) |
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
Бескаменный |
|
|
Ферментативный |
|
Флегмонозный |
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
Деструктивный |
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
Паразитарный |
|
|
Сосудистый |
|
|
Гангренозный |
|
|||||
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
Перфоративный |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||
Клиник |
|
-интенсивные постоянные боли в правом подреберье, эпигастральной области с иррадиацией в правую |
||||||||||||
а |
лопатку, плечо, правую половину шеи. Тошнота, рвота. ↑t |
|
|
|
|
|
||||||||
-при гангренозном: симптомы выраженной интоксикации |
с явлениями местного или |
общего гнойного |
||||||||||||
перитонит. Состояние тяжелое. |
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
-ОАК: лейкоцитоз, ↑ C-реактивного белка |
|
|
|
|
|
|
|
|
||||
|
|
-Осмотр: Симптомы Ортнера (болезненность при поколачивании по краю правой реберной дуги ), Мерфи |
||||||||||||
|
|
(врач равномерно надавливает в точке проекции жёлчного пузыря и просит пациента сделать глубокий вдох |
||||||||||||
|
|
(надуть живот), в процессе которого появляется болезненность), Георгиевского—Мюсси (болезненность при |
||||||||||||
Диагностика |
|
пальпации между ножками грудино-ключично-сосцевидной мышцы справа) положительные. |
|
|
||||||||||
|
-УЗИ: увеличения продольного (>8 см) или поперечного (>4 см) размеров, утолщения стенки более 3 мм с |
|||||||||||||
|
признаками ее отека и нарушением эхоструктуры (слоистость и неоднородность, «двойной контур»), |
|||||||||||||
|
блокирующего конкремента в шейке желчного пузыря, перивезикального жидкостного скопления. |
|||||||||||||
|
Положительный ультразвуковой симптом Мерфи - усиление или появление болей при надавливании датчиком |
|||||||||||||
|
на переднюю брюшную стенку в проекции визуализируемого дна желчного пузыря при глубоком вдохе |
|||||||||||||
|
|
|||||||||||||
|
|
больного. УЗИ позволяет дифференцировать острый обструктивный (катаральный) и острый деструктивный |
||||||||||||
|
|
холецистит и выделить гангренозный холецистит на основании наличия плавающих внутрипросветных |
||||||||||||
|
|
мембран, очагов эхогенных затемнений в соответствии с наличием газа внутри стенки или в просвете ЖП и |
||||||||||||
|
|
явных нарушений целостности стенки ЖП и перипузырного абсцесса. |
|
|
||||||||||
|
|
Проведение консервативной терапии может рассматриваться в основном, как предоперационная подготовка, |
||||||||||||
|
|
основой которой являются: отказ от приема пищи и воды через рот, внутривенное введение жидкости и |
||||||||||||
|
|
антибактериальная терапия, особенно при наличии признаков |
|
|
||||||||||
|
|
обезвоживания и лихорадке. |
|
|
|
|
|
|
|
|
|
|
||
|
|
Острый холецистит подлежит хирургическому лечению в |
|
|
||||||||||
|
|
ранние сроки – до 72 часов от начала заболевания. |
|
|
|
|
|
|
||||||
|
|
Лапароскопическая холецистэктомия при остром холецистите |
|
|
||||||||||
Лечение |
|
предпочтительнее открытой операции. |
|
|
|
|
|
|
|
|
||||
|
Удаление желчного пузыря может представлять значительные |
|
|
|||||||||||
|
трудности в |
связи с |
выраженными |
|
воспалительными |
|
|
|||||||
|
изменениями в окружающих его тканях. Поэтому рекомендуют |
|
|
|||||||||||
|
|
|
|
|||||||||||
|
|
удалять пузырь "от дна". |
|
|
|
|
|
|
|
|
|
|
||
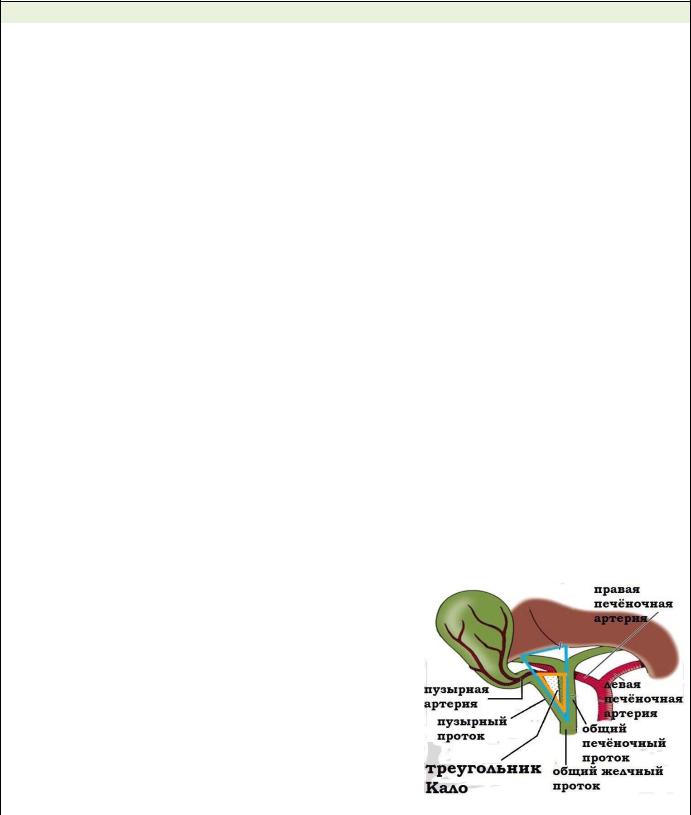
|
|
Треугольник |
Кало (гепатобилиарный треугольник) |
— |
|
|
||||||||
|
|
|
́ |
́ |
|
́ |
|
|
|
|
|
|
|
|
|
|
хирургический общепринятый ориентир при холецистэктомии, |
|
|
||||||||||
|
|
представляющий |
собой треугольник, |
двумя |
боковыми |
|
|
|||||||
|
|
сторонами которого являются пузырный и общий печёночный |
|
|
||||||||||
|
|
протоки, а основанием - правая печеночная артерия. |
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Опр едел
Патогенез
Классификация
Клиника
Диагностика
Лечение
Прободная язва (ПЯ)
ПЯ - острое хирургическое заболевание, возникающее в результате сквозного разрушения стенки желудка или двенадцатиперстной кишки в зоне язвы.
Факторы риска развития прободной язвы: наличие острой или хронической язв желудка или двенадцатиперстной кишки; наличие
Helicobacter pylori (H. pylori).
Инфекционная этиология язвенной болезни подтверждается в среднем у 60–70% больных.
1.По этиологии: прободение хронической и острой язвы (гормональной, стрессовой или др.);
2.По локализации:
а) язвы желудка (с указанием анатомического отдела), б) язвы двенадцатиперстной кишки (с указанием анатомического отдела); 3. По клинической форме:
а) прободение в свободную брюшную полость (типичное, прикрытое); б) атипичное прободение (в сальниковую сумку, малый или большой сальник – между листками брюшины, в забрюшинную клетчатку, в изолированную спайками полость); в) сочетание прободения с другими осложнениями язвенного процесса (кровотечение, стеноз, пенетрация, малигнизация);
4. По выраженности перитонита
-острое начало заболевания с «кинжальной» болью в животе; «доскообразное» напряжение мышц живота, боль при пальпации живота, предшествующий язвенный анамнез -Положение больного вынужденное с согнутыми коленями, боль усиливается при движении, страдальческое
выражение лица, кожные покровы бледные, губы цианотичны, сухость слизистой рта и губ, черты лица заострены, конечности холодные.
-Пальпация. Передняя брюшная стенка напряжена («доскообразное» напряжение), в первый час заболевания отмечается резкая боль в эпигастрии и мезогастрии, положительные симптомы раздражения брюшины: Щеткина — Блюмберга, Воскресенского, Раздольского.
-При аускультации может быть выявлена «триада Guiston»: распространение сердечных тонов до уровня пупка; перитонеальное трение,металлический звон, появляющийся при вдохе, обусловленный выходом пузырьков газа из желудка.
-Рентген: газ в свободной брюшной полости в виде серповидной прослойки между диафрагмой и печенью, диафрагмой и желудком.
-КТ: свободный газ, свободная жидкость в брюшной полости, утолщение желудочной или дуоденальной стенок в зоне язвы, язва и перфоративное отверстие -УЗИ: симптомом перфорации язвы является перерыв наружного контура стенки органа в области язвенного
дефекта, который заполнен высокоэхогенным содержимым и располагается именно в зоне утолщения. Язвенный дефект при УЗИ наиболее часто выглядит в виде конуса или неправильного конусовидного образования «рыбьего глаза» -лапароскопия: характерный перитонеальный экссудат с примесью желудочного содержимого, увидеть
перфоративное отверстие, уточнить его локализацию, размеры.
-Фиброгастрдуоденоскопия показана при отсутствии симптомов перитонита и при подозрении на прикрытую перфорацию язвы после проведения рентгенографии, УЗИ, КТ.
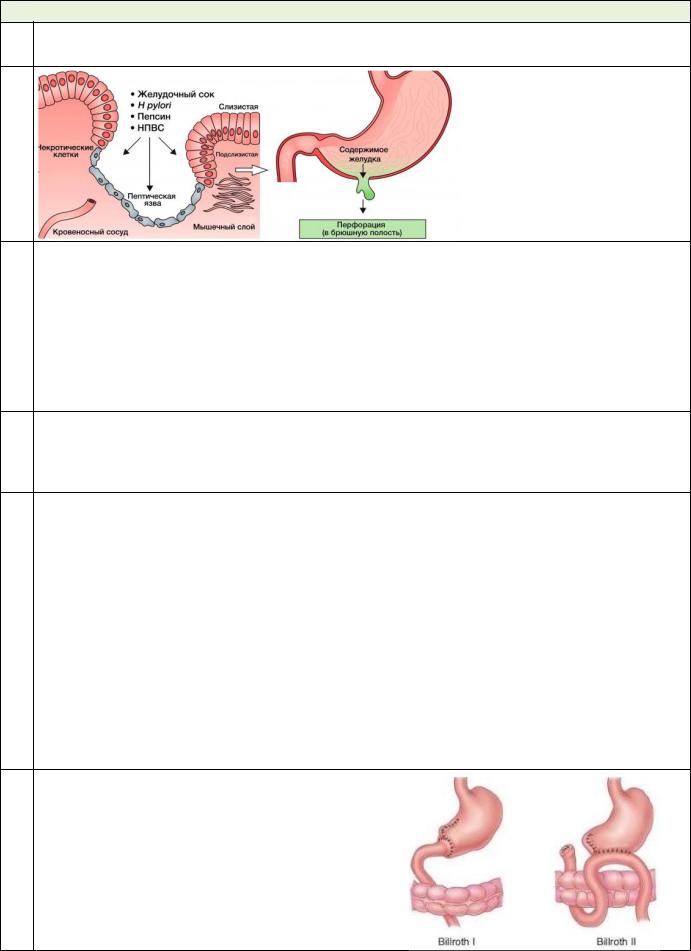
-3 вида хирургических операций для лечения прободной язвы: 1. Ушивание прободного отверстия (чаще всего).
2. |
Иссечение прободной язвы, с возможной пилоропластикой |
и |
ваготомией (в случае невозможности ушить прободное |
|
|
отверстие) |
|
|
3. |
Резекция желудка (Бильрот-1 и Бильрот-2). |
|

Острый перитонит
|
Перитонит (П) – воспаление брюшины в результате интраабдоминального инфицирования. |
|
||||||
|
Первичный П. – развивается в результате гематогенного или лимфогенного инфицирования брюшной полости |
|||||||
Определение |
при отсутствии внутрибрюшного источника или транссудации специфической моноинфекции из других |
|||||||
органов. |
|
|
|
|
|
|
||
Вторичный П. – наиболее частая и тяжелая форма абдоминальной инфекции, развивающейся в результате |
||||||||
гнойно-некротических заболеваний и повреждений полых и паренхиматозных органов живота и (или) |
||||||||
осложнений в послеоперационном периоде (например, несостоятельность анастомоза). |
|
|||||||
Третичный П. - характеризуется персистирующим течением инфекционного процесса и развивается позже 48 |
||||||||
|
ч. после успешного и адекватного хирургического лечения источника вторичного перитонита в результате |
|||||||
|
контаминации брюшной полости полирезистентной нозокомиальной микробной флорой на фоне кишечной |
|||||||
|
недостаточности |
|
|
|
|
|
|
|
Патогенез |
Перфорация полого органа/травма/перфорация язвы/червеобразного отростка/несостоятельность анастомозов |
|||||||
попадания |
в |
брюшную |
полость |
микроорганизмоввысвобождению |
провоспалительных |
|||
цитокиновобразование токсичных медиаторов, что приводит к сложному, многофакторному синдрому, |
||||||||
который бывает |
различной степени |
тяжести и |
ведет к функциональным нарушениям |
одного или более |
||||
жизненно важных органов и систем. |
|
|
|
|
||||
|
|
|
|
|
||||
|
По распространенности: |
|
|
Характер развития: |
|
|||
|
-Местный (занимающий одну-две анатомические области); |
-Первичный; |
|
|||||
|
-- Отграниченный (инфильтрации, абсцесс); |
|
-- Спонтанный перитонит у детей; |
|||||
|
-- Не отграниченный; |
|
|
|
-- Спонтанный перитонит у взрослых; |
|||
|
- Распространенный; |
|
|
|
-- Перитонит, связанный с определенными |
|||
|
-- Диффузный (от трех до пяти анатомических областей или в |
заболеваниями (туберкулез, сифилис, |
||||||
|
пределах одного этажа брюшной полости); |
|
гонорея); |
|
||||
Классификация |
-- Разлитой (более пяти анатомических областей или два этажа |
- Вторичный; |
|
|||||
брюшной полости) |
|
|
|
- Третичный; |
|
|||
Экссудат и его примеси: |
|
|
|
|
||||
-Характер экссудата: серозный, фибринозный, гнойный, геморрагический (и их сочетания) |
|
|||||||
-Примеси: кишечное содержимое, желчь, моча, кровь |
|
|
||||||
|
|
|
|
|
|
|
||
Тяжесть состояния в зависимости от выраженности системной воспалительной реакции и полиорганной |
||||||||
|
||||||||
|
дисфункции (при возможности определяется в баллах на основании шкал APACHE II, SAPS, MODS, SOFA) |
|||||||
|
Осложнения: |
|
|
|
|
|
|
|
|
- Интраабдоминальные: оментит, несформированные кишечные свищи, абсцессы паренхиматозных органов, |
|||||||
|
стресс-повреждения желудочнокишечного тракта и дp.; |
|
|
|||||
|
- Со стороны передней брюшной стенки и забрюшинной клетчатки: нагноение операционной раны, флегмона |
|||||||
|
брюшной стенки, флегмона забрюшинной клетчатки, эвентpация и дp.; |
|
||||||
|
- Экстраабдоминальные: тромбоз глубоких вен, ТЭЛА, пневмония, плеврит, медиастинит и др. |
|||||||
|
-Острая или тупая боль в животе. Первоначально, боль может быть слабой не локализованной, но затем она |
|||||||
|
прогрессирует и усиливается при любом движении (например, кашель, сгибание бедра) и локальной пальпации. |
|||||||
|
Температура чаще субфебрильная. |
|
|
|
|
|||
Клиника |
Положение больного при распространенных формах перитонита обычно вынужденное – на спине или на боку, с |
|||||||
приведёнными к животу ногами (симптом Розанова). |
|
|
||||||
Если же больной сидел, то при попытке лечь происходит усиление болей в животе или появление болей в |
||||||||
надплечьях (симптом Элекера – раздражения диафрагмального нерва) заставляют его вернуться в положение |
||||||||
|
||||||||
|
сидя - симптом «ваньки-встаньки». |
|
|
|
|
|||
|
-Стадии: реактивная (преобладание местных симптомов), токсическая (преобладание общих), терминальная |
|||||||
|
(клиника септического шока). |
|
|
|
|
|||
|
-Основными перитонеальными симптомами являются: 1) Щеткина-Блюмберга – при резком отведения руки от |
|||||||
Диагностика |
передней брюшной стенки у больного возникает острая боль. При доскообразном напряжении мышц передней |
|||||||
брюшной стенки он не всегда отчетливо выражен; 2) Менделя – выявление при перкуссии болезненности |
||||||||
передней брюшной стенки; 3) Воскресенского – при быстром проведении ладонью по передней брюшной |
||||||||
стенке (поверх рубашки) больной испытывает боль; 4) Бернштейна – в результате раздражения воспалительным |
||||||||
процессом брюшины над мышцей, поднимающей яичко, оно подтягивается к наружному отверстию пахового |
||||||||
канала. |
|
|
|
|
|
|
||
|
-ОАК: лейкоцитоз, с нейтрофилезом |
|
|
|
|
|||
|
-рентген: свободный воздух в брюшной полости |
|
|
|
||||
|
-перед операцией необходимо производить кратковременную, но интенсивную подготовку, включающую в |
|||||||
Лечение |
себя инфузионно-трансфузионную терапию и периоперационную антибиотикотерапию. |
|
||||||
-срединная лапаротомия. Основными этапами оперативного вмешательства являются: устранение источника |
||||||||
перитонита; интраоперационная санация и рациональное дренирование брюшной полости; дренирование |
||||||||
кишечника, который при распространенных формах перитонита находится в состоянии пареза, применение |
||||||||
|
|
|
|
|
|
|
||
|
всех средств ликвидации синдрома динамической кишечной недостаточности; выбор варианта завершения |
|||||||
|
первичной операции и определение дальнейшей тактики ведения больного. |
|
||||||

Острая мезентериальная ишемия (ОМИ)
Оп |
ре |
ОМИ – уменьшение или прекращение артериального или венозного брыжеечного кровотока. |
|
|||||||
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
Патогенез |
|
Определяется |
видом |
(артериальная эмболия, |
артериальный |
тромбоз, |
венозный тромбоз) и |
характером |
||
|
(окклюзивный или неокклюзивный) острого нарушения мезентериального кровообращения. |
|
||||||||
|
В течение заболевания выделяют стадию ишемии кишки, стадию инфаркта кишки и стадию перитонита, сроки |
|||||||||
|
появления и |
длительность которых |
также |
определяется |
видом |
и |
характером острого |
нарушения |
||
|
мезентериального кровообращения. |
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|||
Классификац |
|
Причина: |
|
|
Стадии болезни: |
|
|
|
|
|
|
-Артериальная эмболия – 50% |
1. ишемии; 2. инфаркта; 3. перитонита |
|
|||||||
ия |
-Артериальный тромбоз – 15-25% |
|
|
|
|
|
|
|||
-Венозный тромбоз – 5-15% |
Состояние мезентериального кровотока: |
|
||||||||
-Неокклюзивная |
мезентериальная |
1. компенсация; 2. субкомпенсация; 3. декомпенсация (быстро или |
||||||||
ишемия – 5-15% |
|
медленно прогрессирующая). |
|
|
|
|||||
|
|
|
|
|
|
|||||
Клиника |
|
У 80% пациентов эмболия верхней брыжеечной артерии (ВБА) сопровождается наличием триады: 1) Сильная |
||||||||
|
боль в животе при минимальных данных физикального обследования 2) Внезапное опорожнение кишечника |
|||||||||
|
(рвота и диарея) 3)Наличие источника эмболии |
|
|
|
|
|
||||
|
-через 6 часов от начала заболевания, в стадии инфаркта, боли уменьшаются (безболезненный интервал) |
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
-через 12 часов, в стадии перитонита, боли усиливаются |
|
|
|
|
||||
|
|
-Сильная боль в животе, не находящая другого объяснения при физикальном обследовании, предполагает |
||||||||
|
|
острую мезентериальную ишемию; Несоответствие интенсивности боли физикальным данным при осмотре |
||||||||
|
|
живота (в стадии ишемии живот мягкий, безболезненный; в стадии инфаркта живот вздут, болезнен, при этом |
||||||||
|
|
зона болезненности не соответствует локализации спонтанных болей в животе); в стадии перитонита живот |
||||||||
|
|
напряжен, резко болезнен, определяется симптом Щеткина-Блюмберга. |
|
|
|
|||||
|
|
-Тромбоз мезентериальных артерий может быть заподозрен у пациентов с проявлениями мультифокального |
||||||||
|
|
атеросклероза и клиникой хронической мезентериальной ишемии в анамнезе |
|
|||||||
Диагностика |
|
-Мезентериальный венозный тромбоз может быть заподозрен у пациентов с синдромом гиперкоагуляции |
||||||||
|
-ОАК: лейкоцитоз, гемоконцентрация; |
|
|
|
|
|
|
|||
|
-повышение уровня Д-димеров |
|
|
|
|
|
|
|||
|
-КТ/МСКТ–ангиография органов брюшной полости с внутривенным контрастированием: специфический |
|||||||||
|
признак ОМИ – наличие тромба в брыжеечных артериях и вене; неспецифические признаки ОМИ – наличие |
|||||||||
|
внутристеночного газа в кишечнике, газа в портальной системе, пневматоз, дилатация кишечника, отек |
|||||||||
|
|
брыжейки, стаз, диффузное или локальное утолщение стенки кишки, асцит; |
|
|
||||||
|
|
-КТ/МСКТ органов брюшной полости – пневматоз, дилатация кишечника, диффузное или локальное утолщение |
||||||||
|
|
стенки кишки, отек брыжейки, наличие внутристеночного газа в кишечнике, наличие газа в портальной системе |
||||||||
|
|
(при отсутствии мезентериальной ишемии КТ/МСКТ позволяют выявить причину острой боли в животе) |
||||||||
|
|
-УЗИ брюшной полости – наличие свободной жидкости в брюшной полости, гиперпневмотизация кишечника, |
||||||||
|
|
большое количество жидкости в желудке, утолщение стенок кишечника, маятникообразная перистальтика, |
||||||||
|
|
отсутствие перистальтики (при отсутствии мезентериальной ишемии УЗИ позволяет выявить причину острой |
||||||||
|
|
боли в животе); |
|
|
|
|
|
|
|
|
|
|
ОМИ рассматривается как «чрезвычайная сосудистая ситуация», сопоставимая с инфарктом миокарда. |
||||||||
|
|
Подозрение на ОМИ является основанием для экстренного направления больного в хирургический стационар. |
||||||||
|
|
При острой мезентериальной ишемии в стадии ишемии (до 12 часов от начала заболевания) выполняются |
||||||||
Лечение |
|
эндоваскулярные вмешательства (если позволяют ресурсы клиники) или открытая эмболтромбэктомия с целью |
||||||||
|
восстановления мезентериального кровобращения. При острой мезентериальной ишемии в стадии инфаркта |
|||||||||
|
кишки и перитонита выполняется резекция кишки, санация, дренирование брюшной полости, по показаниям – |
|||||||||
|
реваскуляризация. При установленной |
неокклюзионной ишемии и |
венозном тробозе в стадии ишемии |
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
проводится консервативное лечение. |
|
|
|
|
|
|
||
|
|
Диета: после установления диагноза до операции и 1-2-е сутки после операции – стол 0, в послеоперационном |
||||||||
|
|
периоде - раннее зондовое энтеральное питание с целью защиты слизистой ЖКТ и профилактики |
||||||||
|
|
бактериальной транслокации. |
|
|
|
|
|
|
||
