
Friden_T._ТУБЕРКУЛЕЗ(2e_izd.,_VOZ,_2006)-1
.pdf
КАКОВА РОЛЬ ПЕРИОДИЧЕСКИХ МАССОВЫХ РЕНТГЕНОЛОГИЧЕСКИХ ОБСЛЕДОВАНИЙ НАСЕЛЕНИЯ В ВЫЯВЛЕНИИ НОВЫХ СЛУЧАЕВ ТУБЕРКУЛЕЗА?
Такими же неожиданными оказались результаты наблюдений в г. Колине (табл. 24). Периодические обследования 95% всего населения в возрасте стар ше 14 лет не оказали существенного влияния на частоту обнаружения мико бактерий туберкулеза в мазках мокроты у вновь выявленных больных [8]. Три четверти новых случаев туберкулеза были обнаружены у людей, у которых от сутствовали патологические изменения на предшествующей рентгенограмме органов грудной клетки. При этом была полностью исключена возможность того, что эти случаи заболевания развились из уже существовавших очагов по ражения, не выявленных при предыдущем обследовании. Каждую рентгено грамму независимо «читали» два подготовленных специалиста и третий кон сультант; кроме того, выборочную проверку рентгенограмм осуществлял экс перт ВОЗ. Каждый раз при выявлении патологических изменений из архива извлекали все старые снимки, которые тщательно анализировали с целью об наружить хотя бы минимальные изменения, пропущенные или неправильно интерпретированные во время предыдущего исследования.
Всем выявленным больным с поставленным диагнозом туберкулеза назна чали специфическую терапию, а при патологических изменениях сомнитель ного характера устанавливали наблюдение. Поэтому участники исследования полагали, что все новые случаи, которые удастся выявить при последующих обследованиях населения, должны быть у людей с ранее нормальными рентге нограммами. Другими словами, считалось, что диагноз туберкулеза удастся ставить на очень ранних стадиях болезни — в крайнем случае, когда бактерио выделение у больных будет обнаруживаться только методом посева. Однако год за годом значительную часть новых случаев туберкулеза составляли боль ные с выраженными клиническими формами болезни и положительными ре зультатами бактериоскопии. Поскольку у большей части (около 75%) этих больных патологические изменения в легких на предшествующих рентгено граммах отсутствовали, можно было сделать единственное логическое заклю чение: в большинстве случаев бациллярные формы туберкулеза легких разви
Таблица 24
Новые случаи туберкулеза легких с положительными результатами бактериоскопии, выявленные в районе г. Колина, Чехословакияа, в 1965–1972 гг.б
Метод выявления |
1965 |
1966 |
1967 |
1968 |
1969 |
1970 |
1971 |
1972 |
Всего |
|
|
|
|
|
|
|
|
|
|
Клинические |
|
|
|
|
|
|
|
|
|
симптомы |
16 |
6 |
7 |
9 |
8 |
7 |
8 |
10 |
71 |
Массовая |
|
|
|
|
|
|
|
|
|
рентгенография |
– |
14 |
– |
– |
11 |
1 |
– |
4 |
30 |
Другие |
6 |
4 |
2 |
5 |
3 |
3 |
4 |
4 |
31 |
Всего |
22 |
24 |
9 |
14 |
22 |
11 |
12 |
18 |
132 |
|
|
|
|
|
|
|
|
|
|
а Название страны дано в соответствии с принятым на момент исследования. б Источник: пункт 9 в Списке литературы.
91

ВЫЯВЛЕНИЕ И ДИАГНОСТИКА
Рис. 7
Интервалы между последней нормальной рентгенограммой и развитием туберкулеза у больных с различным бактериологическим статусом (Ниигата, Япония)а
(Каждый горизонтальный столбик обозначает все случаи туберкулеза с указанием бак& териологического статуса на момент диагностики).
а Источник: пункты 8–10 в cписке литературы.
лись у больных за очень короткое время. Это предположение в дальнейшем было проверено и подтверждено (рис. 7) [8–10].
На рис. 7 видно, что более чем у половины впервые выявленных больных
сбактериовыделением по методу бактериоскопии туберкулез легких развился за период менее 1 года. Заболевания, где диагноз был подтвержден только по ложительными результатами посева (обычно с минимальными поражениями легких), развились за такое же время. Создается впечатление, что туберкулез ный процесс с самого начала может развиваться как медленно, так и быстро. По еще неизвестным причинам микобактерии туберкулеза в одних очагах по ражения растут и размножаются крайне медленно и поэтому обнаруживаются в очень небольших количествах, тогда как в других очагах они размножаются
снеобычайно высокой скоростью и уже через несколько недель присутствуют в огромных количествах. Поэтому было бы неправильным все случаи деструк тивного туберкулеза с положительными результатами бактериоскопии мазков мокроты расценивать как застарелые или хронические, развившиеся в резуль тате поздней диагностики заболевания вследствие недостаточного внимания со стороны самого больного или врача. Как показано на рис. 7, формы туберкуле за легких с положительными результатами бактериоскопии мазков мокроты мо гут быть столь же старыми или недавними, как и небольшие поражения, сопро
92

КАКОВА РОЛЬ ПЕРИОДИЧЕСКИХ МАССОВЫХ РЕНТГЕНОЛОГИЧЕСКИХ ОБСЛЕДОВАНИЙ НАСЕЛЕНИЯ В ВЫЯВЛЕНИИ НОВЫХ СЛУЧАЕВ ТУБЕРКУЛЕЗА?
Рис. 8
Кумулятивный процентный показатель положительных результатов бактериоскопии мазков мокроты после появления симптомов заболевания у пациентов, признанных в конечном итоге бактериовыделителями, Швеция, 1910–1911 гг. и 1934 г.а
а Источник: пункт 11 в cписке литературы.
вождающиеся бактериовыделением только по методу посева. Более чем в поло вине всех случаев выраженные поражения легких могут развиться менее чем за 1 год у ранее практически здоровых людей с нормальными результатами рент генологического обследования.
Материалы, полученные в ходе исследования в г. Колин (Чехословакия), также показали, что примерно у 4/5 новых больных с ранее нормальными рент генограммами легких туберкулез развился в течение 3 лет. Таким образом, созда ется впечатление, что массовые рентгенологические обследования, проводимые с трехлетними интервалами, в большинстве случаев не позволяют выявить боль ных туберкулезом на ранних стадиях. Даже шестимесячные интервалы могут быть слишком длительными, на что указывают результаты исследования, прове денного в Швеции [11]. Прогрессирование туберкулезного процесса от момента возникновения симптомов заболевания до появления микобактерий в мазках мокроты у большей части больных может быть очень быстрым (рис. 8).
Выводы
Было доказано, что раннее выявление всех случаев туберкулеза легких с бакте риовыделением по данным бактериоскопии (т. е. наиболее опасных источни
93
ВЫЯВЛЕНИЕ И ДИАГНОСТИКА
ков инфекции) с помощью массовых рентгенологических обследований явля ется нерациональным, даже если такие обследования регулярно проводить с короткими интервалами [12]. Большая часть случаев туберкулеза с обильным бактериовыделением развивается в более короткие сроки, чем практически возможные интервалы между повторными рентгенологическими обследовани ями. Кроме того, у 90% больных с бурно прогрессирующим туберкулезом лег ких имеются объективные симптомы болезни, такие, как кашель, лихорадка, снижение массы тела, кашель с мокротой, кровохарканье [13]. Эти симптомы появляются уже вскоре после начала заболевания, вследствие чего больные са ми обращаются за медицинской помощью. Именно поэтому у большинства больных с положительными результатами бактериоскопии туберкулез распо знается не во время проведения рентгенологических обследований, а даже раньше — в обычных медицинских учреждениях, куда больные обращаются по поводу своих жалоб.
В связи с этим массовые рентгенологические обследования населения не могут в настоящее время быть рекомендованы в качестве метода выявления но вых случаев туберкулеза. Более того, отсутствие хорошей дорожной сети, час тые поломки транспорта и рентгеновских установок, высокая стоимость, проб лемы с запасными частями и выполнением ремонтных работ — все это создает дополнительные трудности, препятствующие эффективному проведению мас совых рентгенологических обследований.
Комитет экспертов ВОЗ по туберкулезу в своем девятом докладе [14] под черкнул, что «массовые флюорографические обследования населения как ме тод выявления новых больных туберкулезом являются весьма дорогостоящим мероприятием, даже в странах с высоким распространением этой инфекции. Другие недостатки этого метода заключаются в следующем:
1.Этот метод позволяет обнаруживать лишь незначительную часть новых случаев туберкулеза.
2.Он практически не оказывает влияния на частоту регистрации в дальней шем бациллярных форм легочного туберкулеза, так как они возникают настолько быстро, что успевают развиться во время интервалов между массовыми рентгенологическими обследованиями (таким образом, в бу дущем в течение достаточно долгого времени должны существовать воз можности для диагностики и лечения).
3.Для выполнения рентгенологических обследований необходимо иметь высококвалифицированный технический и медицинский персонал, ко торый может быть использован с большей эффективностью для решения других актуальных задач здравоохранения.
4.Рентгеновское оборудование и транспорт для его перевозки нередко ло маются и не работают месяцами, особенно в странах, где имеются проб
лемы с запасными частями.
Комитет экспертов пришел к заключению, что в настоящее время необхо димо отказаться от политики выявления новых случаев туберкулеза при массо вых рентгенологических обследованиях с помощью передвижных установок.
94
КАКОВА РОЛЬ ПЕРИОДИЧЕСКИХ МАССОВЫХ РЕНТГЕНОЛОГИЧЕСКИХ ОБСЛЕДОВАНИЙ НАСЕЛЕНИЯ В ВЫЯВЛЕНИИ НОВЫХ СЛУЧАЕВ ТУБЕРКУЛЕЗА?
Литература
1.Canetti G. The John Burns Amberson lecture. Present aspects of bacterial resistance in tuberculosis. American Review of Respiratory Disease, 1965, 92:687–703.
2.Riley R.L. et al. Infectiousness of air from a tuberculosis ward. Ultraviolet irradia tion of infected air: comparative infectiousness of different patients. American Review of Respiratory Disease, 1962, 85:511–525.
3.Shaw J.B., Wynn Williams N. Infectivity of pulmonary tuberculosis in relation to sputum status. American Review of Respiratory Disease, 1954, 69:724–732.
4.van Geuns H.A., Meijer J., Styblo K. Results of contact examination in Rotterdam, 1967–1969. Bulletin of the International Union Against Tuberculosis, 1975, 50:107–121.
5.Grzybowski S., Barnett G.D., Styblo K. Contacts of cases of active pulmonary tuber culosis. Bulletin of the International Union Against Tuberculosis, 1975, 50:90–106.
6.Behr M.A. et al. Transmission of Mycobacterium tuberculosis from patients smear negative for acid fast bacilli. Lancet, 1999, 353:444–449.
7.Meijer J. et al. Identification of sources of infection. Bulletin of the International Union Against Tuberculosis, 1971, 45:5–54.
8.Krivinka R. et al. Epidemiological and clinical study of tuberculosis in the district of Kolin, Czechoslovakia. Second report (1965 1972). Bulletin of the World Health Organization, 1974, 51:59–69.
9.Styblo K. et al. Epidemiological and clinical study of tuberculosis in the district of Kolin, Czechoslovakia. Report for the first 4 years of the study (1961–64). Bulletin of the World Health Organization, 1967, 37:819–874.
10.Shimao T. et al. A study on the mode of detection of newly registered pulmonary tubercu losis patients with special reference to their symptoms. Reports on Medical Research Problems of the Japan Anti Tuberculosis Association, 1974, 22:17–41.
11.Berg G. Theprognosis of open pulmonary tuberculosis. A clinical statistical analy sis. In: Lund, Sweden, Hakan Ohlson, 1939:1–207.
12.Toman K. Mass radiography in tuberculosis control. WHO Chronicle, 1976, 30:51–57.
13.Banerji D., Andersen S. A sociological study of awareness of symptoms among per sons with pulmonary tuberculosis. Bulletin of the World Health Organization, 1963, 29:665–683.
14.WHO Expert Committee on Tuberculosis. Ninth report. Geneva, World Health Organization, 1974 (WHO Technical Report Series, No. 552).

16.Чем отличается диагностика туберкулеза у лиц, инфицированных ВИЧ, от постановки диагноза у лиц, не инфицированных ВИЧ?
Э. Харрис (A. Harries)1
Туберкулез легких является наиболее частым проявлением туберкулеза у взрослых, инфицированных ВИЧ. Туберкулез может возникать на любой фазе развития ВИЧ инфекции, а его клинические проявления четко соответ ствуют степени нарушения иммунного статуса пациента. На ранних этапах ВИЧ инфекции, когда иммунный статус пациента нарушен лишь частично, туберкулезный процесс проявляется типичной для него картиной. Процесс поражает преимущественно верхние отделы легких, формируются каверны, и в целом туберкулез представляется таким же, как и в период до появления ВИЧ. По мере нарастания иммунодефицита проявления туберкулеза стано вятся все более атипичными. Появляются признаки, характерные для первич ного периода туберкулезной инфекции, все более частыми становятся по ражения внутригрудных лимфатических узлов, нижнедолевые локализации процесса, внелегочные и диссеминированные процессы [1].
Диагноз туберкулеза легких
Клинические проявления туберкулеза легких обычно остаются одинаковы ми у больных с ВИЧ инфекцией и без нее. Однако жалобы на кашель отмеча ются реже, что может быть связано с менее частым развитием каверн, ослабле нием воспалительных реакций и раздражения слизистой оболочки бронхов в результате снижения клеточного иммунитета [2]. Точно так же более редкими становятся кровохарканья из за слабой выраженности процессов казеозного некроза бронхиальных артерий у ВИЧ инфицированных больных.
Кожные туберкулиновые тесты имеют ограниченное значение при диа гностике туберкулеза у взрослых, хотя они весьма информативны при изучении распространенности туберкулеза в обществе. При активном туберкулезе кож ные реакции на туберкулин могут становиться отрицательными. Например, проведенное в Заире исследование туберкулеза у ВИЧ инфицированных пока зало, что отрицательные реакции на туберкулин имели место всего у 8% боль ных при содержании СD4 лимфоцитов в крови более 500 в 1 мкл, но частота их возрастала до 54% при содержании этих клеток ниже 200 в 1 мкл [3].
1Технический советник Национальной программы борьбы с туберкулезом Малави, Лилонгве (Малави).
96
ЧЕМ ОТЛИЧАЕТСЯ ДИАГНОСТИКА ТУБЕРКУЛЕЗА У ЛИЦ, ИНФИЦИРОВАННЫХ ВИЧ, ОТ ПОСТАНОВКИ ДИАГНОЗА У ЛИЦ, НЕ ИНФИЦИРОВАННЫХ ВИЧ?
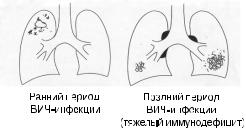
Рис. 9
Рентгенологические изменения при туберкулезе легких у больных с ВИЧ-инфекцией
Бактериоскопия мазков мокроты остается основополагающим методом диа гностики туберкулеза, даже в районах со значительным распространением ВИЧ инфекции. Систематические исследования, проведенные в районах Аф рики, расположенных к югу от Сахары, показали, что микобактерии в мазках мокроты обнаруживаются у большинства больных с сочетанной инфекцией. Тем не менее число случаев с отрицательными результатами бактериоскопии мазков мокроты среди больных туберкулезом легких в сочетании с ВИЧ не сколько выше, чем среди больных только туберкулезом [1, 4]. Кроме того, в маз ках мокроты у ВИЧ инфицированных больных обычно обнаруживают меньшее количество микобактерий, чем у ВИЧ отрицательных пациентов. Из за этого кислотоустойчивые микобактерии могут остаться незамеченными, если не была просмотрена вся площадь мазка под микроскопом большим увеличением.
Рентгенография грудной клетки должна проводиться всем больным при по дозрении на туберкулез легких при отрицательных результатах бактериоско пии мазков мокроты и отсутствии эффекта от назначения антибиотиков ши рокого спектра действия. Бронхиты и пневмонии, вызванные Streptococcus pneumoniae и Haemophilus influenzae и другими обычными патогенами, весьма часто развиваются у ВИЧ инфицированных лиц. Рентгенологических при знаков, патогномоничных только для туберкулеза легких, не существует, хотя классическими ориентирами при этом заболевании остаются апикальное рас положение процесса, формирование каверн, фиброзирование и сморщивание легкого, а также обызвествление. Подобная типичная картина наблюдается у ВИЧ инфицированных больных с пока еще относительно сохраненным им мунитетом. По мере нарастания иммунодефицита картина изменений в легких становится все более атипичной. Инфильтративные изменения все чаще лока лизуются в нижних отделах легких, увеличиваются внутригрудные лимфатиче ские узлы (рис. 9). Нередко рентгенологическая картина легких остается нор мальной [1, 4]. Так, никаких изменений на рентгенограммах грудной клетки не было отмечено у 21% ВИЧ инфицированных больных туберкулезом, на блюдавшихся в США. При этом все пациенты оставались бактериовыделите лями по данным бактериоскопии и/или посева, а количество СD 4 лимфоци тов в крови у них было ниже 200 в 1 мкл [5].
97
ВЫЯВЛЕНИЕ И ДИАГНОСТИКА
Нетуберкулезные заболевания легких у таких больных также могут прояв ляться как характерной, так и атипичной рентгенологической картиной. Это обстоятельство необходимо учитывать при дифференциальной диагностике, особенно у больных с отрицательными результатами бактериоскопии мазков мокроты. Наиболее частыми поражениями легких, напоминающими туберку лез у ВИЧ инфицированных больных, являются бактериальные пневмонии, пневмония, вызванная Pneumocystis carinii, саркома Капоши, грибковые инфек ции и нокардиоз.
Внелегочный туберкулез
Основными проявлениями внелегочного туберкулеза у ВИЧ инфицированных пациентов становятся поражения лимфатических узлов, плеврит, перикардит и милиарный туберкулез [1, 4]. Дифференциальный диагноз внелегочных лока лизаций туберкулеза у ВИЧ инфицированных обычно весьма сложен, в основ ном из за скудости диагностических возможностей. Так, в Объединенной Рес публике Танзании лабораторное подтверждение диагноза внелегочного тубер кулеза удалось получить всего у 18% больных [6].
Проявления внелегочного туберкулеза у ВИЧ инфицированных и ВИЧ не гативных лиц могут ничем не различаться. Однако туберкулезный лимфаденит в условиях ВИЧ инфекции может в ряде случаев протекать остро, напоминая острую гнойную бактериальную инфекцию. Диагноз в таких ситуациях облег чается при проведении пункции с аспирацией, при осмотре биопсированных узлов на присутствие в них макроскопически видимых участков казеозного некроза, прямой бактериоскопии мазков с поверхности разреза. Цереброспи нальная жидкость при туберкулезном менингите у ВИЧ инфицированных может оставаться совершенно нормальной. Особенно труден диагноз диссеми нированных форм туберкулеза. Например, скудную симптоматику диссемини рованного туберкулеза отметили у 44% больных, наблюдавшихся в Кот д’Иву аре и диагностированных только при аутопсии [7]. Циркуляция микобактерий туберкулеза в токе крови может отмечаться как нередкий признак. Обычно у таких больных отмечают также кашель и почти в половине всех случаев — из менения на рентгенограммах грудной клетки [8–10]. Туберкулезный перикар дит относится к нередким поражениям у ВИЧ инфицированных, его диагнос тике помогает характерная деформация срединной тени на рентгенограммах грудной клетки.
Диагностика туберкулеза у детей
Туберкулез легких у ВИЧ инфицированных детей является такой же частой па тологией, как и у взрослых. Диагноз туберкулеза у детей в возрасте до 4 лет все гда был труден, а присоединение ВИЧ инфекции еще более увеличивает эти трудности. Кожная анергия у детей с сочетанием туберкулеза и ВИЧ инфекции наблюдается очень часто, поэтому диагноз туберкулеза в большинстве случаев приходится ставить на основании неспецифических клинических и рентгено
98
ЧЕМ ОТЛИЧАЕТСЯ ДИАГНОСТИКА ТУБЕРКУЛЕЗА У ЛИЦ, ИНФИЦИРОВАННЫХ ВИЧ, ОТ ПОСТАНОВКИ ДИАГНОЗА У ЛИЦ, НЕ ИНФИЦИРОВАННЫХ ВИЧ?
логических признаков. Трудности дифференциальной диагностики туберкуле за легких и других легочных заболеваний у детей с ВИЧ инфекцией приводит к частой гипердиагностике туберкулеза во многих районах.
Дополнительные трудности диагностики
Возникновение ВИЧ существенно затруднило диагностику туберкулеза. Оши бочный диагноз туберкулеза стал чаще встречаться у больных, страдающих от других инфекций, связанных с вызванными ВИЧ нарушениями. Возможности разрешить или хотя бы очертить эту важную проблему весьма невелики. Одна ко число ложноположительных диагнозов туберкулеза составляет лишь малую часть всех регистрируемых случаев туберкулеза, что не опровергает громадного нарастания показателей туберкулеза в районах, эндемичных по ВИЧ инфек ции. Исследование мазков мокроты остается краеугольным камнем диагности ки, позволяя идентифицировать больных, являющихся источниками распро странения туберкулеза.
Литература
1.Raviglione M.C. et al. Tuberculosis and HIV: current status in Africa. AIDS, 1997, 11:S115–S123.
2.Elliott A.M. et al. Impact of HIV on tuberculosis in Zambia: a cross sectional study.
British Medical Journal, 1990, 301:412–415.
3.MukadiYet al. Spectrum of immunodeficiency in HIV 1 infected patients with pul monary tuberculosis in Zaire. Lancet, 1993, 342:143–146.
4.Harries A.D. Tuberculosis in Africa: clinical presentation and management.
Pharmacology and Therapeutics, 1997, 73:1–50.
5.Greenberg S.D. et al. Active pulmonary tuberculosis in patients with AIDS: spec trum of radiographic findings (including a normal appearance). Radiology, 1994, 193:115–119.
6.Richter C et al. Extrapulmonary tuberculosis — a simple diagnosis? Tropical Geographical Medicine, 1991, 43:375–378.
7.Lucas S.B. et al. Contribution of tuberculosis to slim disease in Africa. British Medical Journal, 1994, 308:1531–1533.
8.Shafer R.W. et al. Frequency of Mycobacterium tuberculosis bacteraemia in patients with tuberculosis in an area endemic for AIDS. American Review of Respiratory Disease, 1989, 140:1611–1613.
9.Archibald L.K. et al. Fatal Mycobacterium tuberculosis bloodstream infections in febrile hos pitalized adults in Dar es Salaam, Tanzania. Clinical Infectious Diseases, 1998, 26:290–296.
10.McDonald L.C. et al. Unrecognized Mycobacterium tuberculosis bacteraemia among hospital inpatients in less developed countries. Lancet, 1999, 354:1159–1163.

17.Какова роль определения кожной чувствительности к туберкулину
в диагностике туберкулеза?
Д. Мензиз (D. Menzies)1
Привлекательность кожных туберкулиновых тестов определяется простотой их выполнения, низкой стоимостью, доступностью их проведения и учета. Од нако трактовка результатов этих тестов остается предметом противоречий и недопонимания, которые в значительной степени являются следствием зна чительных расхождений между данными, полученными отдельными исследо вателями. Эти расхождения в итоге отражают не вариации в чувствительности или точности тестов, а преимущественно существенные различия в распро страненности истинно положительных и истинно отрицательных результатов так же, как и встречаемость ложноположительных и ложноотрицательных от ветов, получаемых у разных групп населения.
Туберкулиновые тесты в настоящее время остаются практически единствен ным доступным средством, позволяющим диагностировать туберкулезную ин фекцию. Полезность этих тестов зависит от клинической ситуации и особенно стей конкретной популяции, а также от доступности ресурсов, необходимых для постановки этих тестов. Кожные тесты с туберкулином позволяют иденти фицировать лиц, подверженных высокому риску заболевания туберкулезом, например из числа ВИЧ инфицированных или из тесно контактирующих с больными бактериовыделителями. Лечение латентной туберкулезной инфек ции у данных категорий лиц приносит несомненную пользу (см. главу 51 «Ка кова роль химиотерапии латентной туберкулезной инфекции в программе борьбы с туберкулезом?»).
В то же время туберкулиновые тесты не помогают при диагностике заболева ния туберкулезом и нередко бывают ошибочными, так как могут давать ложно отрицательные и ложноположительные ответы. Так, ложноотрицательные реак ции на туберкулин отмечаются у 10–47% больных с активным туберкулезным процессом [1–4]. Вероятность таких ложноотрицательных реакций увеличива ется у стариков и при распространенных поражениях. Примечательно, что по добная анергия к туберкулину имеет временный характер, так как после лечения в течении 1 мес или более положительные реакции на туберкулин восстанавли ваются у 95% таких больных [5]. Ложноотрицательные результаты туберкулино вых тестов особенно часто встречаются при активном туберкулезе легких, раз
1Директор туберкулезной клиники Монреальского института патологии органов грудной клетки Университета Мак-Гилл, Монреаль (Канада).
100
