
Билет № 6
1.Что такое липиды? Классификация липидов и функции в организме.
Ответ- Липиды – это группа разнородных по химическому строению органических веществ, общим свойством которых является их нерастворимость в воде.
Функции липидов в организме:
энергетическая: запасание и хранение энергии (нейтральные жиры). При расщеплении 1 г нейтрального жира выделяется около 9 ккал или 38 кДж, что более чем в 2 раза превышает выход энергии при расщеплении 1 г углеводов или белков; защитная (липидный слой кожи животных защищает их от механических и температурных воздействий); структурная (многие липиды являются структурными компонентами клеточных мембран); регуляторная (некоторые гормоны имеют липидную природу, например, половые).
Классификация
Липиды бывают простые и сложные. Простые состоят из двух компонентов (например, нейтральные жиры содержат глицерин и жирные кислоты), а сложные – более чем из двух.К простым липидам относятся жиры (триглицеролы или нейтральныежиры) и воски. Их обязательный компонент – жирные кислоты.
2.Назовите способы и «маршруты» транспорта холестерина в организме. Укажите источники( экзогенные и эндогенные) холестерина, его использование и выведения из организма.
Ответ- Транспортными формами липидов являются липопротеины – сферические частицы с гидрофильной оболочкой, образованной фосфолипидным монослоем, апобелками, свободным холестеролом, и гидрофобным ядром, состоящим из эфиров холестерола и триацилглицеролов. Известны четыре основных класса липопротеинов крови: хиломикроны (ХМ), липопротеины очень низкой плотности (ЛПОНП), липопротеины низкой плотности(ЛПНП), липопротеины высокой плотности (ЛПВП) и множество промежуточных форм липопротеинов.ХМ образуются в энтероцитах из ресинтезированных липидов экзогенного происхождения. Они сначала проникают в лимфатическую систему, затем в общий кровоток, где на уровне капилляров различных тканей подвергаются катаболизму под действием липолитического фермента – липопротеинлипазы. Этот фермент активируется при наличии в крови гепарина и при контакте с апобелком, находящемся на оболочке ХМ. Продукты гидролиза –свободные жирные кислоты и глицерол переходят в ткани, где либо окисляются, либо вновь подвергаются эстерификации. В цитозоле клеток многих тканей обнаружен белок, связывающий жирные кислоты, получивший название Z-белка. Считают, что подобно сывороточному альбумину, осуществляющему внеклеточный транспорт длинноцепочечных жирных кислот, Z-белок обеспечивает их внутриклеточный транспорт.Хиломикроны, обедненные ТАГ в результате катаболизма, превращаются в остаточные (ремнантные) формы, которые утилизируются печенью.Таким образом, хиломикроны снабжают ткани жирными кислотами. Максимальная концентрация ХМ в плазме крови отмечается в абсорбтивную фазу после приема жирной пищи, через 4-6 ч они практически исчезают из крови.В крови, взятой натощак, ХМ в норме почти нет.ЛПОНП в небольшом количестве образуются в энтероцитах тонкого кишечника и поступают в кровь. Основным местом их образования является печень. ЛПОНП транспортируют, в основном эндогенные ТАГ и ХС из печени. Катаболизм их осуществляется в крови под действием тех же липолитических ферментов, которые гидролизуют ТАГ в составе ХМ, в результате чего ЛПОНП теряют большую часть ТАГ. В крови ЛПОНП интенсивно обмениваются, забирая у зрелых ЛПВП часть холестерола, теряя ТАГ, апобелки Е и С. Метаболизм ЛПОНП в крови приводит к трансформации их в ЛПНП. ЛПНП – основные холестеролпереносящие липопротеины, образуются в крови, в основном из ЛПОНП. Транспортируются кровью к тем внепеченочным тканям, на поверхности которых имеется большое количество белков-рецепторов ЛПНП (надпочечники, половые железы, селезенка, кожа и др.).
Апобелок В100, находящийся в оболочке ЛПНП, контактирует с белком-рецептором ЛПНП, в результате чего ЛПНП затягивается в окаймленную ямку, образованную мембранным белком клатрином, которая далее трансформируется в окаймленную везикулу, затем – в эндосому, сливающуюся с лизосомой. Ферменты лизосомы гидролизуют содержимое ЛПНП:апобелок до аминокислот, ТАГ, ФЛ и ЭХС – на составляющие их компоненты.
Холестерин в организме человека бывает 2 видов:
1) холестерин, поступающий с пищей через ЖКТ и называемый экзогенный
2) холестерин, синтезируемый из Ац – КоА - эндогенный.
3.Опишите реакции биосинтеза жирных кислот. Подсчитайте затраты энергии. Опишите регуляцию биосинтеза жирных кислот.
Ответ- .Биосинтез жирных кислот, физиологическое значение в синтезе жирных кислот протекает в цитоплазме клетки. В митохондриях в основном происходит удлинение существующих цепей жирных кислот.
Суммарное уравнение биосинтеза пальмитиновой кислоты из ацетил-КоА в результате реакций семи циклов записывается следующим образом:
8 ацетил-Коа + 7 АТФ + 14 (НАДФ∙Н + Н+) → пальмитат + 14 НАДФ+
+ 8 НS-КоА + 7 АДФ + 7 Н3РО4 всего обр.129 АТФ
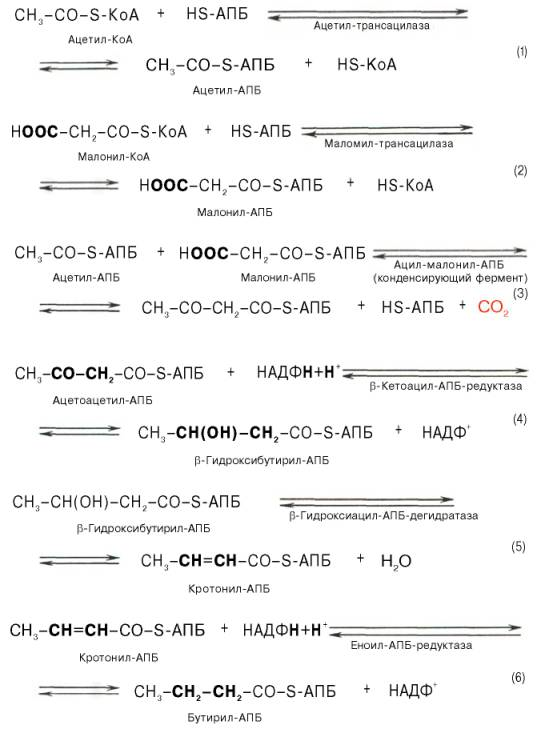
Реакции биосинтеза ЖК
Скорость биосинтеза жирных кислот определяется главным образом скоростью ацетил-СоА - карбоксилазной реакции, в результате которой образуется малонил-СоА. Ацетил-СоА—карбоксилаза - это аллостерический фермент, который в отсутствие цитрата, играющего роль активирующего модулятора, проявляет очень низкую активность. Повышение концентрации цитрата в митохондриях приводит к тому, что при помощи челночного механизма он начинает поступать в цитозоль. Появление цитрата в цитозоле служит аллостерическим сигналом, означающим, что цикл лимонной кислоты перегружен «топливом» и что избыток ацетил-СоА должен запасаться в виде жира. Связываясь с аллостерическим участком ацетил-СоА — карбоксилазы, цитрат значительно ускоряет превращение ацетил-СоА в малонил-СоА. В цитозоле цитрат используется также как источник ацетил-СоА, который необходим для синтеза жирных кислот. В том случае, когда пальмитоил-СоА (продукт синтеза жирных кислот и непосредственный предшественник триацилглицеролов) образуется в избыточных количествах, он играет роль аллостерического ингибитора ацетил-СоА — карбоксилазы. Поскольку жирные кислоты запасаются не в свободном виде, а в форме триацилглицеролов, концентрация глицеролфосфата (одного из предшественников триацилглицеролов) может оказывать регулирующее влияние на синтез жирных кислот.
4.Биохимические причины и последствия нарушения переваривания и всасывания липидов и жирорастворимых витаминов.
Ответ- Нарушения переваривания и всасывания жиров. Стеаторея
Нарушение переваривания липидов может быть при:
1) нарушение оттока жёлчи из жёлчного пузыря (желчекаменная болезнь, опухоль). Уменьшение секреции жёлчи вызывает нарушение эмульгирования липидов, что ведет к снижению гидролиза липидов пищеварительными ферментами;
2) нарушение секреции сока поджелудочной железы приводит к дефициту панкреатической липазы и снижает гидролиз липидов.
Нарушение переваривания липидов тормозит их всасывание, что приводит к увеличению количества липидов в фекалиях — возникает стеаторея (жирный стул). В норме в фекалиях липидов не более 5%. При стеаторее нарушается всасывание жирорастворимых витаминов (A, D, Е, К) и незаменимых жирных кислот (витамин F), поэтому развиваются гиповитаминозы жирорастворимых витаминов. Избыток липидов связывает вещества нелипидной природы (белки, углеводы, водорастворимые витамины), и препятствует их перевариванию и всасыванию. Возникают гиповитаминозы по водорастворимым витаминам, белковое и углеводное голодание. Непереваренные белки подвергаются гниению в толстой кишке.
5.Атеросклероз: опишите нарушения в обмене липидов, приводящие к его развитию.
Ответ- Атеросклероз – это патология, характеризующаяся появлением атерогенных бляшек на внутренней поверхности сосудистой стенки. Одна из основных причин развития такой патологии – нарушение баланса между поступлением холестерола с пищей, его синтезом и выведением из организма. У пациентов, страдающих атеросклерозом, повышены концентрации ЛПНП и ЛПОНП. Существует обратная зависимость между концентрацией ЛПВП и вероятностью развития атеросклероза. Это согласуется с представлениями о функционировании ЛПНП как переносчиков ХС в ткани, а ЛПВП – из тканей.
Базовой метаболической «предпосылкой» развития атеросклероза является гиперхолестеролемия. (повышенное содержание холестерола в крови). Гиперхолестеролемия развивается:
· вследствие избыточного поступления ХС, углеводов и жиров;
· генетической предрасположенности, заключающейся в наследственных дефектах структуры рецепторов ЛПНП или апоВ-100, а также в повышенном синтезе или секреции апоВ-100 (в случае семейной комбинированной гиперлипидемии, при которой в крови повышены концентрации и ХС и ТАГ).
Важную роль в механизмах развития атеросклероза играет модифицирование ЛП. Изменения нормальной структуры липидов и белков в составе ЛПНП делает их чужеродными для организма и поэтому более доступными для захвата фагоцитами. Модифицирование ЛП может происходить по нескольким механизмам:
- гликозилирование белков, происходящее при увеличении концентрации глюкозы в крови;
- перекисная модификация, приводящая к изменениям липидов в липопротеинах и структуры апоВ-100;
- формирование аутоиммунных комплексов ЛП-антитело (изменённые ЛП могут становиться причиной образования аутоантител).
Модифицированные ЛПНП поглощаются макрофагами. Этот процесс не регулируется количеством поглощенного ХС, как в случае его поступления в клетки через специфические рецепторы, поэтому макрофаги перегружаются ХС и превращаются в «пенистые клетки», которые проникают в субэндотелиальное пространство. Это приводит к формированию липидных пятен или полосок в стенке кровеносных сосудов. На этой стадии эндотелий сосудов может сохранять свою структуру. При увеличении количества пенистых клеток происходит повреждение эндотелия. Повреждение способствует активации тромбоцитов. В результате они секретируют тромбоксан, который стимулирует агрегацию тромбоцитов, а также начинают продуцировать тромбоцитарный фактор роста, стимулирующий пролиферацию гладкомышечных клеток. Последние мигрируют из медиального во внутренний слой артериальной стенки, способствуя таким образом росту бляшки. Далее происходит прорастание бляшки фиброзной тканью, клетки под фиброзной оболочкой некротизируются, а ХС откладывается в межклеточном пространстве. На последних стадиях развития бляшка пропитывается солями кальция и становится очень плотной. В области бляшки часто образуются тромбы, перекрывающие просвет сосуда, что приводит к острому нарушению кровообращения в соответствующем участке ткани и развитию инфаркта.
6. Тесты NN: 172,175,178,230,232 Ситуационные задачи NN: 91,101,107
