
- •Неотложная помощь при сердечно - сосудистой недостаточности
- •План:
- •ЧАСТЬ I
- •Анатомия сердца
- •Стенки камер состоят из сердечных мышечных волокон – миокарда,
- •Строение кровеносной системы
- •Физиология работы сердца.
- •Часть II
- •Распространенные заболевания
- •АТЕРОСКЛЕРОЗ — хроническое сердечно-сосудистое заболевание, которое характеризуется уплотнением артериальной стенки за счет разрастания
- •Ишемическая болезнь сердца (ИБС)
- •Аритмия сердца – нарушение частоты или последовательности сердечных сокращений: учащение (тахикардия) или замедление
- •Гипертония – это повышенное артериальное давление. Предрасполагают к развитию гипертонии стрессы, курение, адинамия,
- •Инсульт (апоплексический удар) —
- •Часть III
- •Определение
- •Среди основных причин смерти,
- •История реанимации
- •Причины остановки кровообращения.
- •Помощь при остановке дыхания и сердечной деятельности:
- •Измерения пульса на лучевой артерии
- •Измерение пульса у новорожденных проводится чаще всего на плечевой артерии.
- •Непрямой массаж
- •Проведение непрямого массажа сердца у новорожденного.
- •Во многих медицинских учреждениях используются современные фантомы идентичные живому ребёнку. Это позволяет наиболее
- •В случае успешно проведенных реанимационных мероприятий необходимо:
- •Введение лидокаина детям:
- •Лидокаин в старой и новой упаковках:
- •Некоторые заболевания
- •Ревматизм.
- •Врождённые пороки
- •Причины врождённых пороков сердца:
- •Дефект межпредсердной
- •Дефект межжелудочковой
- •Стеноз легочной артерии.
- •Открытый артериальный проток.
- •Тетрада Фалло.
- •Врождённые пороки сердца лечат только оперативно!
- •Показания к хирургическому лечению:
- •Искусственное сердце
- •Часть IV
- •хроническая сердечная недостаточность.
- •Клинические признаки ХСН
- •Цели при лечении ХСН
- •Патогенез сердечной недостаточности при различных заболеваниях
- •Печень при острой и хронической недостаточности:
- •Сердечная недостаточность губительно влияет на все органы
- •Механизм развития отёков у больных
- •Локализация отёков:
- •Шесть путей достижения поставленных целей при лечении декомпенсации:
- •Диета больных ХСН.
- •Кахексия.
- •Режим физической активности
- •Препарат для лечения хронической сердечной недостаточности:
- •Спасибо за внимание!

хроническая сердечная недостаточность.
ХСН - заболевание с комплексом характерных
симптомов (одышка, утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме. Первопричиной является ухудшение способности сердца к наполнению или опорожнению, обусловленное повреждением миокарда, а также дисбалансом вазоконстрикторных и вазодилатирующих нейрогуморальных систем.

Клинические признаки ХСН
Слабость, утомляемость и ограничение активности.
Одышка.
Сердцебиение.
Застой в легких.
Отеки.
Увеличение печени.
Асцит.
Набухание шейных вен.
Приступообразный кашель.

Цели при лечении ХСН
•Улучшение прогноза (продление жизни).
•Устранение симптомов заболевания - одышки, сердцебиения, повышенной утомляемости и задержки жидкости в организме.
•Защита органов-мишеней (сердце, почки, мозг, сосуды, мускулатура) от поражения.
•Уменьшение числа госпитализаций.
•Улучшение "качества жизни".

Патогенез сердечной недостаточности при различных заболеваниях
Ишемическая Болезнь Сердца
Развитие острого инфаркта миокарда (ОИМ) с последующим очаговым снижением сократимости миокарда и дилатацией полости ЛЖ (ремоделирование) является наиболее частой причиной ХСН. При длительно существующей коронарной недостаточности без инфаркта миокарда может прогрессировать потеря жизнеспособности миокарда, диффузное снижение сократимости ("спящий" миокард), дилатация камер сердца и развитие симптомов ХСН.
Артериальная Гипертония
Изменения миокарда ЛЖ, получившие название гипертонического сердца, также могут быть причиной ХСН. Причем у многих таких больных долгое время сохраняются нормальными сократимость миокарда и ФВ ЛЖ, а причиной декомпенсации могут быть нарушения наполнения сердца кровью в диастолу.

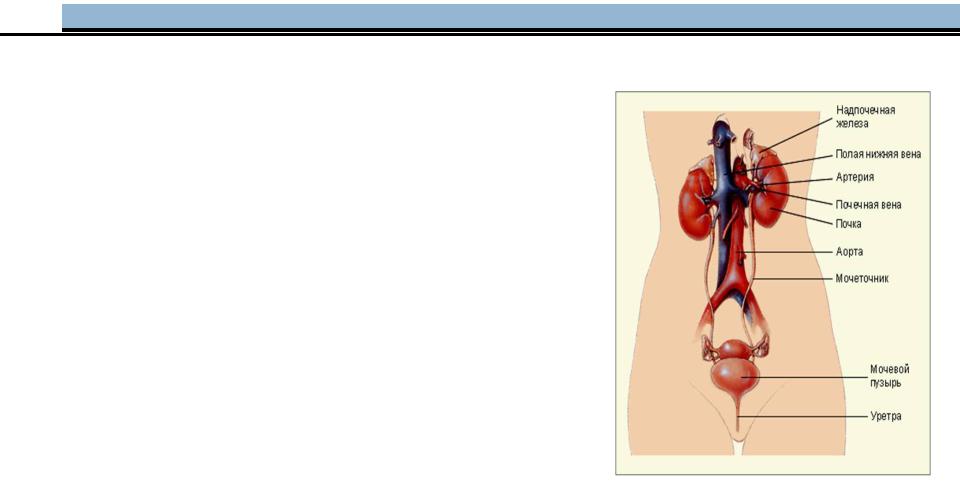
Печень при острой и хронической недостаточности:
У всех больных с сердечной недостаточностью возможно развитие пассивного застоя, гипоксемических некрозов, фиброза печени и в редких случаях кардиального цирроза печени.
Сердечная недостаточность губительно влияет на все органы
 и их функции:
и их функции:
При сердечной недостаточности развивается гипопротеинемия. Основной причиной у больных с нефротическим синдромом являются большие потери альбуминов с мочой и перемещение их в ткани. Кроме того, имеют значение повышенный катаболизм альбуминов, нарушение белоксинтезирующей функции печени. Уменьшение содержания g- глобулинов в крови больных прежде всего с нарушением их синтеза. В ответ на снижение внутрипочечного давления почки вырабатывают ренин ,под его действием из ангиотезиногена образуется Ангиотензин.
Ангиотензин — олигопептидный гормон, который вызывает вазоконстрикцию (сужение
сосудов) и повышение кровяного давления,
обладает прямым эффектом на проксимальные канальцы, что увеличивает задержку натрия.

Механизм развития отёков у больных
ссердечной недостаточностью:
Отеки- скопление жидкости в подкожной клетчатке. В одних случаях отеки появляются сравнительно рано и достигают больших размеров, в других наступает полное нарушение кровообращения при сравнительно малой отечности кожи и подкожной клетчатки. В основном отеки у сердечных больных развиваются в связи с извращением давления в капиллярах и нарушением проницаемости их мембран, следовательно, носят характер гидростатических отеков. Согласно гемодинамическим условиям, аортальные поражения ведут к отекам лишь в финальной стадии. Отеки сначала появляются в наиболее низких местах: на лодыжках у ходячих больных, на пояснице, затем на груди, руках и лице у лежачих. При недостаточности кровообращения отеки, появляясь во время движения, исчезают в покое; при дальнейшем развитии недостаточности отеки не только не исчезают, но поднимаются все выше. Нажимание пальцем оставляет на ногах глубокую ямку. Отеки могут достигать огромных размеров (кожа лоснится и может лопнуть). Состояние больных отягчается еще тем, что, вследствие скопления жидкости в полостях (брюшной, плевральной, околосердечной сумке) и высокого стояния диафрагмы, больные из-за расстройства дыхания не могут лежать, а проводят все время в кресле или в кровати со спущенными ногами. При сидячем положении кровообращение облегчается, так как часть крови выключается из кругооборота (скапливается в конечностях) и, кроме того, диафрагма стоит ниже.
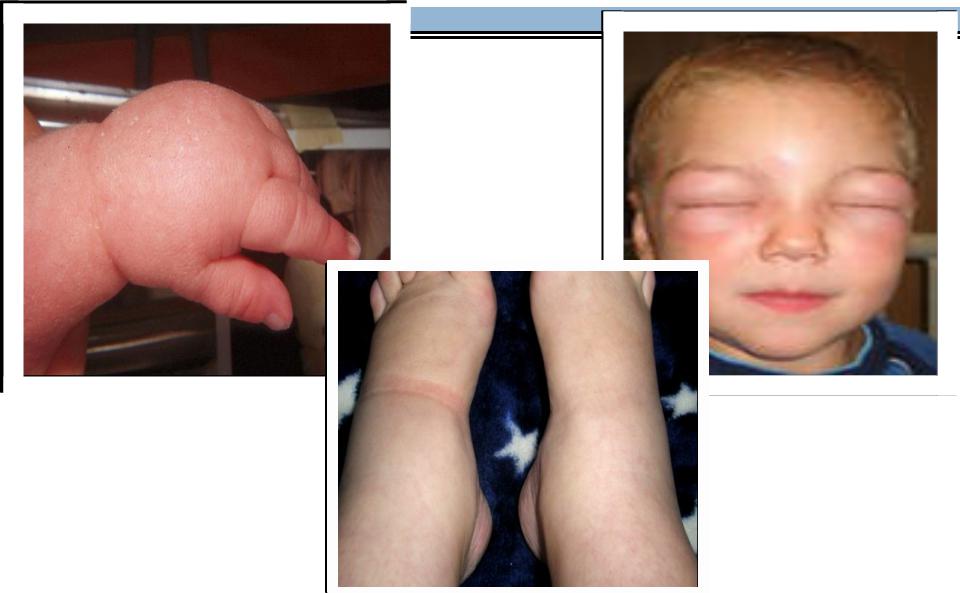
Локализация отёков:

Шесть путей достижения поставленных целей при лечении декомпенсации:
•Диета
•Режим физической активности
•Психологическая реабилитация, организация врачебного контроля, школ для больных с ХСН
•Медикаментозная терапия
•Электрофизиологические методы терапии
•Хирургические, механические методы лечения
Как видно, медикаментозное лечение представляет собой хотя и очень важную составляющую, но находящуюся в этом списке
на четвертой позиции. Игнорирование немедикаментозных методов борьбы с ХСН затрудняет достижение конечного успеха и снижает эффективность лечебных (медикаментозных) воздействий.

Диета больных ХСН.
Общие рекомендации
Диета больных при ХСН должна быть калорийной, легко усвояемой. Оптимальным вариантом является использование в питании нутритивных смесей. В пище максимально должно быть ограничено количество соли - это намного эффективнее, чем ограничение приема жидкости. Больной должен принимать не менее 750 мл жидкости при любой стадии ХСН.
Ограничение соли
Ограничение соли имеет 3 уровня:
1-й - ограничение продуктов, содержащих большое количество соли, суточное потребление хлорида натрия менее 3 г/сут (при I ФК ХСН)
2-й - плюс не подсаливание пищи и использование при ее приготовлении соли с низким содержанием натрия, суточное потребление хлорида натрия 1,2 -1,8 г/сут (II - Ш ФК ХСН);
3-й - плюс приготовление пищи без соли, суточное потребление хлорида натрия
Важно! если пациент с ХСН жалуется на постоянную жажду, причиной этого может быть альдостеронемия , что приводит к избыточной продукции антидиуретического гормона. В таких случаях, кроме назначения альдактона, приходится временно разрешать пациенту прием жидкости и идти на внутривенное введение электролитных растворов
.
