
Неотложная помощь / Vertkin_A.L.,_Xubutiya_M.Sh._Rukovodstvo_po_skoroj_medicinskoj_pomoshchi_(GE'OTAR-Media,_2007)(ru)(786s)
.pdf
140 ■ Глава 4
■Жаропонижающие препараты показаны при лихорадке выше 39 °С у больных без осложнений и сопутствующих заболеваний, а при наличии последних при температуре тела выше 38 °С.
Парацетамол (обладает анальгетической активностью при болевом синдроме слабой и умеренной выраженности) принимают внутрь по 500 мг с большим количеством жидкости (максимальная разовая доза 1 г, максимальная суточная доза 4 г). Возможные побочные эффекты: агранулоцитоз, анемия, тромбоцитопения, аллергические реакции (после 5 дней лечения проводят анализ периферической крови). Противопоказания: гиперчувствительность. С осторожностью при печёночной и почечной недостаточности, беременности.
■Для обезболивания при плевральной боли применяют ненаркотические анальгетики.
Кеторолак в/в 30 мг (1 мл), дозу необходимо вводить не менее чем за 15 сек (при внутримышечном введении анальгетический эффект развивается через 30 мин); препарат также обладает жаропонижающим эффектом. Не следует сочетать кеторолак с парацетамолом из-за повышения нефротоксичности.
Лорноксикам принимают внутрь по 8 мг, запивая стаканом воды. Препарат также обладает жаропонижающим эффектом.
■При бронхообструкции (свистящее дыхание) показаны бронходилататоры.
Сальбутамол ингаляционно 1–2 дозы (100–200 мкг) аэрозоля или через небулайзер (2,5–5 мг). При выраженной бронхообструкции рассмотреть целесообразность системного введения глюкокортикоидов.
■При тяжёлой пневмонии и артериальной гипотензии (АД <90/60 мм рт.ст.) начать восполнение потери жидкости (при повышении температуры на 1 °С количество жидкости в организме уменьшается на 500 мл/сут).
0,9% р-р натрия хлорида — 400 мл в/в, быстрая инфузия.
5% р-р декстрозы — 400 мл в/в, быстрая инфузия.
Внимание, не следует назначать жаропонижающие или анальгетические препараты, так как это может привести к усугублению артериальной гипотензии.
■При сохраняющейся артериальной гипотензии после восполнения ОЦК применяют вазопрессорные амины до достижения систолического АД 90 мм рт.ст.
Допамин в/в капельно со скоростью 4–10 мкг/(кг×мин), но не более 15– 20 мкг/(кг×мин) (развести 200 мг допамина в 400 мл 0,9% р-ра натрия хлорида или 5% р-ра декстрозы и вводить по 2–11 капель в минуту). Капельную инфузию нельзя прекращать резко; необходимо постепенное снижение скорости введения. Противопоказания: феохромоцитома, фибрилляция желудочков.
■Постоянный контроль функции дыхания и сердечно-сосудистой системы (ЧСС и АД).
■Готовность к проведению ИВЛ и реанимационных мероприятий.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
■Тяжёлая пневмония или развитие осложнений являются показанием к экстренной госпитализации в отделение интенсивной терапии, транс-

Неотложные состояния при заболеваниях органов дыхания ■ 141
портировка больного на носилках (предупреждение развития ортостатического коллапса), предпочтительно лёжа на больном боку.
■Среднетяжёлая пневмония у лиц старше 60 лет и/или с факторами риска — целесообразна госпитализация в пульмонологическое или терапевтическое отделение.
■Социальные показания: невозможность адекватного ухода и выполнения врачебных предписаний в домашних условиях.
Пациенты в стабильном состоянии, с нетяжёлой пневмонией и отсутствием социальных показаний к госпитализации могут быть оставлены на амбулаторное лечение.
РЕКОМЕНДАЦИИ ДЛЯ ОСТАВЛЕННЫХ ДОМА БОЛЬНЫХ
■Амбулаторное проведение рентгенографии грудной клетки в двух проекциях, общего анализа крови и, по возможности, биохимического исследования крови (мочевина, креатинин, аминотрансферазы, электролиты).
■Консультация и наблюдение участкового терапевта.
■В связи с тем, что рутинная микробиологическая диагностика пневмонии в амбулаторной практике недостаточно информативна и не оказывает существенного влияния на выбор антибактериального препарата, следует назначить пероральный приём антибиотика:
нетяжёлая пневмония у пациентов в возрасте до 60 лет без сопутствующих заболеваний — амоксициллин или макролиды (альтернативные препараты — респираторные фторхинолоны);
нетяжёлая пневмония у пациентов старше 60 лет и/или с сопутствующими заболеваниями — «защищённые» аминопенициллины или цефуроксим (альтернативные препараты — респираторные фторхинолоны).
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
■Применение глюкокортикоидов для повышения АД не обосновано и повышает риск развития тяжёлых септических осложнений.
■Назначение иммуномодуляторов, биогенных стимуляторов, витаминов, антигистаминных ЛС нецелесообразно в связи с отсутствием доказательств их эффективности.
■Курсовое лечение НПВС нецелесообразно, потому что данные препараты следует назначать на ограниченный период времени до достижения жаропонижающего и/или аналгезирующего эффекта.
■Не следует рекомендовать приём следующих антибактериальных ЛС:
гентамицина — аминогликозиды неактивны в отношении пневмококка и атипичных возбудителей;
ампициллина внутрь — низкая биодоступность препарата (40%) по сравнению с амоксициллином (75–93%);
ко-тримоксазола — высокая резистентность в России S. pneumoniae и H. influenzae, наличие более безопасных препаратов.
■Не следует рекомендовать приём нистатина с профилактической целью, включая лиц с иммуносупрессией (неэффективен), потому что это приводит к дополнительным побочным эффектам терапии и необоснованным экономическим затратам.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ ЛЕКАРСТВЕННЫХ СРЕДСТВ
■ Парацетамол, таблетки по 50 мг, 100 мг, 200 мг, 500 мг.

142■ Глава 4
Дети: суточную дозу назначают в 3–4 приёма. Максимальная суточная доза зависит от массы тела:
–до 6 мес (до 7 кг) — 350 мг;
–до 1 года (до 10 кг) — 500 мг;
–до 3 лет (до 15 кг) — 750 мг;
–до 6 лет (до 22 кг) — 1000 мг;
–до 12 лет (до 40 кг) — 2000 мг.
Взрослые: 500 мг внутрь с большим количеством жидкости (максимальная разовая доза 1000 мг). Максимальная суточная доза 4000 мг.
■Кеторолак, ампулы по 1 мл (30 мг/мл).
Дети: до 16 лет безопасность и эффективность не установлены.
Взрослые: 30 мг в/м или в/в медленно (вводить не менее 15 с). Максимальная разовая доза 60 мг. Максимальная суточная доза 90 мг.
■Лорноксикам (например, ксефокам♥), таблетки по 8 мг.
Дети: до 18 лет безопасность и эффективность не установлены.
Взрослые: 8 мг внутрь, запивая стаканом воды.
■Сальбутамол (например, вентолин♥) аэрозоль для ингаляций дозированный (100 мкг/доза).
Дети: по 100 мкг (важно соблюдать технику ингаляции или применять через небулайзер).
Взрослые: по 100–200 мкг (важно соблюдать технику ингаляции).
■Допамин, 4% р-р в ампулах по 5 мл (40 мг/мл).
Дети: в/в в дозе 4–6 (максимально 10) мкг/(кг×мин). Применять с осторожностью.
Взрослые: в/в в дозе 2–10 мкг/(кг×мин).
Алгоритм неотложной помощи при пневмонии представлен на рис. 4-2.
ГНОЙНЫЕ ОСЛОЖНЕНИЯ ПНЕВМОНИИ
Острый гнойный плеврит (экссудативный плеврит) — воспаление плевры с образованием гнойного экссудата. Характерные клинические проявления:
■резкие боли в соответствующей половине грудной клетки;
■повышение температуры до 38,5–39 °С;
■дыхательная недостаточность;
■кашель с выделением гнойной мокроты.
При осмотре выявляют симптомы интоксикации, ограничение дыхательных движений одной половины грудной клетки, при перкуссии — притупление перкуторного звука, при аускультации — резкое ослабление дыхания (чаще оно вовсе не проводится).
Все больные с гнойным плевритом должны быть госпитализированы. При тяжёлом состоянии — в отделение интенсивной терапии.
Эмпиема плевры (пиоторакс, гнойный плеврит) — скопление гноя в плевральной полости. Начало острой эмпиемы плевры маскируют симптомы первичного заболевания. В течение 2–3 сут быстро развиваются симптомы, характерные для тяжёлой гнойной инфекции и экссудативного плеврита:
■боли в соответствующей половине грудной клетки при дыхании и кашле;
■температура тела 39–40 °С (суточные колебания 2–4 °С), возможен озноб;
■одышка.
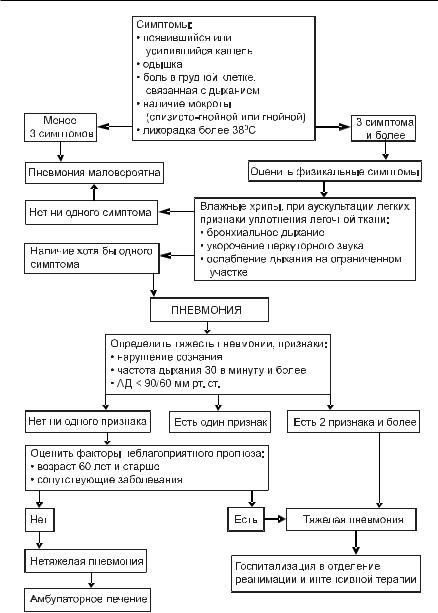
Неотложные состояния при заболеваниях органов дыхания ■ 143
Рис. 4-2. Алгоритм неотложной помощи при пневмонии.

144 ■ Глава 4
Когда гнойный процесс переходит на ткани грудной клетки, боль в боку усиливается, возникают припухлость тканей и флюктуация (чаще всего в подмышечной области), образуется кожный свищ.
При прорыве гнойной полости (из лёгкого, печени и т.д.) в плевру возможна симптоматика плеврального шока:
■резкая боль;
■одышка;
■сердечно-сосудистая недостаточность.
Если в области дефекта висцеральной плевры образуется клапанный механизм, наблюдается клиническая картина напряжённого пневмоторакса.
При прорыве эмпиемы в просвет бронха усиливается кашель, резко увеличивается количество выделенной мокроты, соответствующей по своему характеру содержимому плевральной полости. При формировании бронхоплеврального свища достаточного диаметра гнойный экссудат отходит при определённом положении больного.
В начале острой эмпиемы обнаруживают:
■ограничение подвижности соответствующей половины грудной клетки при дыхании;
■при перкуссии — укорочение звука над зоной расположения экссудата;
■при аускультации — дыхание резко ослаблено или вообще не прослушивается;
■выбухание и болезненность в области межрёберных промежутков. При прорыве эмпиемы в просвет бронха:
■грудная клетка на стороне эмпиемы отстаёт в акте дыхания;
■при перкуссии — в нижних отделах звук укорочен, верхняя граница тупости соответствует линии Дамуазо, при пиопневмотораксе уровень верхней границы тупости горизонтальный;
■при аускультации — дыхание ослаблено, у верхней границы экссудата
может прослушиваться шум трения плевры.
Все больные с подозрением на эмпиему плевры должны быть госпитализированы в зависимости от тяжести состояния в отделение интенсивной терапии, хирургическое или терапевтическое отделения.
Абсцесс лёгкого — патологический процесс, характеризующийся формированием ограниченной полости в лёгочной ткани в результате её некроза
игнойного расплавления под действием неспецифических возбудителей.
Вначале заболевания (до вскрытия абсцесса в бронх, в среднем первые 7–10 дней) у больных наблюдают:
■ высокую, иногда гектическую температуру; ■ озноб, повышенную потливость; ■ боли в грудной клетке; ■ признаки интоксикации;
■ сухой или малопродуктивный кашель;
■ одышку и тахикардию.
При физикальном обследовании:
■ограничение дыхательной экскурсии грудной клетки на «больной» стороне, особенно при значительном объёме абсцесса или его субплевральной локализации;
■при перкуссии — укорочение звука над зоной абсцесса;

Неотложные состояния при заболеваниях органов дыхания ■ 145
■при аускультации — жёсткий оттенок дыхания, часто крепитирующие хрипы, иногда шум трения плевры; над другими отделами лёгких нередко выслушивают разнокалиберные сухие и влажные хрипы. При наличии выпота в плевральной полости дыхание резко ослаблено или вообще может отсутствовать;
■при надавливании и постукивании по грудной клетке в проекции формирующегося гнойника — выраженная болезненность (симптом Крюкова).
После вскрытия абсцесса в бронх отмечают:
■обильное отхождение гнойной мокроты «полным ртом», нередко с неприятным запахом, иногда с примесью крови и зловонным запахом, не исключено лёгочное кровотечение;
■снижение температуры;
■уменьшение интоксикации;
■улучшение самочувствия.
При физикальном обследовании:
■при перкуссии — полость в лёгком;
■при аускультации — бронхиальное дыхание с амфорическим оттенком. Пациентов экстренно госпитализируют в отделение интенсивной тера-
пии или отделение торакальной хирургии.
БРОНХИАЛЬНАЯ АСТМА
Статья «Бронхиальная астма у детей» находится в разделе 14 «Неотложные состояния в педиатрии»
Бронхиальная астма — заболевание дыхательных путей, в основе которого лежит хроническое воспаление и гиперреактивность бронхов с бронхиальной обструкцией, изменяющейся с течением времени. Причина вызова СМП — острый приступ удушья, обусловленный полностью или частично обратимой бронхообструкцией.
Астматический статус — тяжёлое и опасное для жизни состояние — затянувшийся приступ удушья, не купирующийся обычными противоастматическими ЛС в течение нескольких часов.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Причины, провоцирующие обострение бронхиальной астмы:
■контакт с причинно-значимым аллергеном;
■неспецифические раздражающие факторы внешней среды — табачный дым, выхлопные газы, физическая и эмоциональная нагрузка и другие;
■инфекционное заболевание;
■приём НПВС при аспириновой форме.
Механизмы обструкции дыхательных путей:
■спазм гладких мышц бронхов;
■отёк слизистой оболочки бронхиального тракта;
■гиперсекреция с образованием слизистых пробок;
■склероз стенки бронхов при длительном и тяжёлом течении заболевания.
Данные патологические процессы способствуют значительному повышению сопротивления бронхиального дерева, превышающему эластическую силу лёгких и грудной клетки, обеспечивающую выдох (экспираторное удушье).

146 ■ Глава 4
КЛАССИФИКАЦИЯ
Обострение бронхиальной астмы может быть в виде острого приступа или затяжной бронхиальной обструкции.
■Острый приступ — эпизод прогрессивного нарастания кашля, одышки, появление свистящих хрипов, удушья, чувства нехватки воздуха или различное сочетание этих симптомов при резком снижении ПСВ.
■Затяжная бронхиальная обструкция — длительное (дни, недели) затруднение дыхания с клинически выраженным синдромом бронхиальной обструкции, на фоне которого могут повторяться острые приступы удушья различной степени тяжести.
По степени тяжести обострения бронхиальной астмы:
■лёгкая;
■среднетяжёлая;
■тяжёлая;
■жизнеугрожающая (астматический статус).
Осложнения бронхиальной астмы
■Лёгочные:
пневмония;
ателектаз;
пневмоторакс;
пневмомедиастинум.
■Внелёгочные:
острое «лёгочное» сердце;
острая сердечная недостаточность;
сердечная аритмия.
КЛИНИЧЕСКАЯ КАРТИНА
Признаки приступа удушья:
■шумное, свистящее дыхание;
■одышка с удлинённым выдохом;
■беспокойство, чувство страха;
■сердцебиение;
■потливость;
■резкое снижение ПСВ;
■приступу удушья может предшествовать зуд в носоглотке, першение в горле, чиханье, заложенность носа или ринорея;
■приступообразный кашель расценивают как эквивалент приступа уду-
шья.
«Симптомы тревоги»:
■быстро нарастающая одышка (у взрослых >25 в мин, у детей ЧДД >50 в минуту);
■невозможность говорить из-за одышки (больной произносит отдельные фразы или слова);
■положение ортопноэ;
■участие в дыхании вспомогательной мускулатуры шеи, втяжение над- и подключичных промежутков;
■тахикардия (у взрослых ЧСС >110 в минуту, у детей старше 5 лет ЧСС >120 в минуту, у детей в возрасте 2–5 лет ЧСС >130 в минуту);
■ПСВ 50% и ниже от должных или лучших значений больного.

Неотложные состояния при заболеваниях органов дыхания ■ 147
Признаки угрозы для жизни:
■спутанность сознания или кома;
■цианоз;
■слабый вдох, ЧДД >30 в минуту или <12 в минуту;
■«немое лёгкое»;
■ЧСС >120 в минуту или брадикардия;
■артериальная гипотензия;
■ПСВ <30% от должных или лучших значений больного.
Признаки, свидетельствующие о степени тяжести обострения бронхиальной астмы, приведены в табл. 4-3.
Таблица 4-3. Классификация степени тяжести обострения бронхиальной астмы*
Симптомы |
|
Степень тяжести |
|
Астматический |
|
|
|
|
|
||
лёгкая |
средняя |
|
тяжёлая |
статус |
|
|
|
||||
|
|
|
|
|
|
Физическая |
Сохранена |
Ограничена |
|
Резко сни- |
Отсутствует или |
активность |
|
|
|
жена |
резко снижена |
Сознание |
Не изменено, |
Возбуждение |
|
Возбужде- |
Спутанность со- |
|
иногда воз- |
|
|
ние, испуг, |
знания, коматозное |
|
буждение |
|
|
«дыхательная |
состояние |
|
|
|
|
паника» |
|
Речь |
Предложения |
Отдельные |
|
Отдельные |
Больной не разгова- |
|
|
фразы |
|
слова |
ривает |
ЧДД |
Тахипноэ до |
Тахипноэ до |
|
Тахипноэ |
Тахипноэ более 30 |
|
22 в минуту |
25 в минуту |
|
более 25 в |
в минуту (резко |
|
(экспиратор- |
(выраженная |
|
минуту (резко |
выраженная экспи- |
|
ная одышка) |
экспиратор- |
|
выраженная |
раторная одышка) |
|
|
ная одышка) |
|
экспиратор- |
или брадипноэ |
|
|
|
|
ная одышка) |
менее 12 в минуту |
Участие в |
Обычно |
Обычно вы- |
|
Резко выра- |
Парадоксальное то- |
дыхании вспо- |
отсутствует |
ражено |
|
жено |
ракоабдоминальные |
могательной |
|
|
|
|
движение (инспи- |
мускулатуры |
|
|
|
|
раторное втяжение |
|
|
|
|
|
передней брюшной |
|
|
|
|
|
стенки) |
Втяжение |
Обычно нет |
Обычно да |
|
Обычно да |
Обычно да |
яремной ямки |
|
|
|
|
|
Дыхание при |
Свистящее, |
Свистящее |
|
Громкое |
Отсутствие дыха- |
аускультации |
обычно в |
на вдохе и на |
|
свистящее на |
ния, «немое лёгкое» |
|
конце выдоха |
выдохе |
|
вдохе и на |
|
|
|
|
|
выдохе |
|
ЧСС в минуту |
<100 |
100–120 |
|
>120 |
<55 |
ПСВ,% от |
>80 |
50–80 |
|
<50 |
<33 |
нормального |
|
|
|
|
|
значения |
|
|
|
|
|
|
|
|
|
|
|
* Наличие нескольких параметров (не обязательно всех) характеризует обострение.

148 ■ Глава 4
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Проводится с другими заболеваниями, сопровождающимися резкой одышкой (табл. 4-4), особенно у пожилых пациентов или при отсутствии положительного эффекта от лечения.
Таблица 4-4. Ключевые диагностические признаки некоторых заболеваний при остро возникшей одышке
Заболевание |
Признаки |
Приступ |
Свистящее дыхание со сниженной ПСВ |
бронхиальной |
Бронхообструкция частично или полностью обратима |
астмы |
Похожие приступы в анамнезе, купировавшиеся бронходилатато- |
|
рами |
|
Сезонные изменения симптоматики и изменение симптоматики |
|
в течение суток |
|
Приступы провоцируются контактом с аллергеном или неспеци- |
|
фическими раздражающими факторами внешней среды |
|
Нарушение сна вследствие одышки и свистящего дыхания |
Острая сердеч- |
Заболевание сердца |
ная недоста- |
Изменения ЭКГ |
точность |
Двухсторонние влажные хрипы в лёгких |
(отёк лёгких) |
|
Пневмония |
Лихорадка |
|
Продуктивный кашель |
|
Боль в грудной клетке плеврального характера |
Обострение |
Увеличение вязкости и количества отделяемой мокроты или появ- |
ХОБЛ |
ление гноя в мокроте |
|
Хронический бронхит в анамнезе: выделение мокроты ежедневно |
|
в течение 3 мес в году ≥2 лет |
|
Свистящее дыхание с уменьшенной ПСВ |
ТЭЛА |
Боль в груди плеврального или неплеврального характера |
|
Кровохарканье |
|
Наличие факторов риска венозной тромбоэмболии (признаки |
|
тромбоза глубоких вен обычно отсутствуют) |
Пневмоторакс |
Внезапно возникшая одышка у практически здоровых молодых людей |
|
Одышка возникает после проведения инвазивных процедур (на- |
|
пример, катетеризации подключичной вены) |
|
Боль в груди плеврального характера |
Тампонада |
Набухание шейных вен |
сердца |
Парадоксальный пульс (снижение САД при вдохе >20 мм рт.ст.) |
|
Рак бронха и молочной железы в анамнезе |
Обструкция |
Вдыхание дыма или приём едких веществ в анамнезе |
гортани |
Отёк нёба или языка |
|
Симптомы острой аллергии |
Трахеоброн- |
Стридорозное (шумный вдох) или монофоническое свистящее |
хиальная |
дыхание («писк» на выдохе) |
обструкция |
Рак бронха в анамнезе |
|
Попадание инородного тела в дыхательные пути в анамнезе |
|
Свистящее дыхание, не купируемое бронходилататорами |
|
|

Неотложные состояния при заболеваниях органов дыхания ■ 149
СОВЕТЫ ПОЗВОНИВШЕМУ
До приезда бригады СМП принять следующие меры.
■Помочь больному свободно дышать, расстегнуть тугой воротник.
■Положение — с приподнятым головным концом, при возможности сидя с упором для рук (для подключения дополнительной дыхательной мускулатуры).
■Постараться успокоить больного. Предупреждать переохлаждение.
■Дать больному ингаляционные бронходилататоры (уточните препарат и дозу), если он не слишком часто их употребляет и ЧСС <130 в минуту.
■Найти препараты, которые принимает больной, и показать их персоналу СМП.
■Не давать пить и есть.
■Не оставлять больного без присмотра.
ДЕЙСТВИЯ НА ВЫЗОВЕ Диагностика
ОБЯЗАТЕЛЬНЫЕ ВОПРОСЫ
■Сколько времени продолжается приступ удушья?
■Что его спровоцировало?
■Больному труднее вдохнуть или выдохнуть?
■Отмечается ли свистящее дыхание, приступообразный кашель?
■Принимал ли больной какие-нибудь ЛС (если больной пользовался бронходилататорами, то уточнить пути введения; дозы, кратность и время последнего приёма препаратов)? Их эффективность?
■Были ли подобные приступы ранее?
■Когда был предыдущий приступ? Чем купировался?
■Диагностирована ли бронхиальная астма в анамнезе?
■Получает ли больной глюкокортикоиды (ингаляционные, системные), в каких дозах?
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
■Оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения.
■Оценка положения больного: характерно ортопноэ.
■Визуальная оценка наличия:
бочкообразной грудной клетки;
участия в акте дыхания вспомогательных мышц грудной клетки;
удлинённого выдоха;
цианоза;
набухания шейных вен;
гипергидроза.
■Подсчет ЧДД (тахипноэ).
■Исследование пульса (может быть парадоксальный), подсчет ЧСС (тахикардия, в тяжёлых случаях может быть брадикардия).
■Измерение АД (артериальная гипертензия, в тяжёлых случаях может быть артериальная гипотензия).
■Перкуссия лёгких: может быть коробочный звук.
