
- •Кубанский государственный медицинский университет
- •Оглавление
- •Список сокращений и условных обозначений
- •Предисловие
- •Введение
- •Глава 1 Физиология и патофизиология дыхания. Физиология системы дыхания. Понятие о гипоксии и ее виды.
- •Этиология дыхательной недостаточности
- •Клинические проявления одн
- •Классификация одн
- •Глава 2. Методы диагностики и лечения одн Методы диагностики одн.
- •Терапия острой дыхательной недостаточности
- •Методы респираторной терапии
- •Гипербарическая оксигенация
- •Глава 3 Патофизиологические типы одн
- •Глава 4
- •Этиология гипоксемии у детей
- •Клиника стенозирующего ларингостеноза в зависимости от степени тяжести
- •Дозы адреналина для ингаляций
- •Критерии тяжести приступа бронхиальной астмы
- •Шкала повреждения легких (Lung Injury Score)
- •Берлинские критерии ордс
- •Основные параметры ивл
- •Использованная лИтература:
- •Список рекомендуемой основной и дополнительной литературы Основная рекомендуемая литература
- •Дополнительная рекомендуемая литература
Этиология дыхательной недостаточности
Этиологически все причины ОДН можно разделит на две группы (рисунок 2):
легочные - нарушение проходимости дыхательных путей (механическая асфиксия, спазм, рвотные массы и т.д.), уменьшение дыхательной поверхности легких (пневмония, пневмоторакс, экссудативный плеврит и т.д.), нарушение центральной регуляции дыхания (патологические процессы, поражающие дыхательный центр: кровоизлияние, опухоль, интоксикация), нарушение передачи импульсов в нервно-мышечном аппарате, вызывающие расстройство механики дыхания (миастения, столбняк, ботулизм , отравление ФОС и т.д.).
внелегочные - циркуляторные нарушения, нарушения микроциркуляции, гиповолемические расстройства, кардиогенный отек легких, ТЭЛА, шунтирование или депонирование крови при различных шоковых состояниях.
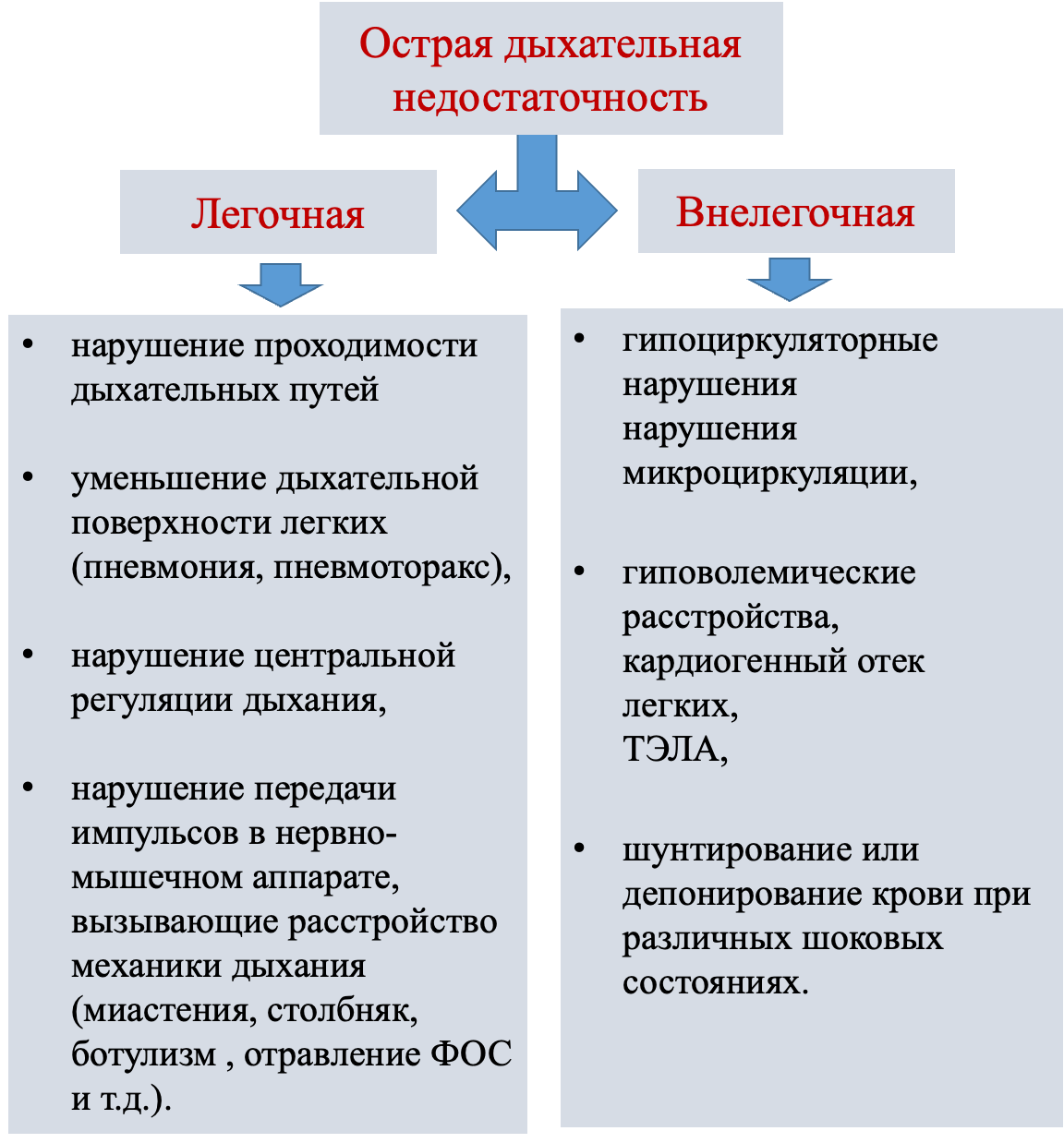
Рисунок 2. Этиология острой дыхательной недостаточности
Патогенез ОДН чаще всего обусловлен гипоксемическим и гиперкапническим синдромами
В основе гиперкапнического синдрома лежит несоответствие между альвеолярной вентиляцией и избыточным накоплением углекислого газа в крови и тканях. Данный синдром может возникнуть при обструктивных и рестриктивных расстройствах дыхания, нарушениях регуляции дыхания центрального генеза, патологическом понижении тонуса дыхательной мускулатуры грудной клетки и т.д. Фактически получается, что на имеющуюся у больного гипоксию наслаивается гиперкапния, а она, в свою очередь, сопровождается развитием дыхательного ацидоза, что само по себе ухудшает состояние пациента. Избыточное накопление СО2 в организме нарушает диссоциацию оксигемоглобина, вызывает гиперкатехоламинемию. Последняя вызывает артериолоспазм и возрастание периферического сопротивления сосудов. Углекислота является естественным стимулятором дыхательного центра, поэтому на первоначальных этапах гиперкапнический синдром сопровождается развитием гиперпноэ, однако по мере её избыточного накопления в артериальной крови, развивается угнетение дыхательного центра. Клинически это проявляется развитием гипопноэ и появлением нарушения ритма дыхания, резко возрастает бронхиальная секреция, компенсаторно усиливается ЧСС и АД.
В основе гипоксемического синдрома лежит нарушение процессов оксигенации артериальной крови в легких. Данный синдром может возникнуть в результате гиповентиляции альвеол любой этиологии, изменения вентиляционно-перфузионного соотношения в легких, шунтирование в них крови и нарушений диффузной способности альвеолярно-капиллярной мембраны.
Клинические проявления одн
Клинические проявления ОДН в значительной мере зависят от ее причины, степени нарушения вентиляции, наличия артериальной, гипер- или гипокапнии.
При недостатке в организме кислорода или задержке углекислоты компенсаторно увеличивается вентиляция легких, что проявляется учащением дыхания, пульса, повышением АД. Если благодаря усиленной “работе дыхания” газовый состав крови остается в пределах физиологической нормы, то наблюдается компенсированныя фаза дыхательной недостаточности. В дальнейшем происходит истощение компенсаторных механизмов, постепенно нарастает тахипноэ, тахикардия, гипертензия, снижается дыхательный объем (ДО), частота дыхания превышает 40 в мин, величина ДО приближается к объему “мертвого” пространства, может появиться дыхание патологического типа (Чейна-Стокса, Биота и др.), тахипноэ может смениться брадипноэ, наступает декомпенсированная фаза дыхательной недостаточности, объективными признаками которой являются нарушение газового состава крови - гипоксемия и гиперкапния.
В зависимости от преобладания изменений газового состава крови различают гипоксический и гиперкапнический типы ОДН, характеризующиеся определенными клиническими признаками.
При гиперкапнии отмечаются гиперемия и повышение температуры кожных покровов, обильное потоотделение, повышение пульсового АД, напряжение пульса. При гипоксии кожные покровы бледные, холодные на ощупь, покрытые липким потом, пульсовое АД снижено, пульс слабого наполнения. Важным клиническим признаком ОДН является цианоз, возникающий при значительном снижении насыщения артериальной крови кислородом до 80 - 70 %.
Гипоксемия и гиперкапния сопровождаются характерными изменениями со стороны ЦНС, которые проявляются необычным поведением больного, раздражительностью, эйфорией, возбуждением. Нередко отмечаются бред, галлюцинации, судороги. По мере прогрессирования ОДН наступает потеря сознания, развивается коматозное состояние. В фазе декомпенсации резко снижается насыщение крови кислородом (до 70 % и менее), РаО2 ниже 60 мм рт.ст., рН ниже 7,35, РаСО2 выше 45 мм рт.ст. Повышенная концентрация двуокиси углерода расширяет сосуды мозга, повышает внутричерепное давление, повышает тонус блуждающего нерва, что может привести к остановке сердца на фоне предшествующего замедления ритма.
Гипокапния развивается при учащенном дыхании вследствие избыточного выведения двуокиси углерода, PaCO2 снижается ниже 35 мм рт ст, при этом pH сдвигается в щелочную сторону. Поэтому говорят о дыхательном алкалозе. Гипокапния – опасное состояние: она может вызвать чувство опьянения, мышечную слабость, судороги. При этом ухудшается кровоснабжение мозга из-за сужения его сосудов. Часто гипокапния возникает во время ИВЛ.
Выделяют три стадии ОДН :
I cтадия больной в сознании, беспокоен, может быть эйфоричен. Жалобы на ощущения нехватки воздуха. Кожные покровы бледные, влажные легкий акроцианоз. Частота дыхания – 25-30 в 1 мин., ЧСС – 100-110 в 1 мин., АД в пределах нормы или несколько повышено, PaO2 снижено до 70 мм рт. ст., PaCO2 уменьшается до 35 мм рт.ст. (гипокапния носит компенсаторный характер, как следствие одышки).
II стадия сознание нарушено, часто возникает психомоторное возбуждение. Жалобы на сильнейшее удушье. Возможна потеря сознания, бред, галлюцинации. Кожные покровы цианотичны, иногда в сочетании с гиперемией, профузный пот. ЧДД 30-40 в мин, ЧСС 120-140 в мин, отмечается артериальная гипертензия. PaO2 уменьшается до 60 мм.рт.ст. РаСО2 увеличивается до 50 мм рт. ст.
III стадия сознание отсутствует. Клонико-тонические судороги, расширение зрачков с отсутствием их реакции на свет, пятнистый цианоз. Часто наблюдается переход тахипноэ (ЧД от 40 и более) в брадипноэ (ЧД 8-10 в мин). Падение АД, ЧСС более 140 в мин., возможно появление мерцательной аритмии. PaO2 уменьшается до 50 мм рт.ст., и ниже, PaCO2 возрастает до 80-90 мм рт.ст. и выше.
