
- •ДИАСКИНТЕСТ
- •ЗАДАЧИ МАССОВОЙ ТУБЕРКУЛИНОДИАГНОСТИКИ:
- •ЦЕЛЬ ИНДИВИДУАЛЬНОЙ ТУБЕРКУЛИНОДИАГНОСТИКИ:
- •ВИДЫ ПРОФИЛАКТИКИ ТУБЕРКУЛЕЗА:
- •Социальная профилактика
- •Специфическая профилактика туберкулеза:
- •Местная прививочная реакция свидетельствует об успешно проведенной вакцинации или ревакцинации и указывает на то, что вакцина «привилась».
- •Специфическая профилактика туберкулеза:
- •Противопоказания к вакцинации новорожденных:
- •Под ХИМИОПРОФИЛАКТИКОЙ понимают применение противотуберкулезных препаратов с целью предупреждения туберкулеза у лиц, подвергающихся наибольшей опасности заражения и заболевания туберкулезом. Проводится:
- •Химиопрофилактике подлежат:

Местная прививочная реакция свидетельствует об успешно проведенной вакцинации или ревакцинации и указывает на то, что вакцина «привилась».
Инфильтрат 5-10 мм
→
Пустула с узелком в центре
→
Корочка по типу «оспины»
→
Рубчик 3-10 мм через 5-6 месяцев
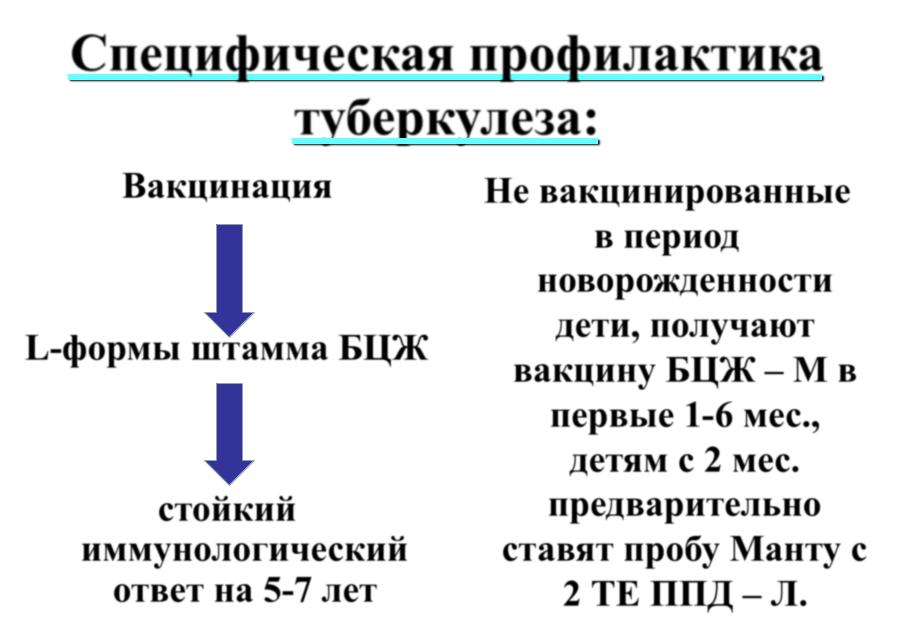
Специфическая профилактика туберкулеза:
Вакцинация
L-формы штамма БЦЖ
стойкий
иммунологический ответ на 5-7 лет
Не вакцинированные в период новорожденности дети, получают вакцину БЦЖ – М в первые 1-6 мес., детям с 2 мес. предварительно ставят пробу Манту с 2 ТЕ ППД – Л.

Противопоказания к вакцинации новорожденных:
1.Недоношенность 2-4 степени.
2.Внутриутробная гипотрофия 2-4 степени.
3.Внутриутробная инфекция.
4.Гнойно-септические заболевания.
5.Гемолитическая болезнь новорожденных (средняя и тяжелая форма).
6.Тяжелые поражения ЦНС.
7.Генерализованные кожные заболевания.
8.Острые заболевания.
9.Генерализованная БЦЖ – инфекция, выявленная у других детей в семье.
10.ВИЧ - инфекция у матери.

Ревакцинации – подлежат все
здоровые дети, подростки, взрослые, имеющие отрицательную пробу Манту с 2 ТЕ ППД-Л каждые 6-7 лет.
ПРОТИВОПОКАЗАНИЯ:
1.Инфицированные или перенесенный туберкулез в прошлом.
2.Положительная или сомнительная проба Манту.
3.Осложненные реакции на предыдущие введения вакцины БЦЖ.
4.Острые заболевания.
5.Аллергическиеболезни.
6.Злокачественныеопухоликрови и новообразования.
7.Иммунодефицитное состояние, лечение иммунодепрессантами.

Ревакцинацию БЦЖ проводят в декретированные сроки при наличии отрицательной реакции на пробу Манту с 2 ТЕ ППД-Л.
Первую ревакцинацию выполняют в возрасте 6—7 лет (1-й класс), вторую в 11 —12 лет (5-й класс), третью— 16—17 лет (10-й класс). На территориях, где практически ликвидирован туберкулез у детей и среди них не выявлены больные с локальными формами, ревакцинацию проводят в 7 лет (1-й класс) и 14—15 лет (8-й класс). Последующие ревакцинации проводят с интервалом 5 —7 лет до 30-летнего возраста. Техника проведения ревакцинации та же, что и при вакцинации.

ВАКЦИННЫЙ ПРОЦЕСС может иметь
нормальное и осложненное течение.
ОСЛОЖНЕНИЯ вакцинации/ревакцинации БЦЖ
(в 0,001-2,49%):
1.Холодные абсцессы.
2.Язвы величиной 10 мм и более.
3.Лимфадениты.
4.Келоидные рубцы.
Обследование и лечение в противотуберкулезном диспансере!!!

САНИТАРНАЯ ПРОФИЛАКТИКА ТУБЕРКУЛЕЗА
- проведение социальных, противоэпидемических и лечебных мероприятий в очаге туберкулезной инфекции.
•Учреждения общей лечебной сети.
•Санитарно-эпидемиологическая служба.
•Противотуберкулезная служба.

ПРЕСЛЕДУЕТ ЦЕЛИ:
1.предупредитьинфицированиеМБТ здоровых людей,
2.ограничить и сделать безопасным контакт с больным туберкулезом в активной форме (особенно с бактериовыделителем) окружающих его здоровых людей в быту и на работе.
Важнейшей составной частью санитарной профилактики является проведение социальных, противоэпидемических и лечебных мероприятий в очаге туберкулезной инфекции, т. е. в семье и жилище больного туберкулезом — бактериовыделителя.
Бактериовыделение бывает установленным и условным (формальным). К условному бактериовыделению относят случаи отрицательных результатов исследований мокроты на МБТ в течение 4—6 мес от последнего положительного результата и закрытия полости распада, а у больных с хроническим туберкулезом — через 1,5 года после первого отрицательного результата.

Очаг туберкулезной инфекции – место нахождения
источника инфекции (бактериовыделителя) и окружающая его территория, в пределах которой возможно распространение возбудителя инфекции.
ГРУППЫ ОЧАГОВ:
1.Очаги, сформированные больными ТБ органов дыхания, выделяющими МБТ.
2.Очаги, в которых проживают больные ТБ органов дыхания, выделяющие МБТ, но проживающие в отдельных квартирах без детей и подростков, где больной соблюдает санитарно-гигиенический режим.
3.Очаги, где проживают больные активным ТБ органов дыхания без бактериовыделения, но вместе с детьми и подростками.
4.Очаги, в которых у больных активным ТБ органов дыхания установлено прекращение бактериовыделения в результате лечения, проживающие без детей и подростков и не имеющие отягощающих факторов.
5.Очаги зоонозного происхождения.

Проведение профилактических мероприятий в очаге инфекции начинается с его посещения участковым фтизиатром, эпидемиологом и участковой медицинской сестрой диспансера в срок не позже 3 дней с момента выявления у больного бактериовыделения или обнаружения в легких деструктивного туберкулеза. По результатам осмотра очага инфекции составляется план его оздоровления. План должен отражать проведение дезинфекции, лечение больного, изоляцию детей, постановку на учет в диспансер и регулярные обследования всех членов семьи, проведение им химиопрофилактики, снабжение
дезинфицирующим раствором.

Важным разделом плана является обучение больного и членов его семьи санитарно-гигиеническим навыкам. Больной должен иметь отдельную посуду, сам ее должен мыть и хранить отдельно, пользоваться отдельным полотенцем, хранить отдельно свое белье и стирать его после предварительного обеззараживания. Больной должен иметь две индивидуальные карманные плевательницы с плотно прилегающими крышками. Одной плевательницей он пользуется, а во второй мокрота дезинфицируется 5 % раствором хлорамина. Плевательница обеззараживается кипячением в 2 % растворе бикарбоната натрия или путем погружения на 6 ч в 5 % раствор хлорамина или 2 % раствор хлорной извести. Затем плевательницу обрабатывают 2 % раствором бикарбоната натрия или теплой водой. После дезинфекции мокрота может сливаться в канализацию. Посуду больного лучше кипятить в воде или в 2% растворе соды 21 мин с момента закипания или заливать 2 % раствором хлорамина на 4 ч. Для дезинфекции белье больного замачивается в стиральном порошке и кипятится 15—20 мин. Если нет возможности кипятить белье, его дезинфицируют 5 % раствором хлорамина в течение 4 ч. В помещении больного ежедневно необходимо проводить влажную уборку (текущая дезинфекция). При выезде больного из дома на лечение в стационар, в санаторий или в случае его смерти санитарно-эпидемиологической службой проводится заключительная дезинфекция. После заключительной дезинфекции целесообразносделать ремонт помещения, побелку и окраску.
