
- •Занятие 30 микробиологическая диагностика чумы, туляремии, бруцеллёза, сибирской язвы (окончание). Микробиологическая диагностика спирохетозов Контрольные вопросы
- •IV фаза (3-4 неделя) – формирование нестерильного иммунитета, нарастание антител в крови,
- •V фаза (4-5 неделя) – освобождение организма от возбудителя.
- •II. По клиническим признакам:
- •1 Острое и подострое течение.
- •2.Хроническое течение.
IV фаза (3-4 неделя) – формирование нестерильного иммунитета, нарастание антител в крови,
но возбудитель может длительно сохраняться в почках.
V фаза (4-5 неделя) – освобождение организма от возбудителя.
Иммунитет.
Постинфекционный иммунитет – гуморальный, прочный, напряженный, длительный, строго
типоспецифический.
Специфическая профилактика.
Применяется по эпидемиологическим показаниям и для вакцинации групп риска –
поливалентная убитая лептоспирозная вакцина. Это лечебно-профилактический препарат. содержит АГ .Изготовлена из убитых нагреванием микроорганизмов и консервированных фенолом Используется для профилактики лептоспирозов. Поствакцинальный иммунитет – активный искусственны
Специфическое лечение.
Противолептоспирозный иммуноглобулин (гетерогенный из гипериммунной сыворотки волов). Это лечебно-профилактический препарат
содержит АТ
это гетерологичный иммуноглобулин. приготовлен из сыворотки гипериммунизированных волов антигеном штамма (лептоспирозной вакциной)
применяется для лечения.
Пассивный искусственный иммунитет
Неспецифическое лечение – антибиотики (пенициллин, тетрациклин).
Профилактика лептоспироза
Владельцы собак должны в обязательном порядке прививать
своих питомцев против лептоспироза.
Профилактическая иммунизация против лептоспиро-зов
населению проводится по эпидемическим показа-ниям.
Плановой иммунизации подлежат лица, относящиеся к группам
профессионального риска заражения (в любое время года), а
также лица, направляемые на строитель-ные и
сельскохозяйственные работы в места активно действующих
природных и хозяйственных очагов леп-тоспирозов (не позднее
чем за месяц до начала работ).
Дератизационные мероприятия осуществляют в природных,
антропургических и смешанных очагах лептоспирозов с целью
оздоровления территории и недопущения случаев заболеваний
среди людей.
Микробиологическая диагностика: материалы для исследования, методы исследования в зависимости от сроков заболевания; особенности бактериоскопических, бактериологических исследований, серологическая диагностика.
Лептоспироз – острое природно-очаговое инфекционное заболевание, характеризующееся
интоксикацией, волнообразной лихорадкой, поражением кровеносных капилляров почек, печени,
ЦНС, сопровождающееся желтухой и гемморагическим синдромом.
Исследуемый материал для диагностики лептоспироза:
• кровь;
• моча;
• спинномозговая жидкость;
• при летальных исходах - кровь, экссудаты, кусочки
органов (почки, печень, лёгкие, мозговая ткань, сердце
и др.);
• трупный материал от животных;
• продукты питания, не подвергающиеся повторной
термической обработке (сырое молоко, овощи и др.);
• объекты окружающей среды - вода, почва, подстилка и
др.
Методы диагностики лептоспироза
• 1-я неделя (период лептоспиремии) – микроскопия
цитратной крови, посев крови, определение ДНК
лептоспир в крови методом ПЦР, заражение
лабораторных животных.
• С конца 1-й – начала 2-й недели – серодиагностика с
помощью: микроагглютинации лептоспир (РМА),
макроагглютинации на стекле (РА),слайд-агглютина-
ции, ИФА и др.
• Начиная со 2-й недели – исследование ликвора. При
наличии менингеальных симптомов ликвор можно
исследовать на 5-15 день.
• Начиная с 3-й недели - исследование мочи,
оптимально между 15 и 25 днем.
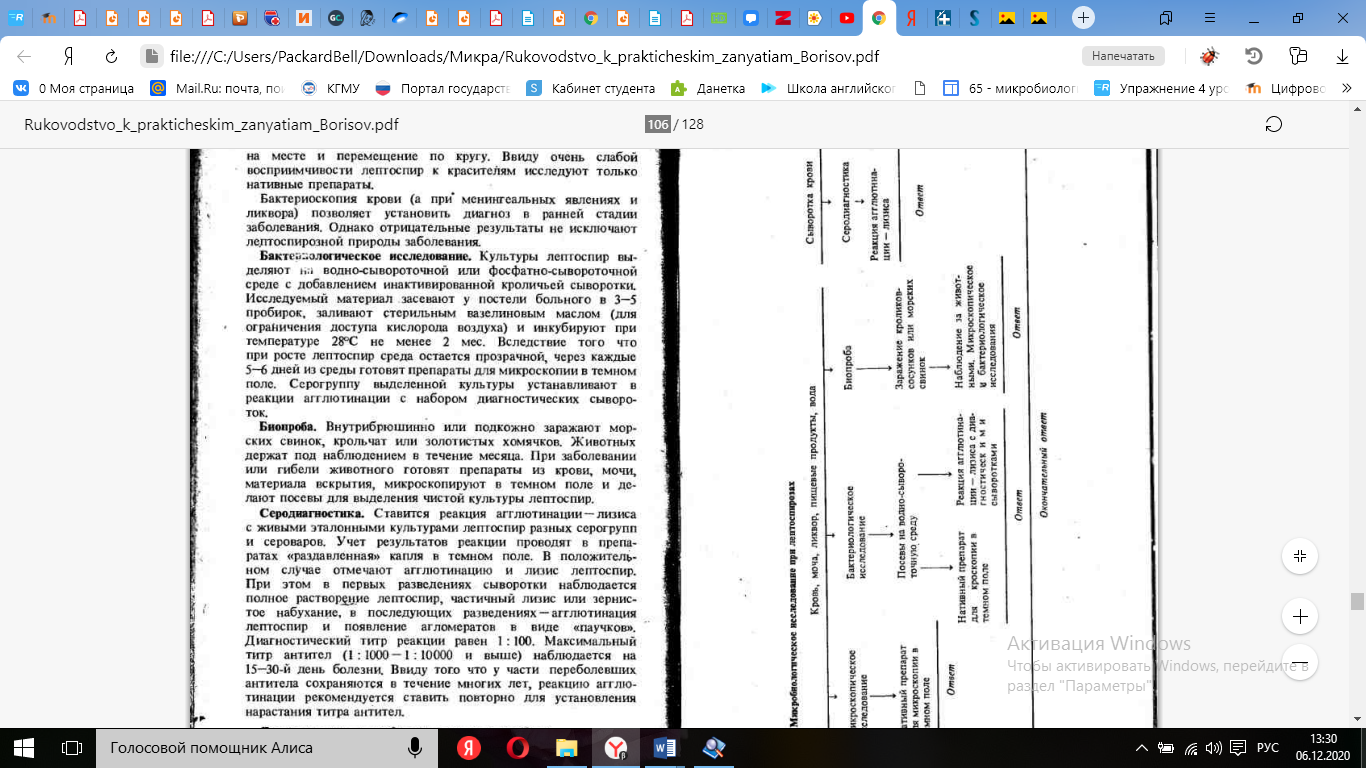
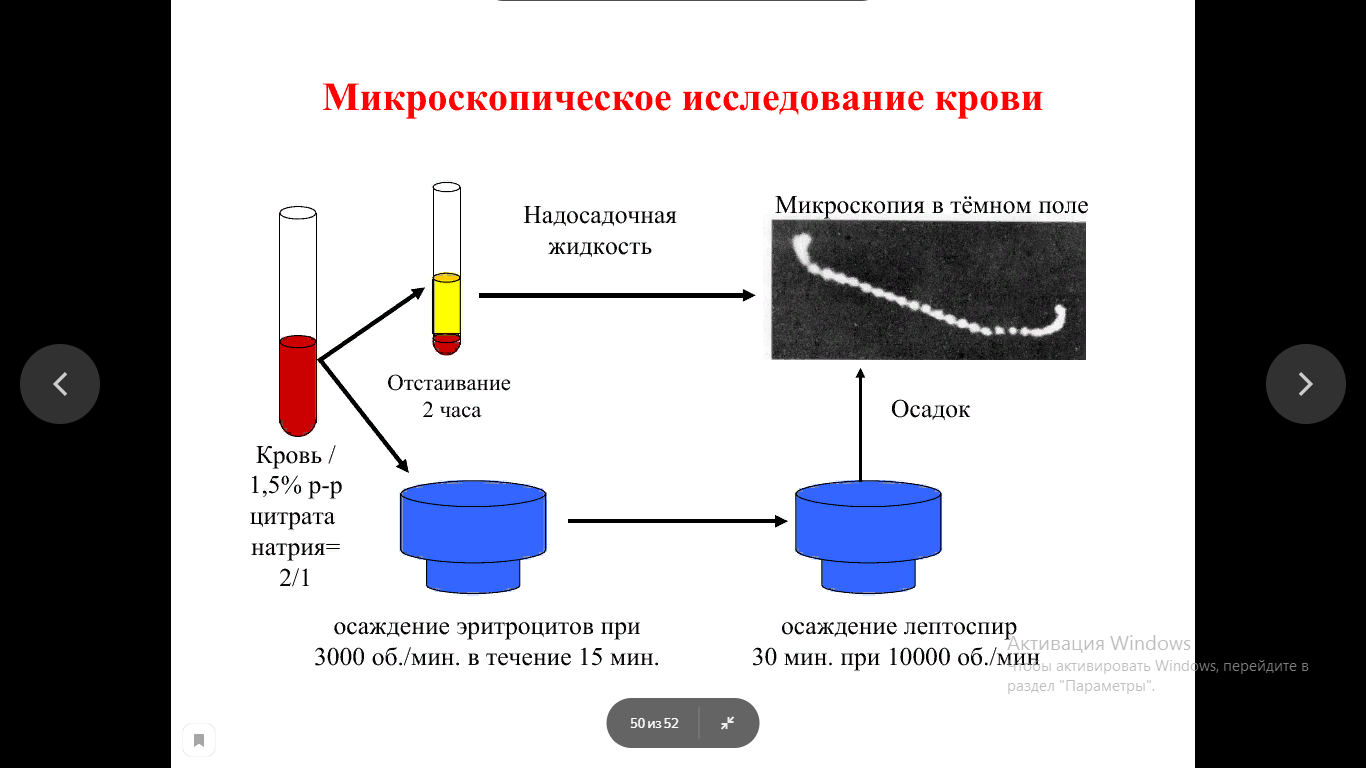
Бактериоскопический метод. Обычно проводится микроскопическое исследование материала с целью обнаружения живых лептоспир с помощью темнопольной микроскопии в препаратах «раздавленной капли». При микроскопии с использованием большого увеличения лептоспиры выглядят в виде тонких спиралевидных микроорганизмов с концами, напоминающими буквы С или S. Лептоспиры обладают поступательным, вращательным, сгибательным движением.
Бактериологический метод. Для выделения лептоспир применяют жидкие питательные среды (Ферворта-Вольфа, Терских и др.), в состав которых входит инактивированная кроличья сыворотка. Лептоспиры растут медленно (до 10 дней и более), не изменяя внешнего вида среды. Наличие лептоспир в среде подтверждается с помощью метода темнопольной микроскопии.
Биопроба. Ставится на морских свинках или золотистых хомячках. При наличии в мате-риале лептоспиры серовара icterohaemorrhagiae у морских свинок через 5-10 дней появляется желтушная окраска склер и слизистых оболочек и через 48 часов после этого животные поги-бают. В моче и крови при микроскопии обнаруживают лептоспиры. Хомячки погибают в тече-ние первых дней или месяца. С целью обнаружения лептоспир у зараженных животных прово-дится темнопольная микроскопия, а также посевы крови и ткани почек для выделения культуры лептоспир.
Серологический метод - постановка реакции микроагглютинации и лизиса лептоспир (РМАЛ - диагностический титр 1:10), РИФ, ИФА, РНГА с целью выявления специфических антител в крови больных. Кровь из пальца в количестве 10-15 капель берут на полоску фильтровальной бумаги, высушивают при комнатной температуре и по почте отправляют в лабораторию. В лаборатории высушенные на бумаге капли крови вырезают, измельчают, заливают физиологическим раствором в отношении 1:10 с последующим разведением до титра. Высушенная кровь сохраняет антитела не менее месяца.
Препараты для диагностики, активной и пассивной профилактики, препараты для лечения.
Специфическая профилактика. Применяется по эпидемиологическим показаниям и для вакцинации групп риска – поливалентная убитая лептоспирозная вакцина.(активная)
Специфическое лечение. Противолептоспирозный иммуноглобулин (гетерогенный из гипериммунной сыворотки волов).
Неспецифическое лечение – антибиотики (пенициллин, тетрациклин).
Какие возвратные тифы вы знаете (в зависимости от переносчика и ареала распространения)?
Возвратные тифы— группа острых инфекционных заболеваний, вызываемых боррелиями, характеризующихся острым началом, приступообразной лихорадкой, общей интоксикацией. Различают эпидемический и эндемический возвратные тифы.
Возбудителем эпидемического возвратного тифа является В. recurrentis, впервые описан ная в 1868 г. О. Обермейером.
Эпидемический возвратный тиф является антропонозной инфекцией. Единственным источником возбудителя служит лихорадящий больной, в периферической крови которого находятся боррелий. Специфическими переносчиками боррелий являются платяная, головная и, в меньшей степени, лобковые вши, которые становятся наиболее заразными с 6-го по 28-й день после инфицирующего кровососания 7 дней. У вшей возбудитель в преджелудке( гемолимфе). Трансвариально не передается Человек заражается возвратным тифом при втирании гемолимфы раздавленных вшей в кожу при расчесывания места укуса. У человека возбудители в лимфоцит-макрофагальной системе. Заболевание встречается во время социальных бедствий, войн.
Эндемический возвратный тиф (син. клещевой возвратный тиф, аргасовый клешевой боррелиоз) — зоонозное природно-очаговое заболевание, Возбудителями эндемического возвратного тифа являются более 20 видов боррелий, среди которых наиболее часто вызывают заболевание африканская В. duttoni и азиатская В. persica. Резервуаром в природе являются грызуны, а также оргасовые клещи, у которых микроб передается трансовариально. (Трансовариальная передача — способность самок кровососущих членистоногих — переносчиков возбудителей болезней человека и животных передавать полученных возбудителей потомству, то есть откладывать зараженные яйца, из которых затем выходят зараженные личинки.) Человек заражается через укусы клещей рода Omithodoros. У клеща в слюне.
Возбудитель эпидемического возвратного тифа: морфология и физиология, отношение к окраске. Источники и механизм заражения.
Эпидемический возвратный (вшивый) тиф – это острая трансмиссивная инфекция, проявляющаяся рецидивирующими приступами лихорадки и общей интоксикацией.
Таксономия.
Порядок – Spirochaetales
Семейство – Spirochaetaceae
Род – Borrelia
Вид – Borrelia recurrentis
Морфология.
Спиралевидные бактерии размерами 0,3-0,6х3-18 мкм; имеют 3-6 неравномерных крупных первичных изменяющихся при движении в виде змейки завитков; концы заострены; очень подвижны за счет 7-30 периплазматических жгутиков на каждом конце клетки, которые обвиваются вокруг тела; спор и капсул не образуют. Имеют уникальные линейные плазмиды.
Граммотрицательны, хорошо окрашиваются анилиновыми красителями, особенно после протравки фенолом, по Романовскому-Гимзе – в синефиолетовый цвет.
Культуральные свойства.
Строгие анаэробы, оптимальная температура 28-35 С, рН 7,2-7,4. Требовательны к питательным средам – используются среды с добавлением крови, сыворотки, асцитической жидкости, свернутого яичного желтка и факторов роста (длинноцепочечные жирные кислоты, аминокислоты и витамины). Но при культивировании в питательных средах боррелии утрачивают патогенность. Поэтому используют культивирование в курином эмбрионе и в организме восприимчивых животных (сирийских хомячках). Антигенная структура.
Слабо изучена, во время заболевания строение антигенов изменяется за счет внутригеномных
рекомбинаций. Выделяют:
Поверхностный белковый антиген (белки наружной мембраны) – встречается у всех
боррелий.
Вариантоспецифические антигены – характерны только для Borrelia recurrentis.
Факторы патогенности.
1. Эндотоксин.
2. Адгезины (белки наружной мембраны).
3. Высокая подвижность.
Эпидемиология. Антропоноз. Источник инфекции – больной человек. Переносчики – платяная, реже головная вошь. Механизм передачи инфекции: Трансмиссивный (пути – через поврежденную при укусе кожу или контаминационный – при втирании гемолимфы раздавленной вши в ранку от укуса).
Патогенез лихорадочных приступов: где находятся боррелии во время приступа; почему прекращается приступ; где сохраняется возбудитель в межприступный период; причины возникновения последующих приступов.
Через кожу боррелии попадают в лимфатическую систему, захватываются мононуклеарными фагоцитами, размножаются, затем поступают в кровь, где частично погибают с высвобождением эндотоксина, который обуславливает общую интоксикацию, озноб, лихорадку. Температура высокая и держится 5суток (первичный лихорадочный период длительностью 7-10 дней), а также действует на клетки эндотелия сосудов (геморрагические инфаркты в печени, селезенке, возможен менингит). Через несколько дней вырабатываются антитела (лизины), боррелии гибнут, и лихорадка прекращается (период нормализации температуры длительностью 4-10 дней). Часть боррелий сохраняется и дает новое поколение, нечувствительное к образовавшимся лизинам. При их выходе в кровеносное русло начинается вторичный лихорадочный период. Но одновременно образуются лизины, растворяющие боррелии второй генерации. Такие приступы, вызванные новыми генерациями боррелий, могут повторяться до 7-10 (и даже 20) раз. У эпидемич. Тифа 5-7 приступов . лихорадки через равные промежутки времени. У эндемич до 20 приступов. Разные промежутки предлихорадочного периода и температура более низкая.
Постинфекционный иммунитет – гуморальный, нестойкий, непродолжительный
Возбудители эндемического возвратного тифа: название по-латыни, морфология и физиология, переносчик.
Эндемический клещевой возвратный тиф – группа природно-очаговых эндемичных для тропических и субтропических регионов зоонозов, протекающих по типу лихорадки с неправильно чередующимися приступами.
Возбудители: Borrelia caucasica, persica, duttonii, hispanica и т.д (более 20 видов).
По морфологическим (особенности в меньшем количестве завитков), тинкториальным, культуральным, биохимическим свойствам и факторам патогенности сходны с Borrelia recurrentis. От Borrelia recurrentis отличаются антигенной структурой.
Эпидемиология. Зооноз. Источник заболевания – дикие и синантропные животные (в основном грызуны). Переносчики – клещи рода Оrnithodarus.
Механизм передачи инфекции: Трансмиссивный (пути – при укусе со слюной, содержимым кишечника, гемолимфой).
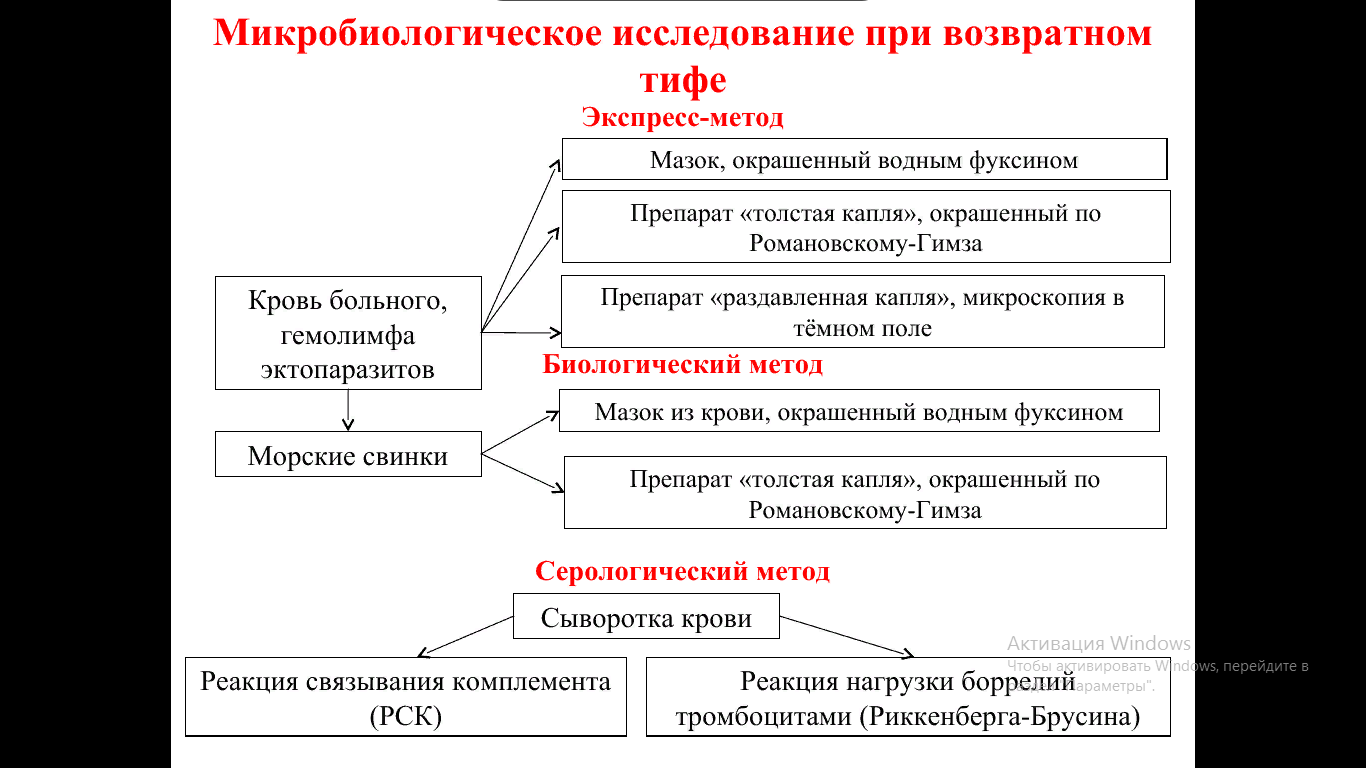
Микробиологическая диагностика возвратных тифов: материал для исследования, когда его нужно взять, что обнаруживают и каким способом?
Во время приступа, на высоте лихорадки у больного берут кровь, готовят препараты толстой капли и мазка, окрашивают по Романовскому-Гимза или водным фуксином, микроскопируют. Боррелии – извитые лилового цвета микроорганизмы, образующие до 9 крупных неравномерных завитков Серологическая диагностика применяется для подтверждения диагноза, ставят реакцию лизиса, РСК.
Для дифференциации от эндемического возвратного тифа применяют заражение морской свинки кровью больного. Боррелии эпидемического возвратного тифа не вызывают заболевания животного.
Иммунитет. Постинфекционный иммунитет – гуморальный, нестойкий, непродолжительный. Специфическая профилактика и лечение не разработаны.
Препараты для лечения.
Применяют антибиотики тетрацик-линового ряда, левомицетин, ампициллин.
Возбудитель болезни Лайма: название по-латыни, морфология и физиология, отношение к окраске.
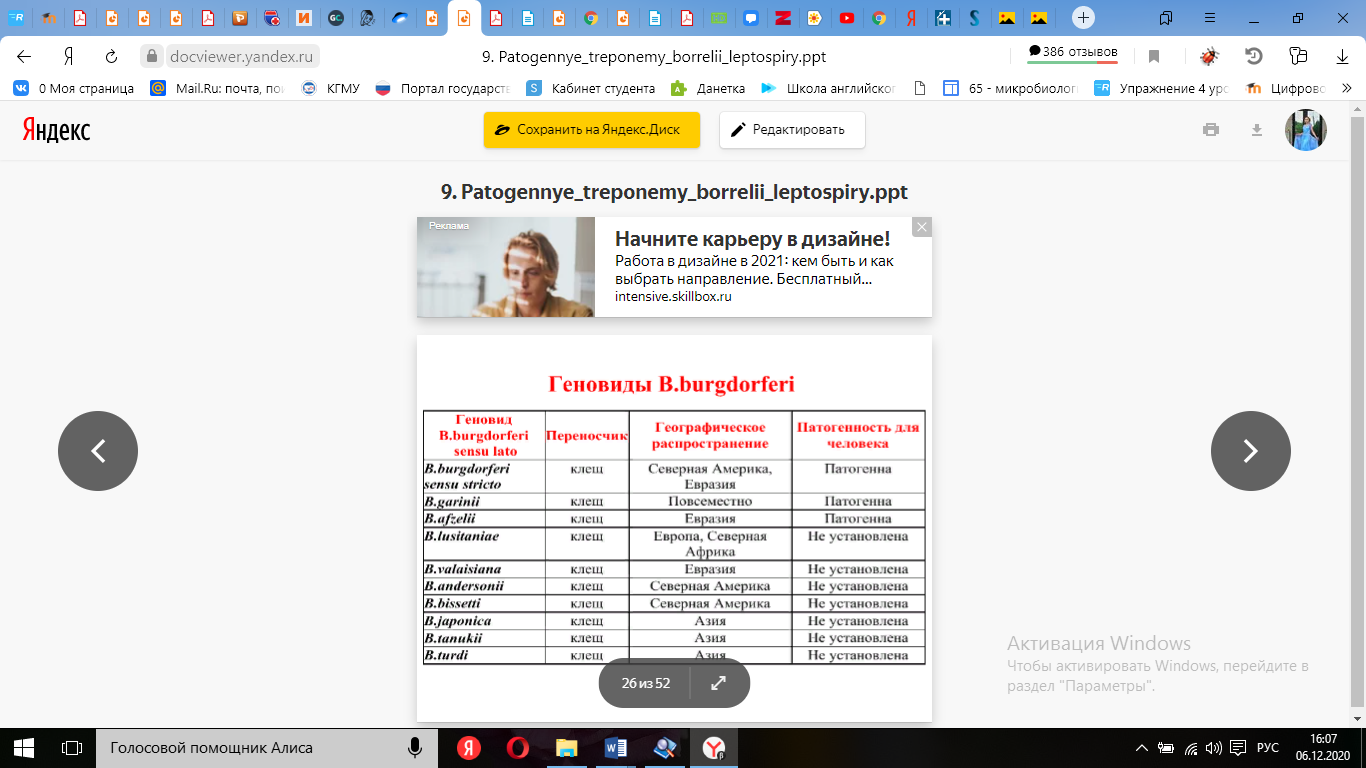
Болезнь Лайма (синонимы: системный клещевой боррелиоз, лайм-боррелиоз, хроническая мигрирующая эритема) – хроническое трансмиссивное природно-очаговое инфекционное заболевание, отличающееся полиморфизмом клинических проявлений, протекающее с эритемой, лихорадкой, признаками поражения ЦНС, сердечно-сосудистой системы и суставов.
Возбудители: Borrelia burgdorferi (преимушественно поражает суставы, встречается в Америке), в странах Старого Света чаще вызывают заболевание B. garinii (ЦНС – невриты, радикулиты) и B. afzelii (кожа). Морфологические (особенности – крупнее других боррелий), тинкториальные, культуральные, биохимические свойства, антигенная структура и факторы патогенности аналогичны прочим боррелиям.
По морфологии это подвижная грамотрицательная боррелия длиной 4-30 мкм. При окраске по Романовскому-Гимзе - сине-фиолетовые.
Культивируется на сложной питательной среде, оптимальная температура роста 33-37°С. При культивировании на питательной среде утрачивает вирулентность. Хорошо культивируется в организме монгольских хомячков.
Источники и пути передачи, переносчик. Клинические проявления.
Источники инфекции – дикие и домашние животные.
Переносчики – иксодовые клещи (на территории РФ – Ixodes ricinus и persulcatus) .
Механизм передачи инфекции – трансмиссивный.
Инкубационный период 3-34 дней
Клиническая классификация болезни Лайма (Ю.В.Лобзин и соавт.)
Формы болезни: латентная, манифестная.
I. По течению: острое (до 3 месяцев), подострое (3-6 месяцев),
хроническое (> 6 месяцев).
