
Пропедевтика внутренних болезней
.pdf
Парехниматозная гипоксемия:ДН |
8) |
утолщение альвеолярно-капиллярной мембраны с нарушением диффузии газов (отек, фиброз, |
|
||
|
|
воспаление легких); |
|
9) |
сокращение функционирующей легочной ткани (массивное воспаление, резекция, ателектазы); |
|
10)нарушения легочного кровотока (застой крови в малом круге, гиповолемия); |
|
11)нарушение вентиляционно - перфузионных отношений (ХОБЛ, ТЭЛА, бронхит, воспаление легкого) – тахипноэ и инспираторная одышка.
Основные проявления ДН:
•одышка
•центральный цианоз
•кашель
•интенсификация кровообращения (тахикардия, увеличение МОК)
•изменение дыхательных объемов и емкостей
Обструктивная ДН:
Причина: нарушение проходимости бронхов. Заболевания: ХОБЛ, БА.
Клиника: сухие хрипы на фоне жесткого дыхания (удлиненный выдох).
Диагностика: показатели линейной скорости потока воздуха увеличены, ФОВ и МВЛ значительно снижаются.
Рестриктивная ДН (нарушение растяжимости легочной ткани):
Причина: диффузное поражение легочной паренхимы, при которой воздух свободно проходит по дыхательным путям, но альвеолы не могут полноценно расправиться при поступлении в них воздуха.
Заболевания: пневмосклероз, фиброзирующий альвеолит, множественные инфильтраты, массивный компрессионный ателектаз легкого, плеврит, гидроторакс, пневмоторакс, опухоли органов гр. клетки, спейки плевры, пиквикский синдром.
Диагностика: ЖЕЛ, МВЛ (объемные показатели) снижены, мало изменяется ФОВ ,показатели линейной скорости потока воздуха не изменены.
Клинические проявления |
Обструктивная ДН |
Рестриктивная ДН |
|
|
Экспираторная, изменяется после |
|
|
Одышка |
откашливания |
Инспираторная |
|
|
(усиливается/уменьшается) |
|
|
|
Центральный, усиливается при |
|
|
Цианоз |
приступах малопродуктивного |
Центральный |
|
|
кашля |
|
|
Кашель |
Малопродуктивный |
Может отсутствовать |
|
Продуктивный, надсадный |
|||
|
|
||
Аускультация |
Сухие хрипы, усиливаются при |
Нет типичных изменений |
|
форсированном выдохе |
|||
|
|
||
Спирография |
Значительно снижены ЖЕЛ и МВЛ |
Снижены ЖЕЛ и МВЛ |
|
ФЖЕЛ мало изменена |
|||
|
|
||
Степень ДН: |
|
|
|
I степень – появление одышки только при физическом напряжении. |
|
||
II степень – появление одышки при незначительной физической нагрузке. |
|
||
III степень – появление одышки в покое. |
|
||
РЕСПИРАТОРНЫЙ ДИСТРЕСС-СИНДРОМ ВЗРОСЛЫХ – остро возникающая тяжелая ДН с выраженной гипоксемией, обусловленная интерстициальным отеком легкого и альвеол некардиогенного происхождения.
Этиология и патогенез:

Токсины, цитокины, активированные нейтрофилы и другие агенты повреждают альвеолярно-капиллярные мембраны. При этом резко увеличивается её проницаемость с заполнением воздушных пространств легкого жидкость, плазменными белками, разрушенными клетками на фоне недостаточности сурфактанта и внутрилегочного шунтирования крови. Вследствие этого развивается быстрое накопление жидкости в легочной ткани (отек) без признаков легочной гипертензии или застойной сердечной недостаточности.
Развитие синдрома ассоциировано с:
•сепсисом (Гр- м.о.),
•травмой (ЧМТ)
•жировой эмболией
•аспирацией желудочного содержимого
•утоплением
•острым панкреатитом
•токсическим действием наркотиков
•уремией
•действием некоторых ЛС
•гипертрансфузией
Клинические проявления:
Быстрое развитие острой ДН, проявляющееся одышкой, включением в работу дополнительных дыхательных мышц, разнокалиберные влажные хрипы. Нарастают гипоксемия и гиперкапния, присоединяются СН, ДВСсиндром, инфекция.
СИНДРОМ НОЧНОГО АПНОЭ – синдром, характеризующийся периодически повторяющимися во время сна эпизодами прекращения дыхания длительностью более 10 сек. и надрывным храпом (с развитием гипоксемии).
Типы:
1)центральный тип – нарушение центральной регуляции дыхания;
2)обструктивный тип – гипотония мышц мягкого неба, гиперплазия небных миндалин, аденоиды, дефекты развития нижней челюсти и языка – все это вызывает временное нарушение проходимости ВДП.
14.Физикальные методы исследования легких. Осмотр, пальпация, перкуссия легких. Сравнительная перкуссия легких. Методика. Диагностическое значение.
Осмотр:
•Вынужденное положение:
o лежа на одном боку – при одностороннем поражении органов дыхания
oлежа на больном боку – выпот в плевральную полость/ поражение большой массы легочной ткани
oприжимание руками пораженной области, сгибается в больную сторону – сухой плеврит, травмы грудной клетки
•Центральный цианоз – изменение окраски кожных покровов из-за увеличения содержания в тканях восстановленного гемоглобина при нарушениях оксигенации крови. Конечности при этом остаются теплые; степень изменения окраски отражает степень ДН.
▪! При тяжелой анемии центральный цианоз м.б. незаметен (для изменения окраски необходимо, чтобы не менее 50% гемоглобина было в восстановленной форме = 40 г/л, а при гемоглобине 60-80 г/л это несовместимо с жизнью)
•Набухание шейных вен – обусловлено повышением ЦВД из-за повышения внутригрудного давления и нарушения оттока крови по венам в ПП. Чаще у лиц с обструкцией мелких бронхов или выраженной эмфиземой.
•Утолщение концевых фаланг пальцев рук и ног = симптом «барабанных палочек» и «часовых стекол» - у лиц с хроническими нагноительными заболеваниями легких.
•Изменения дыхания носом, внешние деформации носа
•Герпетические высыпания – иногда сопровождают воспалительные изменения в легких
•Изменения голоса: охриплость, афония
•Осмотр грудной клетки:
oформа : над/подключичные пространства, направление ребер, ширина межреберных промежутков, соотношение переднезаднего и бокового размеров, эпигастральный угол, прилегание лопаток к грудной клетке
нормостеническая
астеническая
гиперстеническая
эмфизематозная
кифосколиотическая
паралитическая o форма грудины:
воронкообразная – вдавление в нижней части ладьевидная – продольное углубление в верхней и средней трети килевидная – сдавлена с боков и резко выступает вперед
oсимметричность: оценивается при спокойном дыхании спереди и сзади в прямом и боковом освещении;
▪заметное на выдохе одностороннее увеличение грудной клетки со сглаживанием межреберных промежутков и отсутствием втяжений при дыхании (симптом Литтена)– гидро/пневмоторакс;
▪одностороннее уменьшение/ локальное западение грудной клетки при глубоком вдохе – обтурационный ателектаз, фиброторакс, сморщивание легкого после цирроза, инфаркта, резекции
•Тип дыхания: определяется по активности мышц, участвующих в акте дыхания
•Симметричность дыхания: оценивается спереди (по экскурсии межреберных дуг) и сзади (по движению лопаток) при глубоком дыхании; если положить руки на затылок, а локти развести, то лучше выявляется отставание в дыхании половины грудной клетки
•Частота дыхания: определяется по числу дыхательных движений грудной клетки/передней брюшной стенки в течение минуты
•Ритмичность
•Глубина дыхания: определяется по двигательной активности дыхательной мускулатуры и степени подключения дополнительных дыхательных мышц
•Определение дыхательной экскурсии грудной клетки: с помощью сантиметровой ленты измеряют сзади
–на уровне угла лопатки, спереди – на уровне присоединения 4 ребра к грудине, при спокойном дыхании, на высоте глубокого вдоха и максимального выдоха (дыхательная экскурсия = разность между максимумом и минимумом)
Пальпация:
Задачи: определение болезненности, определение голосового дрожания, определение ригидности
1)Определение болезненности грудной клетки: производится в положении сидя или стоя, бимануально, одновременно накладывая кончики пальцев на симметричные участки.
Последовательность: надключичные области, ключица, подключичные области, грудина, ребра и межреберные промежутки, боковые отделы, над/меж/подлопаточные области. У ослабленных больных

одной рукой исследуют, второй придерживают туловище. Затем большим пальцем исследуют болезненность позвонков и остистых отростков.
2)Эластичность грудной клетки: определяется путем сдавления в переднезаднем (грудина – межлопаточное пространство) и боковом направлениях (где угодно, симметрично).
Причины снижения эластичности: эмфизема, массивные уплотнения легочной ткани, экссудативный плеврит
3)Определение голосового дрожания – метод оценки проведения низкочастотных звуковых колебаний, возникающих при произнесении слов, содержащих звук «р» («тридцать три»)
Осуществляется кончиками пальцев обеих рук в симметричных участках. Для уточнения можно поменять руки местами. Проводимость зависит от: 1). проходимости бронхиального дерева; 2). плотности легочной паренхимы; 3). феномена раздела проводящих сред – преграды при переходе колебаний из тканей одной плотности с ткани другой плотности
Голосовое дрожание |
Синдром |
|
Не изменено |
N |
|
Сужение бронхов |
||
|
||
|
Гидроторакс |
|
Ослаблено на стороне поражения |
Обтурационный ателектаз |
|
Фиброторакс или шварты |
||
|
||
|
Пневмоторакс |
|
|
Полость в легком, сообщающаяся с бронхом |
|
Усилено на стороне поражения |
Долевое уплотнение |
|
Очаговое уплотнение |
||
|
||
|
Компрессионный ателектаз |
|
Симметричное, двустороннее ослабление |
Эмфизема |
|
|
|
Сравнительная перкуссия:
Применяется для определения характера патологических изменений в легких и плевральной полости (диагностика бронхолегочных синдромов).
Техника:
1)Перкуссия на симметричных участках грудной клетки
2)Перкуторные удары средней силы; громкость подбирается в зависимости от толщины ПЖК, степени развития мускулатуры, предполагаемой глубины пат. процесса
3)Перкуссия проводится по межреберьям
Последовательность:
•надключичные области
•ключицы
•I, II, III (слева), IV, V (справа) мр по l. medioclavicularis
•перкуссию в боковых отделах производят при заведении рук за голову, по средней подмышечной линии, последовательно по 5 межреберьям; плессиметр ставят || ходу ребер, начиная чуть ниже волосистой части
•выше ости лопатки
•межлопаточные области, || позвоночнику, руки сведены перед пациентом
•подлопаточные области в 2 положениях
15.Возможные изменения перкуторного тона и голосового дрожания при патологии легких, их диагностическое значение.
Перкуторный тон |
Голосовое дрожание |
Синдром |
Ясный легочный |
Не изменено |
N |
|
|
Сужение бронхов |
|
|
|
Гидроторакс |
|
|
Ослабление |
Обтурационный ателектаз |
|
Притупление/ тупой |
|
Фиброторакс/ шварты |
|
|
Усиление |
Очаговое уплотнение |
|
|
Долевое уплотнение |
||
|
|
||
Тимпанический |
Ослабление |
Пневмоторакс |
|
Усиление |
Полость в легком, сообщающаяся с бронхом |
||
|
|||
Коробочный |
Ослабление |
Эмфизема |
|
Притупление с тимпанитом |
Усиление |
Начальная стадия воспаления |
|
Компрессионный ателектаз |
|||
|
|
16.Топографическая перкуссия легких. Методика. Диагностическое значение.
Задачи: определение верхних, нижних границ легкого и подвижности нижнего края.
Определение высоты стояния верхушек легких:
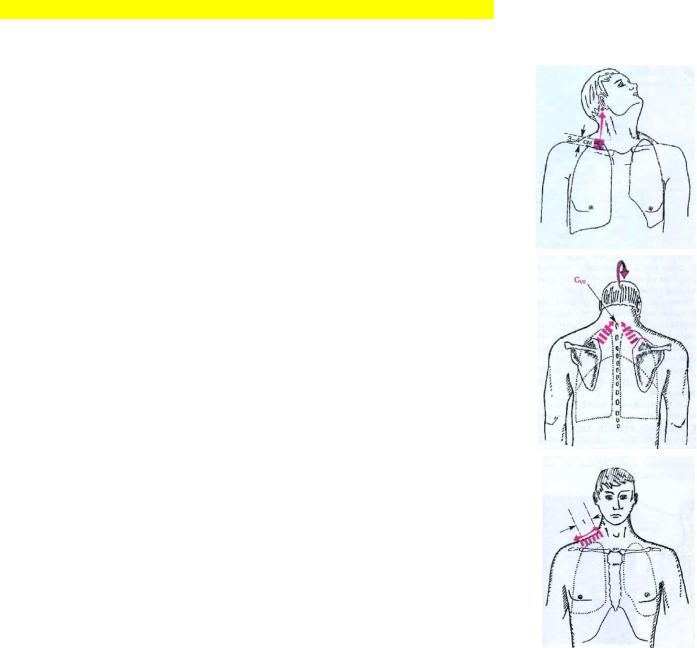
Пациент стоит ровно, голова направлена в сторону, противоположную стороне исследования. Плессиметр располагают в надключичной ямке параллельно ключице. Перкуссию проводят от середины ключицы вверх и медиально к сосцевидному отростку. Плессиметр смещают на 0.5 – 1 см. При изменении звука на тупой, границу верхушек отмечают со стороны ясного легочного звука и измеряют расстояние от середины ключицы (её верхний край) до найденной границы, что в норме составляет 2-4 см.
Сзади плессиметр располагают над остью лопатки и перкутируют по направлению к точке, находящейся на уровне 7 шейного позвонка, отступив от него 3-4 см. В норме верхняя граница легких сзади располагается на уровне 7 шейного позвонка.
Определение ширины полей Кренига:
Врач располагается сзади. Плессиметр располагают по верхнему краю трапециевидной мышцы, на её середине. Перкутируют в медиальном направлении по 0.5-1 см до притупления. Затем от исходного положения перкутируют в направлении плечевого сустава. Ширина полей Кренига в норме равна 5-8 см.
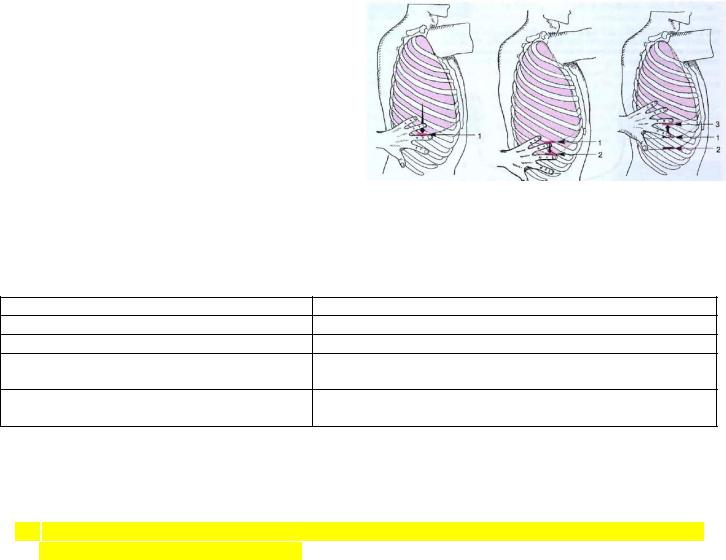
Определение нижних границ легких:
Определяется по топографическим линиям: слева не определяют по парастернальной и среднеключичной. Начиная от уровня III ребра перкутируют вниз; палец расположен параллельно ребрам, врач находится спереди и сбоку от пациента. Для перкуссии по подмышечным линиям пациента просят поднять руку за голову. Затем перкутируют по подлопаточной и паравертебральной линии.
Расположение нижних границ легких в норме:
Топографические линии |
Правое легкое |
Левое легкое |
Парастернальная |
Верхний край VI ребра |
Нижний край IV ребра |
Срединно-ключичная |
Нижний край VI ребра |
Нижний край VI ребра |
Передняя подмышечная |
VII ребро |
VII ребро |
Средняя подмышечная |
VIII ребро |
VIII ребро |
Задняя подмышечная |
IX ребро |
IX ребро |
Лопаточная |
X ребро |
X ребро |
|
Паравертебральная |
Остистый отросток XI грудного |
Остистый отросток XI грудного |
|
позвонка |
позвонка |
||
|
Определение экскурсии нижнего края легких:
Можно определять по всем линиям, но чаще ограничиваются задней подмышечной слева и справа (здесь экскурсия легких наибольшая).
1)перкуссия при спокойном дыхании; граница обозначается по ясному легочному звуку;
2)перкуссия при задержке дыхания на высоте глубокого вдоха; граница – по ясному легочному звуку;
3)перкуссия при задержке дыхания после максимального выдоха; граница – по тупому звуку.
В норме подвижность нижнего края легких равна 8-12 см.
Результаты топографической перкуссии:
Изменения границ легкого |
Причины |
Сморщивание (рубцевание) легкого в верхней доле (tbc)
Эмфизема
Низкое стояние диафрагмы Эмфизема
Высокое стояние диафрагмы Рубцевание нижнего края
Наибольшее значение топографическая перкуссия имеет при динамическом наблюдении за результатами лечения (изменение уровня жидкости в плевральной полости, изменение подвижности края легких в связи с рубцеванием)
17. Виды дыхания в норме и при патологии дыхательной системы, механизм образования. Диагностическое значение патологических видов дыхания.
ВИДЫ ДЫХАНИЯ В НОРМЕ
Везикулярное дыхание: нормальное везикулярное дыхание образуется при растягивании эластичных альвеолярных стенок на всем протяжении вдоха. В первой трети выдоха колебания стенок значительны, поэтому выслушиваются, а в последние две трети выдоха спадение стенок альвеол происходит бесшумно.
Ларинготрахеальное дыхание: Грубый и громкий шум ларинготрахеального дыхания обусловлен колебаниями плотных тканей гортани и верхней части трахеи при прохождении через них турбулентного воздушного потока воздуха. Выслушивается на протяжении всего вдоха и всего выдоха, причем продолжительность на выдохе больше, чем на вдохе из-за того, что во время выдоха голосовая щель уже, чем на вдохе, что усиливается турбулентность выдыхаемого воздуха и усиливает длительность слышимого звука.
В норме ларинготрахеальное дыхание проводится на бронхи, но гасится альвеолярной тканью и не проводится на поверхность легкого. Поэтому такой вид дыхания можно в норме выслушать только при аускультации в местах проекции трахеи и над щитовидным хрящом. По все поверхности неизмененной легочной ткани выслушивается везикулярное дыхание.
ПАТОЛОГИЧЕСКИЕ ВИДЫ ДЫХАНИЯ
Жесткое дыхание: образуется в том случае, когда к колебаниям стенок альвеол (везикулярное дыхание) добавляется звук турбулентного потока воздуха по бронхам, стенки которых имеют неровности и шероховатости (все виды сужения бронхов: отек, мокрота, бронхоспазм). Дыхательный шум становится более жестким, в отличие от мягкого везикулярного дыхания и вслушивается на протяжении всего вдоха и выдоха.
Скаддированное (прерывистое) дыхание: появляется при неравномерном сужении бронхиол, в результате чего поток воздуха, встречая на пути препятствие в виде выраженного сужения, не может поступать непрерывным потоком. При этом вдох осуществляется прерывисто, в 2-3 этапа.
Наиболее частая причина неравномерного сужения бронхиол – туберкулез или неравномерное сокращение дыхательных мышц при их патологии.
Патологическое бронхиальное дыхание: выслушивается над легкими при наличии условий для хорошего проведения через легочную паренхиму ларинготрахеального дыхания:
1)наличие в легком полости, соединенной с бронхом
2)долевое воспаление с уплотнением ткани
3)компрессионный ателектаз
Дыхание грубое, высокочастотное, на выдохе выслушивается дольше, чем на вдохе.
Амфорическое дыхание Бронховезикулярное (смешанное) дыхание: возникает при очаговом уплотнении легкого (очаговая
пневмония). В области проекции небольшого участка уплотнения проводится слабое бронхиальное (=ларинготрахеальное) дыхание, а окружающие этот очаг неизмененные альвеолы обуславливают везикулярное дыхание.
Для определения вида дыхания необходимо оценить:
1)тембр дыхания (звуковой эталон - бронхиальное дыхание над гортанью);
2)соотношение длительности вдоха и выдоха;
3)амплитуду (частотность) шума на вдохе и выдохе.
Изменения везикулярного дыхания:
Изменения |
Механизм |
Синдром/заболевание |
|
|
Синдром «преграды» |
Гидро/пневмо/фиброторакс |
|
|
|
Эмфизема |
|
Ослабление |
Снижение эластичности альвеол |
Ранние стадии воспаления |
|
|
|
Интерстициальный отек |
|
|
Обтурация крупных бронхов |
Обтурационный ателектаз |
|
|
Гипертермия |
Неизмененная легочная ткань в условиях |
|
Усиление |
Гипертиреоз |
||
гипервентиляции |
|||
|
Физ. нагрузка |
||
|
|
||
Жесткое |
Сужение бронхов за счет отека, |
Бронхиты |
|
экссудата или спазма гладких мышц |
|||
|
|
||
|
Неравномерное сужение мелких |
Туберкулезный бронхиолит |
|
Скаддированное |
Нарушения дыхания из-за травм гр. клетки или |
||
бронхов |
|||
|
|
патологии дыхательных мышц |
Оценка основных дыхательных шумов (при глубоком дыхании носом):
Определение тембра и |
Мягкий, низкий |
Грубый, высокий |
На вдохе мягкий, на |
частотной характеристики |
|
|
выдохе грубый |
Сравнение с эталоном на |
Не похож |
Похож |
Похож преимущественно |
гортани |
|
|
на выдохе |

Продолжительность на |
Вдох длиннее или |
Вдох короче выдоха |
Вдох короче выдоха |
вдохе и выдохе |
равен выдоху |
|
|
ИТОГО: |
Везикулярное и его |
Бронхиальное или |
Бронховезикулярное |
|
вариации (см. табл. |
амфорическое |
|
|
выше) |
|
|
Диагностическое значение |
См. таблицу выше |
Наличие в легком полости, |
Очаговое уплотнение |
|
|
соединенной с бронхом |
|
|
|
Долевое воспаление |
|
|
|
Компрессионный ателектаз |
|
|
|
Эмфизема |
|
18.Дополнительные шумы при аускультации легких. Механизм образования. Диагностическое значение.
Сухие басовые хрипы: низкие хрипы возникают в крупных бронхах при наличии в них вязкой мокроты. Поток воздуха вызывает низкочастотные колебания нитей мокроты, натянутых между стеками бронха, что приводит к появлению длительных, протяжных гудящих или жужжащих сухих хрипов.
Такие хрипы непостоянные, исчезают после откашливания. Диагностическое значение: трахеит, бронхит.
Сухие дискантовые хрипы: высокие хрипы возникают в мелких бронхах при:
1)наличии в просвете вязкой мокроты
2)сужении за счет отека слизистой
3)бронхоспазме
Это длительные, протяжные звуки, которые уменьшаются или исчезают после откашливания, но только в этом случае удаляется мокрота, а спазм и отек остаются (если есть).
Эти хрипы лучше выслушиваются в лежачем положении и при форсированном выдохе, так как в таком случае имеет место феномен Бернулли (увеличение линейной скорости и уменьшение бокового давления на стенки бронхов, из-за чего хрипы усиливаются). Также у пациентов со скрытой обструкцией мелких бронхов форсированный выдох увеличивает внутрилегочное давление и вызывает коллапс бронхов.
Диагностическое значение: бронхиолиты, бронхиальная астма.
Влажные хрипы: возникают при наличии жидкого секрета в трахее, бронхах или полостях, соединенных с бронхами. Пристеночный жидкий секрет при прохождении потока воздуха вспенивается, в результате чего появляются короткие звуки, напоминающие лопание пузырьков.
Крупнопузырчатые хрипы возникают в трахее, крупных бронхах, больших полостях, соединенных с бронхами. Диагностическое значение: отек легких, легочное кровотечение (незвучные); абсцесс легкого, туберкулезная каверна (звучные).
Среднепузырчатые хрипы возникают в бронхах среднего калибра, в разветвлениях сегментарных бронхов и в бронхоэктазах. Диагностическое значение: бронхоэктатическая болезнь, легочное кровотечение.
Мелкопузырчатые хрипы возникают в мелких бронхах. Диагностическое значение: застойные явления в малом круге, бронхиты (незвучные); бронхопневмония (звучные).
Незвучные хрипы – влажные хрипы, возникающие в бронхе, который окружен малоизмененной тканью (она гасит звуки). Озвучнение хрипов происходит при улучшении условий проведения звуков на поверхность легких (наличие полости, соединенной с бронхом и заполненной гноем и воздухом; наличие воспалительного очага уплотнения ткани легкого вокруг бронха – очаговая пневмония).

Крепитация: возникает при наличии заполнении альвеол пристеночным жидким секретом и их некоторого спадения. На большей части вдоха альвеолы находятся в чуть спавшем состоянии и проникновение в них воздуха происходит только на высоте глубокого вдоха, что сопровождается разлипанием стенок альвеол и появлением треска, напоминающего мелкопузырчатые влажные хрипы. В отличие от мелкопузырчатых хрипов, крепитация возникает только на высоте глубокого вдоха и не изменяется после откашливания.
Диагностическое значение: начальные стадии воспаления легкого (крупозная пневмония), компрессионный ателектаз, инфаркт легкого.
Шум трения плевры (ШТП): возникает при трении друг о друга шероховатых поверхностей патологически измененных листков плевры (острое воспаление при отсутствии экссудата). ШТП не изменяется после откашливания и усиливается при давлении стетоскопом на грудную клетку.
ШТП от крепитации можно дифференцировать при имитации глубокого вдоха при закрытой голосовой щели.
Диагностическое значение: сухой плеврит, плевропневмония, шварты (редко).
БРОНХОФОНИЯ Пациент шепотом произносит слова, содержащие шипящие звуки, а врач аускультирует симметричные
участки грудной клетки и сравнивает слышимые звуки.
В норме произносимые шипящие звучат неразборчиво и слитно. При появлении условий для улучшения проведения колебаний от гортани на поверхность легких звуки становятся различимыми, разборчивыми (усиление бронхофонии).
Одностороннее ослабление бронхофонии наблюдается при гидро/ пневмо/ фибротораксе и обтурационном ателектазе; двустороннее ослабление - при эмфиземе.
19. Понятие о методах обследования. Физикальные метода обследования. История вопроса. Клиническая топография.
Кфизикальным методам исследования относят такие методы, при которых врач использует только свои органы чувств.
Кфизикальным методам относят осмотр, пальпацию, перкуссию и аускультацию (ОППА).
История:
•перкуссия:
o1761 г. – венский врач Леопольд Ауэнбруггер
oлейб-медик Наполеона I Жан Корвизар
•аускультация
o1816 г. – французский врач Рене Теофил Гиацинт Лаэннек разработал стетоскоп после трудностей аускультации у женщины (скрутил тетрадь в трубку)
Клиническая топография. Анатомические ориентиры:
•Естественные анатомические ориентиры: ключицы, реберные дуги, грудина (рукоятка, тело, мечевидный отросток, угол грудины), остистые отростки, лопатки, гребни подвздошных костей, лобковое сочленение, яремная ямка над рукояткой грудины, над- и подключичные ямки, подмышечные ямки, межреберные промежутки.
•Области передней стенки живота:
o три этажа: эпигастрий (надчревье), мезогастрий, гипогастрий (подчревье);
o9 областей (3 этажа разделены латеральными краями прямой мышцы живота): правая подреберная, эпигастральная, левая подреберная, правая боковая, пупочная, левая боковая, правая подвздошная (паховая), лобковая, левая позвздошная (паховая);

o поясничная;
oмежреберная линия соединяет нижние края реберной дуги и соответствует верхнему краю III поясничного позвонка;
oмежостистая линия соединяет верхние передние подвздошные ости и соответствует уровню II крестцового позвонка
•Условные линии грудной клетки:
ol. mediana anterior
o l. sternalis
o l. parasternalis
o l. medioclavicularis (l. mamillaris) o l. axillaris anterior
o l. axillaris media
o l. axillaris posterior o l. scapularis
o l. paravertebralis
ol. mediana posterior (идет по остистым отросткам)
20.Понятие симптома и синдрома.
Процесс постановки диагноза состоит из нескольких этапов:
•выявление симптомов;
•объединение симптомов в синдромы на основании общего патогенеза;
•постановка диагноза на основании характерного сочетания синдромов и проведение диф. диагностики заболеваний, проявляющихся одними и теми же синдромами.
Симптом – признак какого-либо заболевания; статистически значимое отклонение того или иного показателя от границ его нормальных величин или возникновение качественно нового, не свойственного здоровому организму явления.
Симптом – это внешний признак внутреннего патологического процесса, выявляемый врачом при исследовании больного и используемый им для постановки диагноза и определения прогноза заболевания.
1)патогномоничный – характерный для конкретного заболевания;
2)специфический – характерный для группы заболеваний органов одной системы;
3)неспецифический – характерный для группы различных заболеваний;
4)нехарактерный
Синдром – совокупность симптомов, объединенных общим патогенезом.
На основании конкретных симптомов и признаков, полученных с помощью доп. методов обследования, можно выделить ряд синдромов, характерных для заболеваний той или иной системы органов.
Симптомокомплекс – группа симптомов или синдромов, характерных для данного заболевания, но не имеющих единый патогенез (обусловлены разными причинами).
21. Общий осмотр как метод физикального обследования.
Оценка сознания
