

ГЕМОРРАГИЧЕСКАЯ ЛИХОРАДКА С ПОЧЕЧНЫМ СИНДРОМОМ
Выполнила:
Приходько
А.А.
530 группа

ОПРЕДЕЛЕНИЕ
ГЛПС – это острая вирусная природно очаговая болезнь, протекающая с высокой лихорадкой, выраженной общей интоксикацией, геморрагическим синдромом и тяжелым поражением почек с возможным появлением острой почечной недостаточности

ЭТИОЛОГИЯ
Возбудители ГЛПС – вирусы рода hantaan, семейства bunyaviridae – относятся к сферическим РНК содержащим вирусам диаметром 85–110 нм.
Погибают при температуре 50°С в течение 30 мин, при 0-4°С сохраняются 12 ч.
Существуют два типа вируса ГЛПС:
1 тип – восточный (распространен на Дальнем Востоке), резервуар – полевая мышь. Вирус высокоизменчив, способен вызывать тяжелые формы инфекции с летальностью до 10-20%. 2 тип – западный (циркулирует на Европейской части России), резервуар
– рыжая полевка. Вызывает более легкие формы болезни с летальностью не более 2%.

ИСТОРИЧЕСКИЕ СВЕДЕНИЯ
Возбудитель ГЛПС – вирус, был выделен южнокорейским ученым H.W.Lee из легких грызуна. Вирус получил название Hantaan.
Позднее такие вирусы обнаруживались во многих странах - в Финляндии, США, России, КНР. Семейство включает несколько сероваров: вирус Puumala, циркулирующий в Европе (эпидемическая нефропатия), вирус Dubrava (на Балканах) и вирус Seul (распространен на всех континентах).

ЭПИДЕМИОЛОГИЯ
Природный очаг – ореал распространения грызунов
Пути заражения: воздушно-пылевой (вдыхание вируса с высушенными испражнениями грызунов); фекально-оральный (употребление в пищу продуктов, загрязненных экскрементами грызунов); контактный (соприкосновение поврежденных кожных покровов с объектами внешней среды, загрязненной выделениями грызунов, такими как сено, хворост, солома, корма).
Заболеваемость носит спорадический характер, возможны и групповые вспышки. У человека абсолютная восприимчивость к возбудителю. В большинстве случаев характерна осеннее-зимняя сезонность.
Особенности распространения:
•Чаще поражаются лица молодого возраста (около 80%) 18-50 лет,
•Чаще больные ГЛПС – это мужчины (до 90% заболевших),
•ГЛПС дает спорадическую заболеваемость, но могут встречаться и вспышки: небольшие 10-20 человек, реже – 30-100 человек,
После перенесенной инфекции формируется прочный иммунитет. Повторные заболевания у одного человека не встречаются.

ПАТОГЕНЕЗ
После внедрения в организм человека через повреждению кожу и слизистые оболочки и репликации в клетках системы макрофагов вирус поступает в кровь. Развивается фаза вирусемии, которая обусловливает начало болезни с развитием общетоксических симптомов.
Оказывая вазотропное действие, вирус повреждает стенки кровеносных капилляров. В результате повреждения сосудистой стенки развивается плазморея, уменьшается объем циркулирующей крови, повышается ее вязкость, что приводит к расстройству микроциркуляции и способствует возникновению микротромбов. Повышение капиллярной проницаемости в сочетании с синдромом диссеминированного внутрисосудистого свертывания крови обусловливает развитие геморрагического синдрома, проявляющегося геморрагической сыпью и кровотечениями.
Воздействие вируса на сосуды почек и микроциркуляторные расстройства вызывают серозно геморрагический отек, который вдавливает канальцы и собирательные трубочки и способствует развитию десквамативного нефроза. Снижается клубочковая фильтрация, нарушается канальцевая реабсорбция, что приводит к олигоанурии, массивной протеинурии, азотемии и нарушениям баланса электролитов и ацидотическим сдвигам кислотно основного состояния.
КЛИНИКА
Характерна цикличность заболевания
1)инкубационный период – 7-46 дней (в среднем 12-18 дней),
2)начальный (лихорадочный период) – 2-3 дня,
3)олигоанурический период – с 3 дня болезни до 9-11 дня болезни,
4)период ранней реконвалесценции (полиурический период – после 11го – до 30 дня болезни),
5)поздняя реконвалесценция – после 30 дня болезни – до 1-3хлет.

ЛИХОРАДОЧНЫЙ ПЕРИОД
Температура повышается до 38,5–40 °С и удерживается в среднем 5–6 дней. После снижения температура может повышаться вновь до субфебрильных цифр – «двугорбая» кривая.
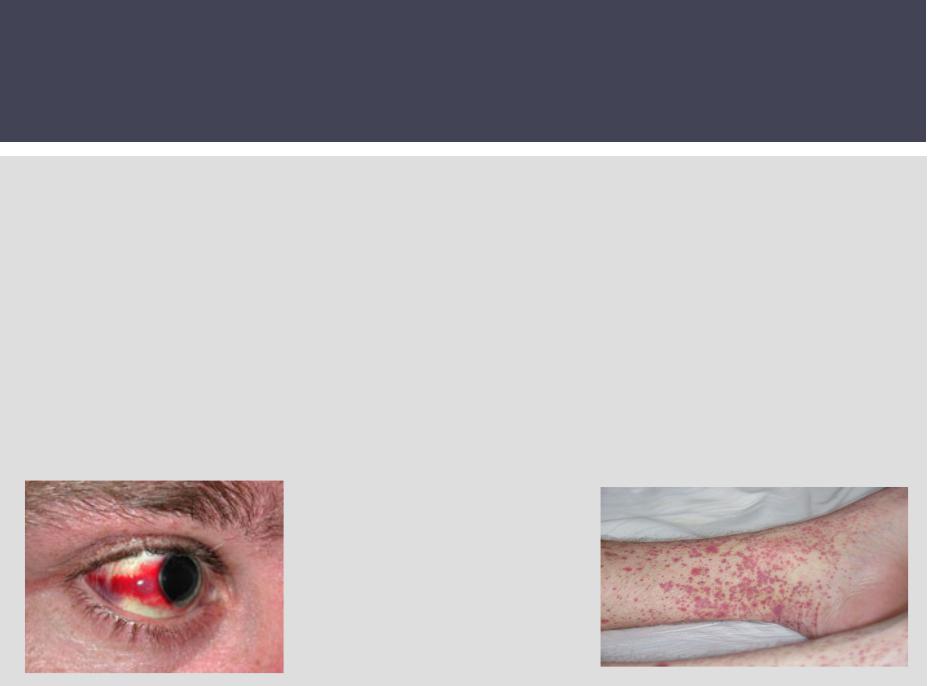
Мучительная головная боль с первых дней болезни сосредоточена в области лба, висков. При осмотре закономерно отмечают одутловатость и гиперемию лица, инъекцию сосудов склер и конъюнктив, гиперемию зева.
Геморрагическая энантема возникают со 2–3 го дня болезни на слизистой оболочке мягкого неба, а с 3–4 го дня –петехиальная сыпь в подмышечных впадинах; на груди, в области ключиц, на шее, лице. Сыпь может быть в виде полос, напоминающих «удар хлыста». Наряду с этим появляются крупные кровоизлияния в кожу, склеры, в места инъекций.
У части больных легкими формами болезни геморрагические проявления отсутствуют, но симптомы «жгута» и «щипка» всегда положительны.
Пульс в начале болезни соответствует температуре, затем развивается выраженная брадикардия, гипотония.
При пальпации живота определяют болезненность в подреберьях, у некоторых больных – напряжение брюшной стенки. Гепатомегалия. Поколачивание по пояснице болезненно.
ОАК – нормоцитоз или лейкопения с нейтрофильным сдвигом влево, тромбоцитопения, увеличение СОЭ. ОАМ– лейкоциты и эритроциты, небольшая протеинурия.

ОЛИГОУРИЧЕСКИЙ ПЕРИОД
С 3–4 го дня болезни на фоне высокой температуры начинается олигурический период. Состояние больных заметно ухудшается. Возникают сильные боли в поясничной области, часто заставляющие больного принимать вынужденное положение в постели. Отмечается нарастание головной боли, возникает повторная рвота, приводящая к обезвоживанию организма. Значительно усиливаются проявления геморрагического синдрома: кровоизлияния в склеры, носовые и желудочно кишечные кровотечения, кровохарканье.
Количество мочи уменьшается до 300–500 мл в сутки, в тяжелых случаях возникает анурия.
Отмечаются брадикардия, гипотензия, цианоз, учащенное дыхание. Пальпация области почек болезненна. Характерны бледность кожи в сочетании с цианозом губ и конечностей, резкая слабость.
В этот период заметное место занимают симптомы поражения нервной системы: у пациентов выраженная головная боль, оглушенность, бредовые состояния, нередко обмороки, галлюцинации. Причина таких изменений – кровоизлияния в вещество головного мозга.
ОАК - нейтрофильный лейкоцитоз (до 10–30 * 10^9 /л крови), плазмоцитоз (до 10–20 %), тромбоцитопения, увеличение СОЭ до 40–60 мм/ч, а при кровотечениях – признаки анемии. Характерны повышение уровня остаточного азота, мочевины, креатинина, гиперкалиемии и признаки метаболического ацидоза.
ОАМ - массивная протеинурия (до 20–110 г/л), гипоизостенурия (относительная плотность мочи 1,002–1,006), гематурия и цилиндрурия; нередко обнаруживаются цилиндры, включающие клетки канальцевого эпителия.

ПЕРИОДЫ
РЕКОНВАЛЕСЦЕНЦИИ
С 9–13 го дня болезни наступает полиурический период. Состояние больных заметно улучшается: прекращаются тошнота, рвота, появляется аппетит, диурез увеличивается до 5–8 л, характерна никтурия. Больные испытывают слабость, жажду, их беспокоят одышка, сердцебиение даже при небольшой физической нагрузке. Боли в пояснице уменьшаются, но слабые, ноющие боли могут сохраняться в течение нескольких недель. Характерна длительная гипоизостенурия.
В период поздней реконвалесценции полиурия уменьшается, функции организма постепенно восстанавливаются.
