
К рождению намечаются лишь точки окостенения. Совокупность имеющихся у ребенка точек окостенения характеризует биологическое развитие ребенка и называется костным возрастом.
Костный возраст обычно обследуют при помощи рентгенографии костей запястья. В возрасте 1 года определяется 2 точки окостенения, в 3 года – 4 и так далее до 5-6 лет.
Формула для определения костного возраста:
Костный возраст равен = количество точек окостенения – 1
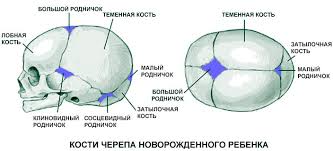
После рождения стреловидный, венечный и затылочный швы открыты и начинают закрываться только с 3-4 месяцев. Боковые роднички у доношенных детей закрыты. Задний (малый) родничок расположен между затылочной и теменными костями, имеет треугольную форму и может быть открыт у 25% новорожденных. В таком случае он закрывается к 4-8 неделям.
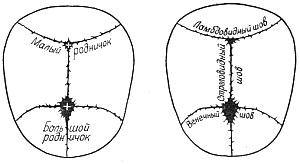
Передний (большой) родничок расположен между двумя теменными и двумя лобными костями, имеет ромбовидную форму. Сразу после рождения размеры большого родничка от 3x3 до 1,5x2 см. у здоровых детей большой родничок закрывается к 12–18 месяцам.
Шейный лордоз формируется после того, как ребенок начинает удерживать голову – 2-3 месяца. Грудной кифоз формируется после того, как ребенок начинает самостоятельно сидеть – 6-7 месяцев. Поясничный лордоз становится заметен после 9-12 месяцев – после начала стояния и ходьбы.
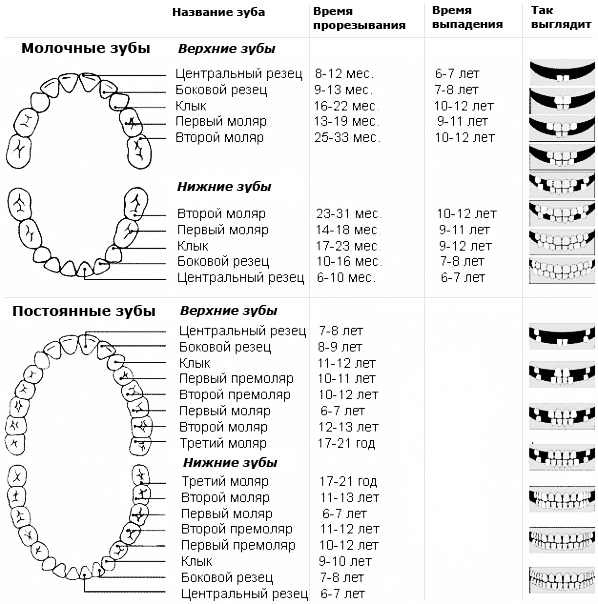
Молочные зубы прорезываются в определенной последовательности. Первыми появляются нижние резцы в 6-7 месяцев, затем – каждые 2 месяца прорезываются зубы в такой последовательности: верхние – верхние – нижние – нижние и так далее. Все молочные зубы (20) прорезываются к 2 годам (24 месяца). Ориентировочная формула для определения количества молочных зубов:
n – 4 , где n – возраст ребенка в месяцах.
Первые постоянные зубы прорезываются в возрасте 5 лет. Это обычно первые моляры. Затем постоянные зубы появляются примерно в такой же последовательности, как и молочные.
Ориентировочная формула для определения количества постоянных зубов: 4n – 20 , где n – возраст ребенка в годах.
Прикус – соотношение зубов верхней челюсти и нижней челюсти. В норме зубы верхней челюсти расположены несколько впереди зубов нижней челюсти. Различают прогнатизм (нарушение прикуса) передний (зубы нижней челюсти выступают вперед) и задний (зубы нижней челюсти значительно выступают назад).
Относительная масса мышц у новорожденного составляет около 23% (у взрослого – 44%). У новорожденных выражен повышенный тонус мышц-сгибателей, поэтому руки и ноги приведены к туловищу, а симптом Кернига положительный до 4 месяцев. У новорожденных в отличие от взрослых даже во время сна мышцы не расслабляются.
С целью адекватного развития мышц детям первого года жизни рекомендуется массаж, гимнастические упражнения, ежедневные купания. Детям более старшего возраста и подросткам рекомендуются физические и гимнастические упражнения.
У новорождёных детей определяют наличие симптомов врождённого вывиха бедра:
асимметрия складок;
относительное укорочение конечности;
нарушение ротации конечности;
ограничение отведения бёдер;
симптом щелчка.
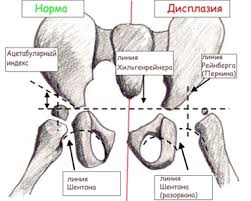
Врожденный вывих (дисплазия) тазобедренного сустава – уплощение вертлужной впадины и скошенность её верхней стенки с гипоплазией костных ядер; вывиху предшествует смещение головки бедренной кости вперёд.
Клинические признаки:
асимметрия кожных складок на бедрах и ягодицах;
укорочение конечности на стороне поражения;
ограничение отведения в тазобедренном суставе на стороне поражения;
симптом щелчка Маркса-Ортолани. Симптом соскальзывания описан советским ортопедом Василием Оскаровичем Марксом в 1934 году и независимо от него итальянским педиатром Марино Ортолани в 1936 году как симптом "щелчка". Ноги ребенка согнуты в тазобедренном и коленном суставах, после чего производят их медленное разведение, вовремя которого слышен щелчок;
наружная ротация нижней конечности;
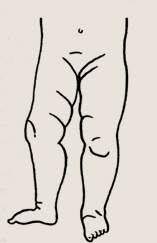
усиленный поясничный лордоз, «утиная походка».
Для уточнения диагноза необходимо рентгенологическое или ультразвуковое подтверждение.
При помощи перкуссии определяют боль в костях – симптом оссалгии. Для этого следует провести перкуссию пальцем или перкуссионным молоточком по губчатым и трубчатым костям (грудине, костям таза, конечностей). При наличии болезненности симптом считается положительным. Это может быть при остеомиелите, лейкозе.
Осанка определяется степенью выраженности физиологических изгибов позвоночника (осанка в сагиттальной плоскости) и наличием искривления позвоночника в сторону (во фронтальной плоскости) – сколиоз.
В зависимости от изгибов позвоночника различают несколько форм спины:
а) нормальную – при умеренно выраженных физиологических изгибах позвоночника (а);
б) круглую – грудной кифоз выражен избыточно, шейный и поясничный лордозы сглажены (б);
в) плоскую – естественные изгибы отсутствуют или выражены очень слабо (в);
г) плосковогнутую – грудной кифоз отсутствует, поясничный лордоз хорошо (иногда чрезмерно) выражен (г);
д) кругловогнутую – грудной кифоз и поясничный лордоз увеличены (д).
Сколиоз – искривление позвоночника во фронтальной плоскости.
Для определения симптомов сколиоза следует оценить:
уровень обоих надплечий;
положение головы (симметричность расположения ушных раковин по отношению к горизонтальной линии);
симметричность шейно-плечевых углов;
уровень верхнего края и нижнего угла лопаток;
симметричность расположения лопаток по отношению к позвоночнику;
параллельность расположения внутренних краев лопаток;
симметричность треугольников талии;
линию остистых отростков позвонков;
наличие реберного горба.
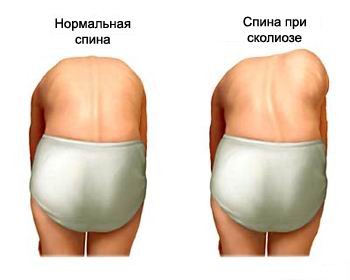
Сколиозы могут быть правосторонними, левосторонними, S-образными.
Рахит
Рахит относят к социальным болезням, так как его частота и тяжесть находятся в непосредственной связи с социально-экономическими и гигиеническими условиями жизни, культурным уровнем населения, особенностями вскармливания детей. Чаще болеют дети в регионах с недостаточной инсоляцией, а также рожденные поздней осенью и зимой.
 В
сложном патогенезе заболевания ведущим
является нарушение фосфорно-кальциевого
обмена на фоне дефицита витамина D,
который способствует всасыванию кальция
в кишечнике и отложению кальция в костях.
По мере увеличения дефицита витамина
D в организме нарушается не только
всасывание кальция в кишечнике, но и
его мобилизация из скелета, что при
тяжелом рахите ведет к развитию глубокой
и стойкой гипокальциемии в сочетании
с гипофосфатемией.
В
сложном патогенезе заболевания ведущим
является нарушение фосфорно-кальциевого
обмена на фоне дефицита витамина D,
который способствует всасыванию кальция
в кишечнике и отложению кальция в костях.
По мере увеличения дефицита витамина
D в организме нарушается не только
всасывание кальция в кишечнике, но и
его мобилизация из скелета, что при
тяжелом рахите ведет к развитию глубокой
и стойкой гипокальциемии в сочетании
с гипофосфатемией.
Наряду с недостатком витамина D у детей, больных рахитом, наблюдаются явления общего полигиповитаминоза, нарушается обмен белков, углеводов, липидов, магния, калия, меди, цинка, железа, кобальта и других микроэлементов, что сопровождается изменением активности металлоферментов и окислительно-восстановительных процессов. Имеют место выраженные отклонения иммунного гомеостаза, в значительной мере обусловленные снижением иммунорегуляторной роли втиамина D.
Морфологические изменения костной ткани являются основным проявлением болезни и заключаются в нарушении энхондрального окостенения, разрастании остеоидной ткани, недостаточной минерализации растущей и размягчении предобразованной кости.
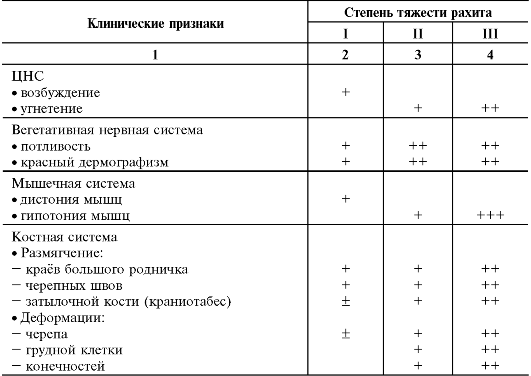
В зависимости от выраженности клинических симптомов различают три степени тяжести рахита: І – легкая, ІІ – среднетяжелая и ІІІ – тяжелая.
Периоды заболевания: начальный период, период разгара болезни, период реконвалесценции и период остаточных проявлений.
Течение заболевания может иметь острый, подострый и рецидивирующий характер.
Рахит первой степени тяжести (легкий) характеризуется изменениями со стороны нервной и в меньшей степени – костной систем. У ребенка на втором – третьем месяце жизни появляются чрезмерная потливость и связанные с ней опрелости, потница, облысение затылка. Сон становится беспокойным, тревожным. Во время сна ребенок часто вздрагивает, плачет, во время бодрствования – пуглив, беспричинно капризен. Возможны снижение аппетита, неустойчивый стул. Со стороны костной системы отмечаются податливость и болезненность при пальпации в области черепных швов, краев большого родничка, размягчение костей черепа (краниотабес) с деформацией (уплощение затылка), утолщение ребер в месте перехода костной ткани в хрящевую.
Для постановки диагноза рахит легкой степени обязательно наличие изменений со стороны костной системы ребенка. Выявление только симптомов нарушения функций вегетативной нервной системы не может быть основанием для постановки диагноза.
Со стороны костной системы отмечается также деформация черепа вследствие разрастания теменных и лобных бугров, позднее закрытие родничка, позднее прорезывание и неправильный порядок прорезывания молочных зубов. Со стороны костей туловища возможно S-образное искривление ключиц, деформация грудины (воронкообразная, килевидная и др.) и грудной клетки (втяжение в месте прикрепления диафрагмы на фоне размягчения ребер – Гаррисонова борозда), деформация позвоночника (рахитический горб, сколиоз), костей таза (плоско-рахитический таз). Отмечается утолщение эпифизов костей предплечья (“рахитические браслетки”), фаланг пальцев рук (“нити жемчуга”), голеней. Когда ребенок начинает ходить, появляется искривление ног – О- или X-образное в зависимости от преобладания тонуса мышц-сгибателей или мышц-разгибателей
Вторая (среднетяжелая) степень рахита характеризуется умеренно выраженными изменениями со стороны костной и нервной систем, а также мышечной (гипотония) и системы крови (анемия). Возможны увеличение печени и селезенки, нарушения со стороны органов дыхания, сердечно-сосудистой и пищеварительной систем. Рахит 2 степени тяжести развивается через 1,5 – 2 месяца от начала заболевания. У доношенных детей диагноз рахит 2 степени тяжести может быть выставлен не ранее 4-5 месяца жизни. Для рахита 2 степени тяжести характерно поражение костей в двух или трех отделах скелета.
Мышечная гипотония при тяжелом рахите
Рахит третьей степени (тяжелый) характеризуется значительными изменениями со стороны перечисленных органов и систем вплоть до задержки развития моторных и статических функций.
При остром течении заболевания превалируют симптомы размягчения костной ткани (остеомаляция), при подостром течении – признаки разрастания остеоидной ткани.
Спазмофилия
На фоне характерного для классического рахита снижения уровня ионизированного кальция в сыворотке крови возможно развитие у детей спазмофилии с проявлениями повышенной нервно-мышечной возбудимости и склонности к судорогам. Предрасполагающими факторами, являются диета, бедная солями кальция, интенсивное лечение витамином D, назначение его одновременно с УФО. Заболевание чаще всего развивается весной на фоне образования небольших количеств витамина D в коже ребенка под влиянием солнечных лучей, что приводит к отложению кальция в костную ткань, тогда как всасывание его в кишечнике невелико.
Выделяют скрытую (латентную) и явную спазмофилию.
При скрытой форме дети нередко нормально, а иногда избыточно упитаны, психомоторное развитие в пределах нормы, почти всегда у них имеются симптомы рахита. Характерны признаки гипервозбудимости – беспокойство, вздрагивания, гиперестезии. Клинически определяются симптомы повышенной нервно-мышечной возбудимости:
1) лицевой феномен Хвостека – при легком поколачивании пальцем или перкуссионным молоточком между скуловой дугой и углом рта – в районе выхода лицевого нерва появляются сокращения лицевой мускулатуры в области рта, носа, век;
2) симптом Труссо – при сдавливании плеча эластичным жгутом или манжетой для измерения артериального давления в течение 3 минут возникает судорожное сведение пальцев руки в виде руки акушера;
3) симптом Люста – непроизвольное тыльное сгибание стопы с одновременным отведением и ротацией ноги кнаружи («конская стопа») при поколачивании молоточком у головки малоберцовой кости или сжатии икроножной мышцы.
При явной спазмофилии может возникнуть ларингоспазм – спазм голосовой щели. Он проявляется звучным или хриплым вдохом при плаче и крике и остановкой дыхания на несколько секунд. В этот момент ребенок сначала бледнеет, потом у него появляется цианоз, потеря сознания, иногда присоединяются клонические судороги. Приступ заканчивается глубоким звучным вдохом и плачем ребенка. При наиболее тяжелых случаях возможна смерть в результате внезапной остановки сердца (тетания сердца). Реже наблюдается остановка дыхания не на вдохе, а на выдохе – бронхотетания.
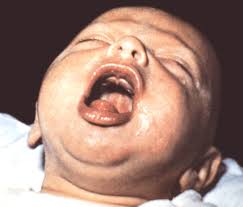
Ларингоспазм
При приступе ларингоспазма необходимо оказать экстренную помощь:
уложить ребенка на ровную твердую поверхность;
расстегнуть стесняющую одежду;
обеспечить доступ свежего воздуха;
создать спокойную обстановку;
 лицо
и тело ребенка сбрызнуть холодной водой
или вызвать раздражение слизистой
оболочки носа (подуть в нос, пощекотать
тампоном, поднести нашатырный спирт
или шпателем нажать на корень языка);
лицо
и тело ребенка сбрызнуть холодной водой
или вызвать раздражение слизистой
оболочки носа (подуть в нос, пощекотать
тампоном, поднести нашатырный спирт
или шпателем нажать на корень языка);ввести внутривенно глюконат кальция (0,2 мл на год жизни) или 10%-ный раствор хлорида кальция;
ввести внутримышечно реланиум в дозе 0,1 мл на год жизни;
при отсутствии эффекта провести интубацию трахеи;
при остановке сердца провести непрямой массаж сердца.
Карпопедальный спазм – спазм дистальных мышц кисти в виде руки акушера (а) и мышц ноги в виде конской стопы (б). Такой спазм может быть кратковременным, но может сохраняться долго, в течение нескольких часов и даже дней.
В наиболее тяжелых случаях наблюдаются приступы эклампсии – клонико-тонические судороги, протекающие с потерей сознания. Они возникают вслед за кратковременными тоническими судорогами и могут присоединяться к приступу ларингоспазма.
