
Гостищев. Общая хирургия
.pdf
На развитие гнойного воспаления в области раны указывают локализованные пульсирующие боли в конечности, высокая температура тела, болезненность и увеличение региональных лимфатических узлов, лейкоцитоз.
После сращения перелома гипсовую повязку снимают. Специальными ножницами или пилкой повязку рассекают вдоль конечности, края разреза отодвигают в сторону и конечность осторожно извлекают, так как есть опасность повреждения мягкой костной мозоли. Конечность моют водой с мылом, ссадины смазывают раствором йода.
Метод постоянного вытяжения
Этот метод предусматривает как репозицию, так и удержание отломков. Используют накожное (рис. 78) и скелетное вытяжение. Последний вид вытяжения наиболее эффективен. При лечении переломов способом постоянного вытяжения нужно учитывать несколько моментов.
1.Вытяжение следует проводить в среднефизиологическом положении повреждённой конечности, т.е. в состоянии равновесия между мышцами-антагонистами. Это достигается полусогнутым положением конечности, уложенной на шины Белера, Богданова (рис. 79).
2.Репозицию следует проводить по оси центрального костного отломка, т.е. периферический отломок должен быть установлен по оси центрального.
3.Нагрузка при вытяжении должна увеличиваться постепенно, что способствует безболезненному растяжению мышц и репозиции отломков.
4.Необходимо создание противотяги, что достигается, например, приподниманием ножного конца кровати при лечении переломов нижних конечностей. В таком положении масса тела больного создаёт противотягу.
Рис. 78. Накожное (лейкопластырное) вытяжение на шине ЦИТО при переломе плеча
300
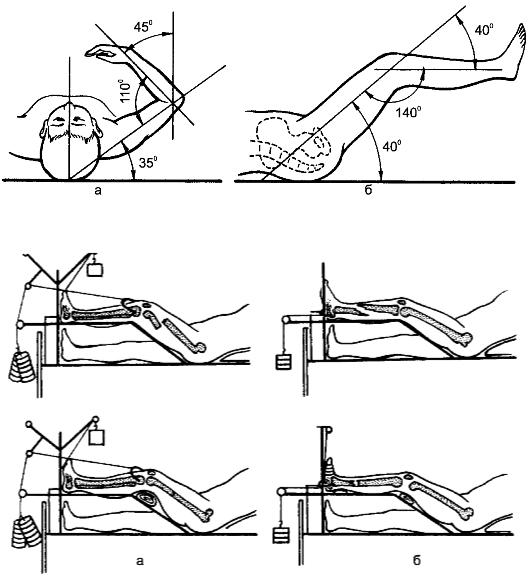
Рис. 79. Среднефизиологическое положение верхней (а) и нижней (б) конечностей.
Рис. 80. Скелетное вытяжение при переломе бедра (а) и голени (б).
Для скелетного вытяжения (рис. 80) необходим следующий набор стерильных инструментов: спицы Киршнера или ЦИТО, специальная ручная дрель ЦИТО для проведения спицы или электродрель. Проведение спицы осуществляют в операционной. Ногу больного после обезболивания места перелома укладывают на лечебную шину Белера. Обрабатывают операционное поле по общепринятым правилам и проводят местную анестезию: 0,5% раствором прокаина инфильтрируют кожу, подкожную клетчатку и надкостницу вначале в месте входного, а затем таким же способом в месте выходного отверстия спицы. При переломе бедренной кости спицу проводят сразу над выступающей частью мыщелков, что соответствует уровню верхнего края надколенника, или за бугристостью большеберцовой кости на 1,5-2 см кзади от наиболее выступающей точки. Спица проходит снаружи внутрь. При переломах голени её проводят через пяточную кость на 3-4 см кзади и книзу от лодыжки. При переломе плечевой кости спица проходит через локтевой отросток в точке, расположенной на 2-3 см дистальнее верхушки отростка и на 1-1,5 см вглубь от его поверхности.
Спицу проводят через кость ручной или электрической дрелью. Кожу прокалывают спицей и упираются острым концом в кость строго перпендикулярно продольной плоскости кости. Движениями рукоятки или включением электродрели начинают вращать
301
спицу и проводят её через кость. Когда спица выступает в подкожной клетчатке с противоположной стороны, вращение прекращают, кожу накалывают на спицу (чтобы предупредить наматывание кожи и её дополнительную травму при вращении) и вновь продвигают спицу путём вращения так, чтобы с обеих сторон выступали концы одинаковой длины. В местах выхода спицы кожу смазывают спиртовым раствором йода и наклеивают клеолом марлевые шарики, винтами специальных фиксаторов марлевые шарики прижимают к коже, предупреждая смещение спицы в сторону. На спицу надевают скобу, которую прикрепляют винтами и специальным ключом, вращая винт на скобе, натягивают спицу, чтобы предупредить прорезывание ей кости во время вытяжения.
Затем больного перевозят в палату, не снимая ноги с шины, перекладывают вместе с шиной на кровать с подложенным под матрац деревянным щитом. К скобе крепят шнур, перекидывают его через блоки по оси шины, которую устанавливают по оси центрального отломка кости, и подвешивают груз. На подошву наклеивают клеолом бинт, конец его со стороны пальцев перебрасывают через блок и фиксируют на нём небольшой груз, который позволяет удерживать стопу под прямым углом и тем самым предупреждает образование «конской стопы».
Скелетное вытяжение позволяет постоянно наблюдать за состоянием конечности, осуществлять движения в суставах при неподвижности в зоне перелома, что улучшает кровоснабжение конечности и создаёт благоприятные условия для сращения костных отломков. Этот метод лечения называют функциональным.
Величина груза для создания вытяжения определяется степенью смещения отломков, развитием мышц, массой тела больного. Ориентировочно груз составляет при переломе бедра - 15% массы тела, при переломе голени - 10%. Противотягу при постоянном вытяжении создают массой тела за счёт поднятия ножного конца кровати: при грузе 6-10 кг - на 30 см, при грузе 11-15 кг - на 70 см.
Репозиция отломков длится 1-3 дня, после чего наступает репарационный период (образование костной мозоли), продолжающийся в среднем 4-6 нед - в зависимости от локализации и вида перелома.
Для создания нарастающей тяги в период репозиции отломков груз увеличивают постепенно, в течение суток, начиная с 4-5 кг и каждые 2 ч добавляя 1-2 кг. По достижении репозиции отломков груз уменьшают до 4-5 кг, чтобы предупредить перерастяжение мышц и расхождение отломков.
Лучшей консолидации переломов способствует полноценное питание с достаточным содержанием белков, витаминов, богатое минеральными элементами, особенно солями фосфора и кальция. К средствам, улучшающим кровообращение в месте перелома, относятся лечебная физкультура, массаж, механо-, электро-, бальнеотерапия и др.
Скелетное вытяжение проводят длительно, иногда до 2 мес. По окончании вытяжения груз снимают, скобу и спицу удаляют. Для этого спицу и кожу тщательно смазывают спиртовым раствором йода и у самой кожной раны спицу перекусывают стерильными кусачками, затем выдёргивают за противоположный конец. Кожные раны смазывают спиртовым раствором йода и заклеивают. Показанием для досрочного удаления спицы и прекращения скелетного вытяжения считают появление воспалительных изменений, болей в области проведённой спицы. В этом случае спицу скусывают со стороны, где нет воспалительных явлений, а удаляют со стороны, где они более выражены.
302
Постоянное вытяжение может проводиться с помощью лямок, манжет, петель и др. Принцип лечения аналогичен таковому при скелетном вытяжении. Для репозиции отломков при переломе шейных и верхних грудных позвонков используют вытяжение с помощью петли Глиссона (см. рис. 73). Петлю фиксируют к головному концу кровати, который поднимают на 50-60 см. После репозиции отломков конец кровати опускают до
25-30 см.
Оперативное лечение переломов
Различают абсолютные и относительные показания к оперативному лечению переломов.
Абсолютные показания:
1)открытые переломы;
2)повреждение жизненно важных органов отломками костей (вещества головного, спинного мозга, органов грудной и брюшной полостей, крупных сосудов, нервов конечностей);
3)интерпозиция мягких тканей (состояние, когда между отломками костей оказались мягкие ткани - мышца, сухожилие, фасция, что делает невозможным сопоставление костных отломков и сращение кости);
4)ложный сустав;
5)гнойно-воспалительные осложнения перелома;
6)неправильно сросшиеся переломы с грубым нарушением функций органа.
Относительные показания:
1)неудавшаяся многократная попытка сопоставить (репонировать) костные отломки;
2)замедленная консолидация перелома;
3)поперечные переломы длинных трубчатых костей, когда нельзя сопоставить или удержать костные отломки;
4)неправильно сросшиеся переломы с незначительным нарушением функций органа.
Соединение и удержание костных отломков могут быть достигнуты различными способами с использованием металлических материалов (штифтов, пластин, шурупов, болтов, проволоки и др.).
Металлические стержни вводят внутрь кости (интрамедуллярный остеосинтез, рис. 81) или накладывают и фиксируют шурупами металлические пластинки снаружи (экстрамедуллярный остеосинтез, рис. 82, 83). Костные отломки могут быть соединены шурупами, болтами, металлической проволокой. Все эти виды соединения костей применяют при оперативном вмешательстве непосредственно в зоне (очаге) перелома. Обнажают хирургическим путём место перелома, проводят открытую репозицию
303

отломков и затем фиксацию их одним из средств, в зависимости от локализации и вида перелома.
Недостатками данного метода являются дополнительная травма костей в месте перелома, травматичность самого вмешательства, разрушение костного мозга на всём протяжении кости при интрамедуллярном остеосинтезе, необходимость повторной операции для удаления конструкции после консолидации перелома.
Применение компрессионных аппаратов позволяет избежать указанных недостатков, поскольку фиксирующие спицы проводят вне перелома (внеочаговый остеосинтез). Аппараты (Илизарова, Гудушаури, Волкова-Оганесяна) позволяют производить репозицию отломков без операции на месте перелома, а также дают возможность создавать компрессию - плотное прижатие отломков друг к другу с помощью специальных штифтов и гаек (рис. 84). Метод внеочагового компрессионного остеосинтеза применяют для лечения не только свежих переломов, но и ложного сустава, медленно срастающихся переломов, остеомиелита концов костей. Внеочаговый остеосинтез способствует предупреждению гнойного осложнения, позволяя обойтись без металлических спиц (инородное тело в кости и мягких тканях в очаге воспаления).
Рис. 81. Интрамедуллярный остеосинтез при переломе бедра: а - смещение отломков бедренной кости; б - введение металлического стержня в проксимальный отломок; в -
стержень введён в проксимальный и дистальный отломки бедренной кости.
304

Рис. 82. Фиксация отломка локтевого отростка с помощью шурупа (экстрамедуллярный остеосинтез).
Рис. 84. Внеочаговый остеосинтез с помощью аппарата Илизарова.
305
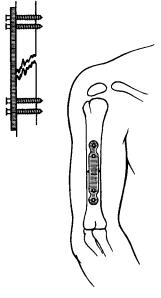
Рис. 83. Фиксация костных отломков плечевой кости пластинкой и шурупами (экстрамедуллярный остеосинтез).
Возможные результаты лечения переломов
1.Полное восстановление анатомической целостности и функций конечности.
2.Полное восстановление анатомической целостности с нарушением функций органа вследствие атрофии мышц, тугоподвижности, контрактуры суставов.
3.Неправильно сросшиеся переломы с изменением формы кости или органа
(укорочением, искривлением) и нарушением функций конечности (хромота, ограничение объёма движений).
4.Неправильно сросшиеся переломы с восстановлением функций конечности.
5.Несросшиеся переломы - ложный сустав (псевдоартроз).
6.Посттравматический остеомиелит.
Осложнения при лечении переломов
Осложнения могут возникнуть на разных этапах оказания помощи пострадавшим с переломами костей и лечения.
При неправильных оказании первой помощи (неосторожное перекладывание пострадавшего), наложении транспортных шин, транспортировке возможны повреждение отломками кости кожи и превращение закрытого перелома в открытый, повреждение внутренних органов, сосудов, нервов, головного и спинного мозга с развитием параличей, кровотечения, перитонита и др. Неполное сопоставление отломков по той или иной причине (поперечный перелом, интерпозиция мягких тканей - мышц, фасций, сухожилий) приводит к неправильному их положению и, как следствие, - к неправильному сращению кости. Присоединение инфекции может вызвать воспаление мягких тканей, травматический остеомиелит.
306
Отклонения от нормального сращения костей при лечении переломов могут привести к замедленной консолидации или развитию ложного сустава. Сроки образования ложного сустава составляют 9-10 мес после перелома в этот период происходит закрытие костномозгового канала. Консолидацию считают замедленной, если сращение не произошло в удвоенный средний срок, необходимый для консолидации перелома с учётом его локализации и характера.
Причины замедленной консолидации могут быть местного (чаще) и общего характера. К местным причинам относятся:
1)неправильная репозиция отломков;
2)недостаточная иммобилизация (подвижность отломков, перерастяжение при постоянном вытяжении);
3)частичная или полная интерпозиция мягких тканей (полная интерпозиция всегда приводит к образованию ложного сустава);
4)дефекты кости, образовавшиеся вследствие удаления костных осколков и резекции кости;
5)остеомиелит костных отломков в зоне перелома;
6)трофические нарушения, обусловленные повреждением или сдавлением сосудов и нервов конечности, значительной травмой мягких тканей в области перелома.
К причинам общего характера относятся истощающие заболевания, недостаточное питание, инфекционные заболевания, болезни обмена веществ (например, сахарный диабет), старческий возраст.
Признаками замедленной консолидации являются патологическая подвижность конечности в месте перелома, гиперемия кожи, припухлость тканей, атрофия мышц, болезненность при осевой нагрузке (поколачивание по пятке, давление по оси на дистальный конец конечности вызывают боль в месте перелома). Отдифференцировать замедленную консолидацию от ложного сустава помогает рентгенологическое исследование: при замедленной консолидации определяются склерозирование концов костных отломков, наличие щели между отломками; для ложного сустава характерно зарастание костномозгового канала.
При консервативном лечении замедленной консолидации применяют тщательную иммобилизацию на весь срок, необходимый для срастания свежего перелома. Иммобилизация достигается гипсовой повязкой или аппаратами для компрессионного остеосинтеза. При неудовлетворительном стоянии отломков перед наложением аппарата удаляют рубцовую ткань между ними и тщательно сопоставляют их. Для улучшения регенерации костной ткани применяют массаж, лечебную физкультуру, электрофорез ионов кальция, рекомендуют полноценное сбалансированное питание, анаболические стероидные гормоны.
Лечение ложного сустава только оперативное. Во время операции иссекают рубцовые ткани между отломками, освежают их концы, вскрывают костномозговые каналы и тщательно сопоставляют отломки. Костные отломки фиксируют с помощью компрессионного аппарата или костными аутотрансплантатами либо выполняют
307
операцию по типу «русского замка». Хорошие результаты даёт сочетание костнопластических операций и компрессионного остеосинтеза.
ВЫВИХИ
Вывих (luxatio) - полное смещение суставных концов костей по отношению друг к другу. Частичное смещение называется подвывихом (subluxatio).
Классификация вывихов
I. Врождённые вывихи.
II. Приобретённые вывихи.
1.В зависимости от происхождения: а) травматические; б) патологические.
2.По течению: а) осложнённые; б) неосложнённые.
3.По отношению к внешней среде: а) открытые; б) закрытые.
III. Привычные вывихи.
Вывихи сопровождаются разрывом капсулы сустава и связочного аппарата с выхождением через разрыв капсулы одного из суставных концов кости. Чаще возникают вывихи в суставах верхней конечности (в плечевом - в 65% случаев, локтевом - в 25%, суставах кисти и пальцев - в 9%). Частоту возникновения вывихов определяют анатомические особенности суставов: наиболее вероятно смещение суставных концов в шаровидном и блоковидном суставах, имеющих большую капсулу, слабый околосуставной связочный аппарат и малую площадь соприкосновения суставных поверхностей костей.
Особенности строения суставов определяют и вид смещения вывихнутой части конечности. Головка плечевой кости при вывихе чаще смещается кпереди и книзу, так как эта часть суставной капсулы наиболее слабая, мышечное укрепление сустава недостаточное, капсула легко разрывается. Вывих кверху невозможен из-за костной крыши над суставной капсулой, образованной акромиальным концом лопатки. По тем же причинам чаще происходит вывих бедренной кости кзади от вертлужной впадины.
Различают вывихи врождённые и приобретённые.
При врождённых вывихах, обусловленных нарушением развития суставных концов кости, смещение последних происходит во внутриутробном периоде. Чаще всего это врождённый вывих бедра (см. главу 16).
Приобретённые вывихи разделяют на травматические, обусловленные действием травмы, и патологические, обусловленные заболеваниями суставов с разрушением суставных поверхностей костей (например, опухоли, туберкулёз, остеомиелит).
Причиной травматических вывихов в основном является непрямая травма с приложением силы вдали от сустава и образованием рычага с точкой опоры в области суставных концов костей (вывих плеча при падении на вытянутую руку или локоть при переразгибании в суставе). Реже вывих происходит под действием прямой травмы -
308

сильный удар в область сустава приводит к смещению и разъединению суставных поверхностей костей, разрыву капсулы сустава и связок. Смещение суставного конца при вывихе увеличивается сокращением мышц или под тяжестью падающего тела, вызывая вторичное смещение.
Различают вывих неосложнённый и осложнённый. Для последнего характерны повреждение крупных сосудов, нервов, перелом кости.
Отсутствие полного анатомического восстановления суставной сумки после грубого вправления или неправильного лечения может привести к повторному, привычному вывиху, который возникает при незначительной травме, резком движении конечности, падении. Если вывих повторился дважды, он считается привычным. Чаще привычный вывих наблюдается в плечевом суставе.
Клиническая картина
При вывихе больные жалуются на резкую боль в области сустава и невозможность активных и пассивных движений в нём (такие попытки вызывают резкое усиление боли). При выяснении анамнеза заболевания удаётся установить механизм травмы: падение на конечность (например, на вытянутую руку), резкое переразгибание конечности в суставе, прямой удар в область сустава и т.д.
При осмотре больного отмечают деформацию в области сустава и необычное, вынужденное для каждого сустава положение конечности (рис. 85-87). Активные движения невозможны, определяются укорочение, реже - удлинение и изменение оси конечности.
При пальпации определяется болезненность в области сустава, иногда удаётся прощупать суставной конец (например, головку плечевой кости) в необычном месте. В обычном месте нахождения суставного конца определяется западение - сустав «пустой».
Пассивные движения резко ограничены и болезненны. При попытке изменить необычное положение конечности ощущается пружинящее сопротивление; как только конечность отпускают, она возвращается в исходное положение (симптом пружинящей фиксации). При вывихе акромиального конца ключицы надавливание на выступающий конец приводит его в нормальное положение; как только давление прекращают, он вновь возвращается в исходное положение (симптом клавиши).
Рис. 85. Вывих плеча.
309
