
Стенокардия
.docxСтенокардия
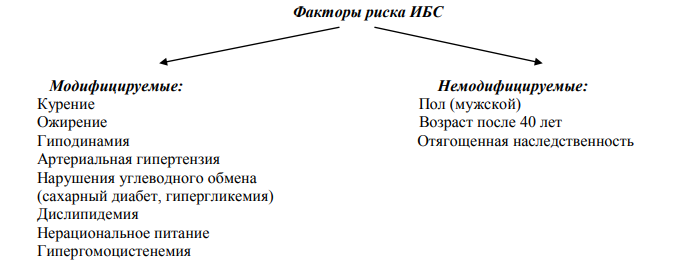
ИБС – это обусловленное расстройством коронарного кровообращения поражение миокарда, возникающее вследствие нарушения равновесия между коронарным кровотоком и доставкой кислорода к сердечной мышце. В основе ИБС лежит органическое поражение коронарных артерий, вызванное в подавляющем большинстве случаев стенозирующим атеросклерозом, к которому может присоединяться тромбоз. Реже причиной ИБС могут быть функциональные состояния коронарных артерий (спазм или повышения тонуса коронарных артерий), которые, в конечном счете, также наслаиваются на имеющиеся дефекты эндотелия коронарных артерий.
Классификация ИБС (ВКНЦ 1979 на основе рекомендаций ВОЗ) 1. Стенокардия 2. Инфаркт миокарда 3. Постинфарктный кардиосклероз 4. Нарушения сердечного ритма 5. Сердечная недостаточность (ишемическая кардиомиопатия) 6. Внезапная кардиальная смерть (первичная остановка кровообращения) Смерть - неожиданная, наступившая мгновенно или в течение часа от начала сердечного приступа на фоне стабильного состояния, у человека страдавшего или нестрадавшего ИБС. Например, смерть в ранней фазе ОИМ не является ВКС, так как это смерть прогнозируема. В основе ВКС в 90% случаев лежит фибрилляция желудочков, реже - первичная асистолия. Такая, по сути, аритмическая смерть развивается, как правило, на фоне распространенного атеросклероза КА.
*Клац*
Виды:
Стабильная стенокардия напряжения
Напряжения
Микрососудистая стенокардия
Вазоспатическая, или вариантная стенокардия
Нестабильная стенокардия
Стабильная стенокардия напряжения
Морфологическим субстратом стенокардии практически всегда являются атеросклеротические сужения коронарных артерий (у 95 % больных). Стенокардия появляется во время физической нагрузке (ФН) или стрессовых ситуаций, при наличии сужения просвета коронарной артерии не менее чем на 50-70%. Чем больше степень стеноза коронарных артерий, тем тяжелее, как правило, стенокардия.
Атеросклероз-утолщение и уплотнение стенок артерий, характеризуется поражением крупных артерий и встречается у пациентов с коронарной болезнью сердца, аневризмой аорты и заболеваниями артерий нижних конечностей, а также играет важную роль в генезе поражений сосудов нижних конечностей. Атеросклероз представляет собой пятнистый нодулярный тип артериосклероза. Патологические изменения принято классифицировать как жировые полоски, фиброзные бляшки и осложненные поражения. Жировые полоски – это наиболее раннее проявления атеросклероза, однако выявить их бывает трудно. Они характеризуются накоплением гладких мышечных клеток и макрофагов, заполненных липидами и фиброзной ткани в интиме в виде очагов. Фиброзные бляшки – это выступающие над поверхностью внутренней оболочки участки ее утолщения. Роль виновников инициации атеросклеротической бляшки в сосудах эластического типа возложена на модифицированные липопротеиды низкой плотности (ЛПНП). В результате перекисного окисления ЛПНП претерпевают изменения в своей структуре, длительно циркулируют в крови, могут стать аутоантигенами, оседают в субэндотелиальном слое аорты или других артериях эластического типа. ЛПНП приобретают цитотоксические свойства, притягивают к себе макрофаги, которые активно начинают их «пожирать» до тех пор, пока макрофаги не исчерпают свой фагоцитарный резерв и не трансформируются в пенистые клетки (терминальный этап жизненного цикла МФ), после чего они погибают, а их содержимое изливается в интиму, что приводит к раздражению гладкомышечных клеток и усилению продукции эластина и коллагена, что ведет к своеобразному воспалительному процессу с формированием фиброзной капсулы. Так происходит образование атеросклеротической бляшки, которая начинает вести «полуавтономное» существование, в нее могут прорастать мелкие сосуды, после чего может продолжаться процесс ее роста за счет нового пополнения липидами.
*Клац* Озвучить слайд
*Клац*
Микрососудистая стенокардия
В базовых условиях работы сердца из артериальной крови можно получить 60–70% необходимого кислорода, поэтому повышенная потребность миокарда в кислороде может быть удовлетворена только путем увеличения коронарного кровотока. Проксимальное коронарное русло состоит из эпикардиальных артерий диаметром от 5 до 0,5 мм и дает начало интрамуральным сосудам. Дистальное коронарное русло представлено преартериолами, артериолами диаметром от 40 до 400 мкм и капиллярами диаметром менее 10 мкм, которые составляют основную систему коронарного кровообращения [10]. В состоянии покоя тонус коронарного микроциркуляторного русла высокий, но диаметр артериол может быстро меняться, реагируя на повышенную потребность миокарда в кислороде и увеличивая коронарный кровоток [11]. Капилляры и венулы являются важным компонентом коронарной микроциркуляции, поэтому структурные и функциональные нарушения на данном уровне (например, падение давления крови в капиллярной сети или микроэмболизация) могут стать причиной развития ишемии миокарда. В зависимости от клинической картины выделяют разные патогенетические механизмы микрососудистой дисфункции (в табличке)
*Клац*
Вазоспастическая стенокардия
Большинство случаев стенокардии сопряжено с резким повышением уровня физической или психоэмоциональной нагрузки. Однако из этого правила есть исключения. Так, стенокардия Принцметала, также называемая вариантной, вазоспастической или спонтанной, обычно развивается у пациента, находящегося в состоянии покоя. Типичное время возникновения симптомов – от полуночи до предрассветных часов. Болевой синдром отличается интенсивностью, распространяется к голове или к рукам, напоминая признаки судорог. Чаще отмечается у курильщиков, пациентов с повышенным холестерином или артериальным давлением, но может проявляться и у здоровых людей. Симптомы заболевания вызывает спазм коронарной артерии, вследствие которого коронарный кровоток резко замедляется. На фоне сохранения частоты сердцебиения сердечная мышца испытывает повышенную нагрузку и реагирует на нее ощутимой болью. Спазм артерии может наступать без видимых причин в состоянии полного покоя или сна пациента, что несколько затрудняет диагностику.
Спазм коронарной артерии может наблюдаться в следующих случаях:
переохлаждение организма;
курение;
симптомы артериальной гипертензии;
стресс;
повышение уровня холестерина;
прием медикаментозных препаратов, замедляющих кровоток;
употребление алкоголя и наркотических средств.
Заболевание чаще отмечается у пациентов в возрасте от 50 до 60 лет. В 5 раз чаще у мужчин, чем у женщин. Основным фактором риска признается курение и употребление алкоголя. Реже патология развивается на фоне вазомоторных нарушений сосудов.
*Клац*
Нестабильная стенокардия
Нестабильная стенокардия – острый процесс ишемии миокарда, тяжесть и продолжительность которого недостаточны для развития некроза миокарда. Обычно на ЭКГ 8 нет подъемов сегмента ST. Отсутствует выброс в кровоток биомаркеров некроза миокарда в количествах, достаточных для диагноза инфаркта миокарда. Основной причиной дестабилизации стенокардии является формирование тромбоцитарного тромба. Развитию тромбоза коронарной артерии предшествует разрыв атеросклеротической бляшки или ее эрозия. Разрыву чаще подвергается «нестабильная» бляшка, обладающая следующими свойствами: расположена эксцентрично; имеет подвижное, «растущее» липидное ядро, занимающее более 50% объема бляшки, покрыта тонкой соединительно-тканной покрышкой; содержит большое количество макрофагов и Т-лимфоцитов. Надрыву и разрыву бляшки способствуют: накопление в бляшке ЛПНП и их окисление, значительное давление току крови на края бляшки, курение, выраженное повышение АД, интенсивная физическая нагрузка. Далее запускается процесс внутрикоронарного тромбообразования, который течет по всем законам внутрисосудистого гемостаза с активацией тромбоцитарных и плазменных факторов свертывания. В большинстве случаев тромб, расположенный на атеросклеротической бляшке, имеет протяженность около 1 см и состоит из тромбоцитов, фибрина, эритроцитов, лейкоцитов. Davies в 1990 г. установил, что образование тромба, окклюзирующего просвет сосуда, происходит в 3 стадии: кровоизлияние в атеросклеротическую бляшку; формирование внутрикоронарного тромба, вначале необтурирующего; распространение тромба по длине и прежде всего в просвет коронарной артерии с полной ее окклюзией. Развитие коронароспазма обусловлено дисфункцией эндотелия и влиянием вазоконстрикторных веществ, выделяемыми тромбоцитами во время формирования тромба. В настоящее время в практическую практику введен термин «острый коронарный синдром». Острый коронарный синдром – любая группа клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда. Включает в себя инфаркт миокарда с подъемом сегмента ST, инфаркт миокарда без подъема сегмента ST, инфаркт миокарда, диагностированный по изменениям ферментов, по биомаркерам, по поздним ЭКГ признакам и нестабильная стенокардия. Термин появился в связи с необходимостью выбирать лечебную тактику до окончательного диагноза перечисленных состояний. Используется для обозначения больных при первом контакте с ними и подразумевает необходимость лечения (ведения) как больных с инфарктом миокарда или нестабильной стенокардией.
Лечение.
Для лечения стабильной стенокардии β-Адреноблокаторы рассматриваются как препараты выбора и лишь при их неэффективности или плохой переносимости подключаются другие антиангинальные средства. Применяют кардиоселективные (бисопролол, метопролол, и др.) и неселективные (пропранолол и др.) β-блокаторы.
Нитраты. У большинства больных стабильной стенокардией применятся нитроглицерин, изосорбида динитрат и его метаболит изосорбида-5-мононитрат, как правило, вместе с препаратами других классов. Эффективность нитратов обусловлена в основном образованием оксида азота (NO) – эндотелийзависимого фактора релаксации сосудов, уменьшающего преднагрузку сердца и расширяющего крупные (эпикардиальные) коронарные артерии. Существует огромное разнообразие лекарственных форм нитратов: таблетки для приема под язык и внутрь, капсулы, диски, пластыри, аэрозоли, буккальные формы. Нитраты применяются как для купирования приступов стенокардии, так и для их предупреждения.
Антагонисты кальция. 1. Фенилалкиламины (верапамил и др.) 2. Дигидропиридины (нифедипин, амлодипин [амловас] и др.) 3. Бензотиазепины (дилтиазем и др.) Препараты всех трех подгрупп оказывают прямое расслабляющее действие на гладкие мышцы сосудов, расширяют периферические артериолы, что приводит к снижению общего периферического сосудистого сопротивления и АД, уменьшают нагрузку на сердце и снижают потребность миокарда в кислороде, расширяют коронарные артерии, увеличивая поступление кислорода в миокард. Фармакологическое действие подгрупп антагонистов кальция неоднородно. Фенилалкиламины и бензотиазепины урежают сердечный ритм. Дигидропиридины, наоборот, могут вызвать умеренную тахикардию. Короткодействующий препарат из этой подгруппы – нифедипин не применяется в лечении стабильной стенокардии вследствие неблагоприятного влияния на отдаленный прогноз. Это не относится к дигидропиридинам длительного действия – амлодипину (амловас), положительный эффект которого определяется совокупностью благоприятных эффектов в отношении как самой стабильной стенокардии, так и основного фактора риска – артериальной гипертензии. Антагонисты кальция считаются препаратами выбора в лечении стабильной стенокардии, возникающей в результате спазма коронарных артерий.
Обязательными средствами лечения стабильной стенокардии являются антитромбоцитарные препараты (антиагреганты), из которых наиболее часто используют ацетилсалициловая кислота. Длительный регулярный прием АСК больными стенокардией, особенно перенесшими инфаркттт миокарда (ИМ), снижает риск развития повторного ИМ в среднем на 30%. Отмечена высокая эффективность как средних (325 мг), так и малых доз (75-100 мг) АСК.
Миокардиальные цитопротекторы. Из известных в настоящее время миокардиальных цитопротекторов, наиболее изученным препаратом с доказанными антиангинальным и антиишемическим действиями, является триметазидин. Механизм действия триметазидина связан с подавлением бетаокисления ЖК и усилением окисления пирувата в условиях ишемии, что помогает сохранить в кардиомиоцитах необходимый уровень АТФ, снизить внутриклеточный ацидоз и избыточное накопление ионов кальция.
