
- •Л.А. Ткаченко Инфарктное отделение №1
- •Поступила в ОКР по скорой помощи 25.09.2012, переведена в I инфарктное отделение в
- •Одышка при минимальной физической нагрузке и в горизонтальном положении
- •С 25 летнего возраста «мягкая» артериальная гипертензия без четких кризов (до 160/90 мм.рт.ст.).
- •29.12.2010 г. после стресса возникла интенсивная боль в области сердца сжимающего характера, КСП
- •Наследственность по АГ не отягощена. Мать умерла в 63 года от инсульта на
- •Общее состояние средней степени тяжести, сознание ясное.
- •Тоны сердца глухие, аритмичные, ЧСС – 110-120/мин.
- •ЭКГ при поступлении (25.09.12)
- •Дата
- •Диафрагма расположена обычно, уплощена. В синусе справа небольшое количество жидкости. В легких инфильтративных
- •Печень увеличена в размерах, толщина правой доли 180 мм, левой – 82 мм,
- •Глубокие вены обеих нижних конечностей проходимы, клапаны состоятельны. БПВ и МПВ на обеих
- •Неспецифический аортоартериит, коронарит, антифосфолипидный синдром
- •Анализы крови P-ANCA, C-ANCA (негативные), антиядерные антитела (ANA) – 0,2 (отрицательный)
- •Осмотр глазного дна: на глазном дне ДЗН бледно-
- •Правая коронарная артерия
- •УЗИ щитовидной железы (18.10.12)
- •Гипертрофическая кардиомиопатия, необструктивная форма. Фибрилляция предсердий, постоянная форма, тахисистолический вариант.
- •Консультация хирурга-аритмолога на предмет РЧА и постановки ЭКС
- •Увеличение мышечной массы
- •Одышка (у 90% симптомных пациентов)
- •Сбор анамнеза
- •1. Возраст менее 12 лет:
- •Причина – желудочковые тахиаритмии
- •Медикаментозная терапия (при наличии симптомов и предотвращения синкопальных состояний):
- •В качестве вторичной профилактики у пациентов, выживших после остановки сердца или перенесших эпизод

Л.А. Ткаченко Инфарктное отделение №1

Поступила в ОКР по скорой помощи 25.09.2012, переведена в I инфарктное отделение в состоянии средней степени тяжести 1.10.12 (7-е сутки ИМ).
Диагноз при переводе: ИБС. Острый повторный инфаркт миокарда задне-боковой стенки ЛЖ (25.09.12). Постинфарктный (2010) кардиосклероз. ОЛЖН II по Killip (25-27.09.12). Фибрилляция предсердий, постоянная форма, тахисистолический вариант.
Гипертоническая болезнь III ст., 2 степень.
СН IIА ст., со сниженной сист. функцией ЛЖ. Риск 4 (очень высокий).

Одышка при минимальной физической нагрузке и в горизонтальном положении
Сердцебиение, перебои в работе сердца
Выраженная слабость

С 25 летнего возраста «мягкая» артериальная гипертензия без четких кризов (до 160/90 мм.рт.ст.). Гипотензивных препаратов не принимала.
С 2007 г. отмечала периодические боли в области сердца, связанные с психо-эмоциональным напряжением или физической нагрузкой, ноющего и сжимающего характера. За медицинской помощью не обращалась.
Фибрилляция предсердий постоянная форма с февраля 2010 г. С того же времени одышка при физической нагрузке, утомляемость.
Впервые стационарное лечение в плановом порядке в июле 2010 г. Проведена КВГ (12.07.10) – неровность контура (до 15%) в проксимальном сегменте ПМЖВ ЛКА. Остальные КА без особенностей. Регулярно принимала варфарин под контролем МНО, бисопролол, эналаприл, аторвастатин.

29.12.2010 г. после стресса возникла интенсивная боль в области сердца сжимающего характера, КСП
госпитализирована в отделение кардиологической реанимации с диагнозом: ИБС. Острый Q-инфаркт миокарда задней стенки ЛЖ
Выполнена КВГ (29.12.10) – окклюзия ПКА, ангиопластика ПКА. После выписки регулярно принимала варфарин, аспирин, клопидогрель, бисопролол, верошпирон, трифас, аторвастатин.
25.09.12 после психоэмоционального напряжения появилась интенсивная боль за грудиной, одышка. КСП госпитализирована в ОКР АКБ с диагнозом повторный ИМ.

Наследственность по АГ не отягощена. Мать умерла в 63 года от инсульта на фоне сахарного диабета. Родной и двоюродный братья умерли внезапно в возрасте 34 и 23 года, по результатам аутопсии причина смерти «острая СН».
3 беременности без осложнений, закончились родами.
Менопауза с 2011 года.
Вредных привычек нет.
Аллергологический анамнез без особенностей
Сахарный диабет, туберкулез, вирусный гепатит, язвенную болезнь, операции, травмы отрицает.
Многоузловой зоб с 2010 года.

Общее состояние средней степени тяжести, сознание ясное.
Телосложение нормостеническое, повышенного питания (ИМТ – 29,6 кг/м2 ).
Кожные покровы чистые, акроцианоз, цианоз слизистых.
АД 110/70 мм рт.ст. (на правой руке определяется с трудом), пульс – 110/мин., аритмичный, на правой лучевой артерии существенно ослаблен.
Инспираторная одышка, ЧД – 24/мин., SpO2 – 92-97%.

Тоны сердца глухие, аритмичные, ЧСС – 110-120/мин.
Над легкими перкуторно притупление легочного тона ниже угла лопатки справа. Аускультативно дыхание жесткое, хрипов нет, в нижних отделах справа резко ослаблено.
Язык влажный, обложен белым налетом.
Живот мягкий, умеренно болезненный в эпигастральной области. Признаков наличия свободной жидкости нет. Печень на 2 см выступает из- под края правой реберной дуги.
Отеки голеней и стоп симметричные. На наружной поверхности обеих голеней трофические язвы, дно покрыто фибрином (давность около года). Пульсация на артериях нижних конечностей не определяется.
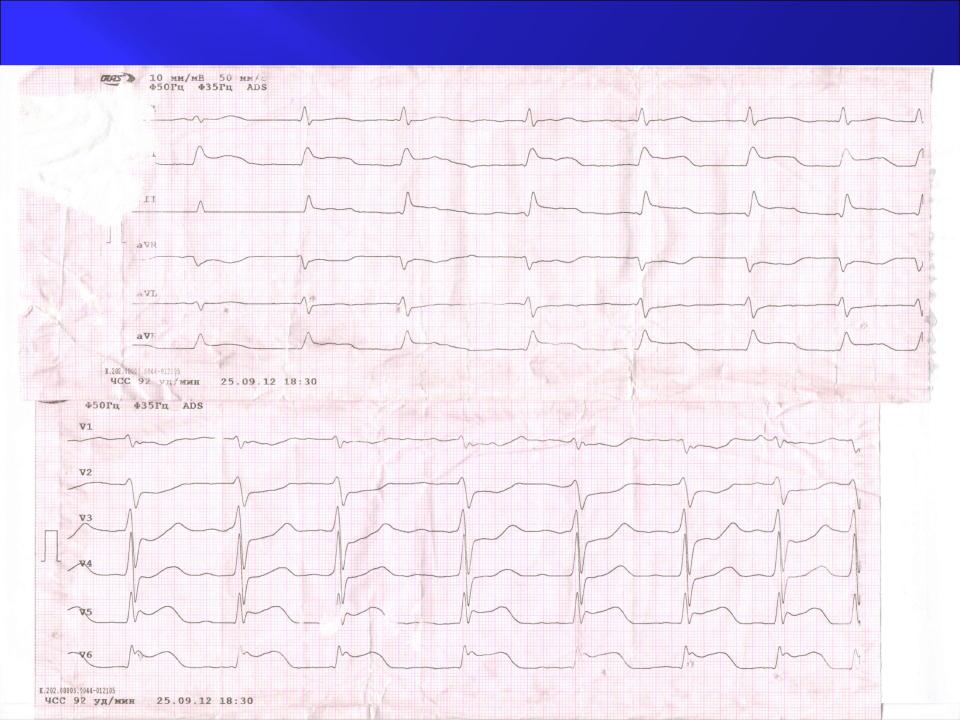
ЭКГ при поступлении (25.09.12)

